Михаил Зуев
Инсулиновая
помпа:
взгляд практика
NEW
Для пациента и врача
Издание
второе,
расширенное и дополненное
Версия 2.0 от 04.09.2020
Книга распространяется бесплатно, на некоммерческой основе
![]() 2020. Публикуется на
условиях лицензии Creative
Commons
«Attribution»
(«Атрибуция») 4.0 Всемирная1.
2020. Публикуется на
условиях лицензии Creative
Commons
«Attribution»
(«Атрибуция») 4.0 Всемирная1.
Моему деду,
врачу—хирургу
Михаилу Ивановичу Титову
(1893 —
1959),
посвящаю.
***
Современный человек,
сколько бы у него ни было
«знаний,
как делать» («know—how»),
обладает очень малым
«знанием, что
делать» («know—what»).
Норберт Винер2
|
|
Об авторе
Родился в 1962 году. В 1984—м окончил 1 лечебный факультет 1 Московского медицинского института (сейчас — Первый Московский государственный медицинский университет) имени И. М. Сеченова.
Получил специализацию врача—реаниматолога в клинической ординатуре Научного центра сердечно—сосудистой хирургии имени А.Н. Бакулева Российской Академии Медицинских Наук.
10 лет специализировался в послеоперационном ведении больных, перенесших операции на открытом сердце и магистральных сосудах с применением искусственного кровообращения. Автор двух десятков статей в медицинских научных периодических изданиях.
Специалист экспертного уровня в области искусственной вентиляции легких. Автор русскоязычной локализации программного обеспечения и русскоязычных врачебных руководств для реанимационных аппаратов искусственной вентиляции легких Puritan Bennett серии 7200 и Infrasonics Adult Star серий 1500 и 2000.
С 1987 года ведет предпринимательскую деятельность. С 1997 года работает в области интернет—технологий. Соучредитель интернет—холдинга Kokoc Group3. Автор 5 книг4 по интернет—технологиям / интернет—маркетингу и одного научно—фантастического романа.
С 2010 года страдает
инсулинозависимым сахарным диабетом
типа L.A.D.A.,
носит инсулиновую помпу. С 2011 до 2016 года
соучредитель онлайн—системы управления
сахарным диабетом «НормаСахар»5.![]()
Предисловие ко 2 изданию
Первое издание вышло в 2016—м, четыре с половиной года назад. С тех пор читатели скачали электронную версию книги, находящуюся в свободном доступе, более 15 тысяч раз — и это только те скачивания, о которых мне известно. Книга «осела» и распространяется десятками электронных архивов. Что же — затея удалась, книга успешна. Пора сделать следующий шаг.
Все эти годы я получал читательские отклики. И, анализируя то, что мне присылали, понял: второго издания не избежать. Что же — вот оно, перед вами. Более объемное, а, значит, — более основательное, чтобы у читателей осталось меньше вопросов. Тем более что вопросы эти вовсе не праздные, а напрямую связаны с качеством (да и с количеством) жизни тех, кто, так или иначе, имеет прямое непосредственное отношение к помповой инсулинотерапии в качестве зависимых от экзогенного инсулина пациентов.
Чем конкретно второе издание отличается от первого? Прежде всего: текст первого издания я оставил без изменений. Из него не выброшено ни слова, не сокращено ни строчки. Но, в тех местах, которые требуют «расшифровки» и расширения, я вставил необходимые дополнения. Вы легко сможете отличить исходный текст от более позднего наслоения по стилю оформления — все позднейшие добавления выделены так, как сверстана эта страница. Поэтому в некоторых моментах повествования вы будете свидетелем диалога автора с самим собой. Местами получилось забавно.
Что особо важно — я счел необходимым добавить одну совсем новую главу, но, поверьте, она стоит всего предыдущего первого издания. Время не стоит на месте. У меня возникли очень неприятные проблемы в моей собственной инсулинотерапии; мне пришлось подумать, попробовать разные пути и в итоге эти проблемы решить. Знаю, что такие проблемы возникают не только у меня. Поэтому в этой главе делюсь тонкостями и секретами, а также подробно рассказываю о результатах и пути их достижения.
На мой взгляд, книга от того, что стала более пухлой, только выиграла. Впрочем, судить вам: не стесняйтесь в оценках и цитировании. Как и раньше, готовлюсь изучать ваши отклики. Пишите, не стесняйтесь: мне будет интересно, а вам — точно полезно.
Михаил Зуев
https://www.facebook.com/formikezuev
04 сентября 2020 г.
|
|
[00] На старт! Внимание! Марш!
(На старт!) Что побудило меня написать эту книгу
Никогда не говори «никогда». Но я почему—то сказал себе — «никогда больше». Сказал в 1997—м, когда прощался с клинической медициной, как мне казалось, навсегда.
«Хочешь рассмешить Бога — расскажи ему о своих планах»6. Мое возвращение в медицину было неожиданным. Уходил я полным сил врачом—реаниматологом, а вернулся — больным, чье состояние требовало неотложной госпитализации в отделение реанимации.
В ноябре 2010—го на борту авиарейса Токио — Москва, продолжавшегося около 10 часов, я внезапно понял — у меня очень быстро развивается клиническая картина острого диабетического кетоацидоза. И теперь моя главная задача на ближайшие семь часов — не впасть в кетоацидотическую кому до того момента, когда шасси лайнера коснется полосы аэропорта Домодедово.
Мне удалось выполнить свою сверхзадачу. И даже доехать в сознании до приемного покоя больницы. Пока меня везли наверх, в реанимацию, я еще пытался шутить.
— А вот, ребята, давайте, я угадаю — какой у меня сейчас сахар? Двадцать четыре?
— Рот закрой, коллега, — буркнул пожилой доктор, шедший рядом с каталкой. — Больше. И гликированный — десятка. Двоечник!
Шутки кончились. И кому, как ни мне, было это понимать. Ведь я не был двоечником. Напротив — если бы не тройка по психиатрии, я бы окончил институт с красным дипломом. И по эндокринологии у меня было «отлично». По иронии судьбы, преподавал мне эндокринологию тогда совсем еще молодой и совсем еще свежеиспеченный профессор Дедов7. Он же принимал у меня дифференцированный зачет, а первым вопросом билета был… сахарный диабет!
После выписки, неделю спустя, я стоял на пятачке перед больничным вестибюлем. Был конец ноября, падал мокрый снег. Я продрог, ослаб, сильно похудел. Мысли путались. Жизнь повернулась ко мне темной стороной. И это не было преувеличением. Это было правдой. Но была и другая правда: жизнь продолжалась. Нужно было провести внутреннюю инвентаризацию и идти дальше.
Итак, что же я получил к хмурому ноябрьскому вечеру в свои сорок восемь лет? В пассиве: декомпенсированный инсулинозависимый сахарный диабет L.A.D.A.—типа и уже начинающиеся поздние осложнения, за которыми только инвалидизация и смерть. В активе: твердое намерение избавиться от этого ужаса, и — жить, а не существовать. Что следовало делать? — только одно: дейст—во—вать!
Три дня ушло на освежение курса диабетологии. Еще неделя — на прозвон по бывшим коллегам и летучие телефонные консилиумы на тему «что делать». Ни то, ни другое не принесло мне удовлетворения. Мнений было много, разногласий — и того больше. Еще две недели я ходил по врачам. Сценарий визитов был всегда один и тот же. Вначале я рассказывал про свою скорбь. Потом мне в ответ выдавали словесный поток «на тему». Затем я открывал свое инкогнито, и говорил — ребята, а теперь давайте все то же самое, но нормальным профессиональным языком, как коллега коллеге. Выражение коллегиального лица теплело и грустнело одновременно. Ну, углеводы нужно считать. Ну, с дозами ультракороткого и пролонгированного инсулина играть. Ну… а там — как повезет. Что ты у меня спрашиваешь? — гарантии?! Да нет никаких гарантий!
Вот тут я окончательно и бесповоротно понял (и принял!) смысл крылатых слов И. Ильфа и Е. Петрова: «Спасение утопающих — дело рук самих утопающих». И твердо решил идти своим путем. Мой путь заключался в скорейшем переходе на инсулиновую помпу и в практическом освоении всего, что она сможет сделать для такого человека как я.
Сейчас, шесть лет спустя, я смотрю на пухлую пачку анализов крови на гликированный гемоглобин. 5,6, 5,2, 4,9, 4,6, 5,0%… Сейчас я просыпаюсь по утрам, и если уровень глюкозы натощак выше 5,4 ммоль/л, я недовольно морщусь — вот ведь незадача какая, надо было бы вчера поточнее. Все эти шесть лет (а шесть лет, это, между прочим, больше 2 000 дней) я веду дневник самонаблюдения.
Ну—у, какие же теперь шесть?.. Уже десять без малого! 3 600 дней, как—то так.
Я разработал свою собственную форму дневника, максимально удобную для тактического и стратегического анализа моих действий. В нем не пропущено ни одного значения показаний глюкометра — на сегодня их там больше 20 000. В нем не пропущены ни единая (!) доза инсулина, ни один прием пищи. На полях он пестрит моими пометками.
И тут — поправим цифры. Почти 29 000 замеров.
Развивавшиеся поздние осложнения диабета сначала регрессировали, а затем и вовсе исчезли. Острота зрения на обоих глазах вновь вернулась к законной единице, от диабетической нейропатии не осталось и следа. Физическая выносливость снова — как в молодые годы. Я живу, работаю и отдыхаю в прежнем, насыщенном и интенсивном, ритме.
Насчет моего физического состояния: то, что четыре года назад казалось мне верхом достижений, теперь расцениваю как бледное подобие настоящего результата. Впереди у нас с вами, читатель, целая глава на эту тему. И написана она вовсе не ради бахвальства или рассказа о том, как я стал спортсменом. Хвастаться не собираюсь, спортсменом становиться тоже, но одну важнейшую прикладную задачу, а именно — значительное снижение суточной дозы инсулина с одновременным улучшением характеристик гликемии — действительно решил. Впрочем, не буду забегать вперед.
Да, я не эндокринолог и не диабетолог. Я — реаниматолог. Но я не думаю, что моя медицинская специальность сильно проще диабетологической. Да, у меня только один пациент — я сам. Но с этим пациентом я провел уже шесть лет на круглосуточном дежурстве без выходных, праздников и отпусков. Это, между прочим, больше 52 500 часов.
Если принять длительность рабочего дня врача за 6 часов, а продолжительность рабочей недели — за 5 дней, то такое количество часов обычный врач наберет за 36 лет. Думаю, это неплохой клинический стаж.
И снова — гордая правка. Десять лет. Свыше 86 000 часов. Ну и где—то 55 лет врачебного стажа. Становимся аксакалами.
Я компенсировал свой инсулинозависимый сахарный диабет с помощью инсулиновой помпы. Я знаю, как это правильно делать. И, самое главное, умею это делать на практике. Я хочу, чтобы и вы — знали, как, и на самом деле умели компенсировать ваш сахарный диабет с помощью инсулиновой помпы. Вот почему и вот зачем я и написал свою книгу.
Задача книги, в отличие от щелкающих на счетчике цифр, не претерпела изменений ни на йоту. Читайте, думайте, применяйте, пользуйтесь.
***
(Внимание!) Кто заказал мне книгу, и кто был ее спонсором
Книгу я заказал себе сам. Причина, по которой я это сделал, отражена двумя абзацами выше.
У книги нет спонсоров. Никто из изготовителей и/или продавцов медицинского диабетического оборудования и сопутствующих товаров не принимал участия в финансировании ее написания, издания и дистрибуции.
В связи с этим в тексте вы не найдете ни одного имени бренда изготовителя или продавца. Вы также не найдете конкретных названий марок и моделей инсулиновых помп, глюкометров или иного оборудования. Любые совпадения с конкретными приборами и товарными позициями — непреднамеренны и случайны.
Я буду рассказывать об особенностях и характеристиках оборудования, но не буду говорить о том, к какому конкретно бренду и какой модели оно относится. Почему я решил поступить именно так? Дело в том, что в тексте книги вы встретите так называемые оценочные суждения. Это мои персональные суждения касательно того или иного предмета изложения, о котором я говорю.
По версии Национальной энциклопедической службы,
Оценочное суждение — это суждение, в котором выражается субъективное, эмоциональное отношение индивида к какому—то явлению вместо того, чтобы представить объективную характеристику последнего8.
Предвидя возможные замечания и упреки в свой адрес, поясню предельно конкретно, почему я поступаю именно так, и никак иначе.
Во—первых, провести разграничение между объективным и субъективным, не мудрствуя при этом лукаво, крайне сложно — а в целом ряде случаев и вовсе не представляется возможным. То, что кажется вам объективным сегодня, оказывается крайне субъективным завтра. В качестве примера — доктрина построения социализма в одной, отдельно взятой, стране9.
Во—вторых, я перехожу к оценочным суждениям для того, чтобы вы получили от моей книги максимальную пользу. Потому что весьма велика вероятность, что вы не представляете, что значит компенсация сахарного диабета с помощью инсулиновой помпы — персонально для вас. И это нужно объяснить вам так, чтобы стало однозначно понятно, с чем вы имеете дело, и каковы могут быть последствия — опять—таки, для вас персонально.
Тут в 2016—м я был излишне корректен, даже как—то нежен. Как там говорил незабвенный конферансье из «Необыкновенного концерта» Театра кукол имени Сергея Владимировича Образцова? А говорил он просто: «Не слишком ли я для вас интеллигентен?» Компенсация сахарного диабета с помощью инсулиновой помпы означает — в большинстве случаев — действительную и реальную компенсацию диабета. Тогда как без инсулиновой помпы можно достичь лишь видимости компенсации. Так, надеюсь, понятно?! Да, звучит плохо. Но это правда. Грустная правда. Но грустная правда, как по мне, всегда лучше, чем любая ложь, пусть даже самая сладкая.
В—третьих. «Успехи» в деле компенсации сахарного диабета в целом — по ряду причин — напоминают скорее «зияющие высоты»10. Можно сколь угодно долго распространяться на тему о том, почему так, и кто виноват, но меня более заботит ответ на второй извечный русский вопрос: что делать? И это «что делать?» имеет самое прямое отношение к вашему здоровью и вашей жизни. Точнее, к тому — будут ли они у вас? — здоровье и жизнь. И тут уж без эмоций никак не обойтись.
И, наконец, в—четвертых. Если вы пропустили представление автора книги (оно в самом начале), то рекомендую вернуться и прочитать два десятка строк. Как вы увидите, я знаю проблему с двух сторон — и со стороны пациента, и со стороны врача — что называется, «в одном флаконе». Даже не то что просто «знаю», а практически умею достойно отвечать на второй извечный русский вопрос, упомянутый абзацем выше.
Два уважаемых издательства буквально в течение двух недель после того, как рукопись была готова, согласились принять ее для бумажной публикации. И оба отказались, когда узнали, что я хочу обеспечить свободное и бесплатное распространение книги в интернете. Думаю, это нормальная реакция, и не имею к ним никаких претензий. «Business as usual11». Для меня же эта книга — не бизнес, а продуманный поступок.
Я хочу, чтобы она была свободно доступна всем и каждому, кому она на самом деле нужна. Потому что я сам знаю, как бывает тяжело, когда «припрет», а взять достоверную информацию негде. Или не на что. Последнее утверждение, по понятным причинам, не относится к владельцам помп, но часто бывает справедливым для студентов и аспирантов.
В связи с изложенным, упоминание конкретных брендов и моделей оборудования в сочетании с моими оценочными суждениями могло бы привести к судебным искам в мой адрес. Мне это совершенно не нужно. Я и так сделал эту работу по своей инициативе, потратив, помимо времени, еще и собственные деньги — поскольку рисовать я не умею, все иллюстрации сделал прекрасный профессиональный художник. Так зачем мне лишние неприятности?
Надеюсь, я внятно пояснил свою позицию.
Второе издание я тоже предложил в несколько издательств. Теперь всё было еще веселее: заплатите денег, и мы вас напечатаем. Ну что же, я человек великодушный. Настоящим дозволяю издательским лицам, принимающим решения, пользоваться моей книгой совершенно бесплатно — для себя, для своих детей и своих внуков. В отличие от вас, я не жаден :)
***
(Марш!) О том, как устроена книга
Книга написана в форме монолога. Все «я» в ней относятся непосредственно ко мне, и отражают мою, и только мою, точку зрения. А теперь о том, кого я имею в виду, когда употребляю местоимение «вы».
«Вы» может относиться непосредственно к человеку, страдающему диабетом. Может относиться к человеку, чей родственник или ребенок болен. Может иметь отношение к читателю, который не сталкивался с проблемой, и читает книгу просто из интереса. Наконец, «вы» может относиться к студенту медицинского ВУЗа или практикующему врачу, читающему эти строки и черпающему из них необходимую для него новую информацию. Вот сколько значений у местоимения «вы» в контексте моей книги.
Книга представляет собой полностью оригинальное произведение. Это означает, что она, с первой и до последней буквы, написана мной самостоятельно. В ней отсутствуют какие—либо прямые или косвенные заимствования из литературных источников без указания самих источников. За то, что это правда, я отвечаю своей честью и своей совестью. Кто не верит, может прогнать текст через «робот заимствований»12 или его аналог, и убедиться в этом самостоятельно. Правда, я отдаю себе отчет, что спустя короткое время после появления книги в свободном интернет—доступе заимствования будут, но другого рода: заимствовать будут у меня. Это абсолютно нормально, ибо условия лицензии Creative Commons разрешают так делать. И, чем большее количество людей «позаимствует» мой текст, тем довольней и счастливей я буду.
Если кто—то из вас захочет взять мою книгу за основу для собственных публикаций, дискуссий, и так далее, то вы вольны делать это без ограничений. Сочтете возможным опубликовать ее на любом другом носителе — пожалуйста; и большое спасибо.
Я писал книгу так, чтобы она была как можно более короткой. У меня нет ни времени, ни желания на «нагон» объема печатных знаков. Чем короче и конкретнее, тем понятнее. В книге нет деления на главный и второстепенный материал изложения. Все ее разделы важны для автора и читателя в одинаковой степени. Все они написаны так, чтобы, если возникают вопросы или непонятности, их можно было пропустить, продолжить чтение, и вернуться к непонятному (непонятому) материалу позже.
В книге нет «перепевов» общих моментов. Если есть необходимость обратиться к такому моменту, я обязательно даю вам ссылку на источник, где можно найти необходимую и достаточную информацию. Это помогает мне сократить объем книги, поскольку мое и ваше время представляют собой невосполнимый ресурс.
Я не пишу о том, что не считаю важным. Мое право: книга представляет собой квинтэссенцию собственного опыта, а не энциклопедию. Если вы в ней чего—то не найдете — значит, ищите «ненайденное» в других местах, других публикациях и у других авторов. Нельзя объять необъятное13, и я даже и не пытался сделать это. «Много информации» не есть хорошо — возникает зашумление картины восприятия, что ни мне, ни вам не нужно.
Я не пишу о том, где находятся кнопки, которые вам придется нажимать на инсулиновой помпе. Я не уделяю ни малейшего внимания структуре меню конкретных моделей помп. Для всего этого есть руководства пользователя, прилагаемые к каждому из приборов, поэтому — RTFM14, и никак иначе.
Кому—то из вас построение книги может показаться плохо структурированным. Не обольщайтесь, так сделано нарочно. Я сознательно отказался от академичности в пользу большей понятности изложения. Для этого многие вещи пришлось ненавязчиво и в разных местах повторять, а некоторые чередовать — чтобы обеспечить уверенное движение вперед в понимании, а не заставлять вас скакать по страницам, разбитым с участием «академичного» предметного указателя.
Наконец, содержание и форма книги созданы таким образом, чтобы снабдить вас знанием принципов (и умением их применять!), а не заниматься описанием массы разрозненных фактов. В связи с этим, несмотря на небольшой объем, читать ее нелегко. Но инсулинозависимый диабет никому легкой жизни, вроде бы, и не обещал.
Несколько
раз получал в почте читательские упреки —
дескать, я не уважаю читателей; изложение
ведется менторским тоном, а с людьми
надо бы помягше.
На это могу сказать лишь одно: да полно
вам, уважаемые! Не от хорошей жизни я
жёсток в изложении. Я просто хочу, чтобы
ваша жизнь «внутри» этого трижды
неладного инсулинозависимого сахарного
диабета стала мягче. Поэтому излагаю
жестко. А дальше — «Юпитер seu
читатель, ты сердишься? — значит, ты
неправ». И, будучи сердитым на автора,
лучше воспринимаешь адресованные тебе
текст и плавающие в нем, как макароны в
супе, мои авторские мысли. Такая вот
простейшая манипуляция. Мне ведь неважно,
что вы подумаете обо мне. Мне важно,
чтобы моя книга вам помогла. Вот так,
безусловно: по—мог—ла. А для этого
придется подуться на меня, посердиться,
потерпеть, и, в итоге — получить
результат. Вам этот результат жизненно
важен. Ну а мне будет приятно: я—то для
себя такой результат получил уже давно,
еще до того, как написал самую первую
страницу, — а теперь помогу получить
его вам. Так что сердитесь на меня —
на здоровье! На мое и ваше здоровье.
![]()
|
|
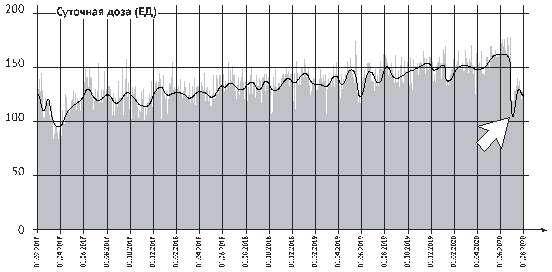
[01] Здравствуйте, я ваша помпа!
-

Рис. 1.
Первая инсулиновая помпа в 1978 году...
Скальпель хирурга способен творить чудеса. Беспорядочное же тыканье им в живое тело всегда заканчивается плачевно. Мощный и комфортный автомобиль, управляемый опытным водителем, представляет собой отличное средство передвижения для пассажиров и источник удовольствия для самого водителя. Тот же автомобиль в руках безграмотного лихача служит лишь орудием инвалидизации и убийства.
В этом отношении инсулиновая помпа ничем не отличается ни от скальпеля, ни от автомобиля. Для того, чтобы пользоваться ей во благо себе, требуются знания, навыки и немалая квалификация. Скажу больше: инсулиновая помпа еще более опасна, нежели скальпель или автомобиль.
Студенты медицинских вузов, держащие в своих руках скальпеля впервые в жизни, учатся мастерству оперативной хирургии под руководством преподавателя и делают это не в операционной на живом человеке, а в учебной аудитории на трупе. Люди, осваивающие управление автомобилем, начинают обучение вождению с самых азов, и делают это в специально отведенных местах, где риск травмировать себя или окружающих сведен к минимуму — и, опять же, с инструктором на соседнем сиденье (про пару дублирующих педалей у него под ногами знают все).
Когда же вы учитесь пользоваться инсулиновой помпой, у вас нет возможности делать это в «учебных» условиях — помпа подключена непосредственно к вашему телу, и ее неверное использование смертельно опасно. Причем не для кого—то там, а для вас самих. Значит, при обучении эксплуатации инсулиновой помпы вам обязательно нужен опытный и грамотный инструктор. Этот инструктор — ваш лечащий врач.
-
Рис. 2.
… и почти 40 лет спустя.
В идеальной ситуации, врач сначала обучает пациента самым азам использования помпы. Затем, когда пациент уже разбирается в основных вопросах, врач дает ему более глубокие знания и навыки работы с инструментом. Конечно же, для такого практикума требуется тесный контакт между врачом и больным. «Тесный» означает, что в первые 1–2 месяца после перехода на помпу врач и больной должны общаться между собой в режиме прямого диалога минимум один раз в день. Это самый минимум; зачастую общение должно быть более частым. Неважно, как оно организовано — личные встречи, телефон, скайп, электронная почта. Но оно обязательно должно быть!
Хотя к моменту моего перехода на инсулиновую помпу я обладал десятилетним стажем работы в качестве врача отделения реанимации кардиохирургической клиники, я, тем не менее, с радостью воспользовался помощью сертифицированного в помповой терапии врача–диабетолога. В ежедневном общении с ним на протяжении трех месяцев я почерпнул много знаний и навыков, которыми я до этого не обладал, или обладал в недостаточной степени.
Да, в своей врачебной практике я ежедневно самостоятельно управлял такими сложными техническими устройствами как аппараты искусственной вентиляции легких, средства реанимационного мониторинга, аппарат для внутриаортальной баллонной контрпульсации, аппарат для гемодиализа (искусственная почка), внешние водители сердечного ритма (пейсмейкеры), электрокардиографы и дефибрилляторы, устройства для автоматической внутривенной инфузии и биохимические анализаторы. Внушительный список, не правда ли? Но даже я, с моим клиническим опытом, не счел для себя зазорным учиться эксплуатации инсулиновой помпы. Что же тогда говорить о тех людях, кто вовсе не обладает медицинским образованием?
Поэтому в освоении инсулиновой помпы пациентом существует основополагающее правило. Чтобы его смысл был предельно понятен, я выделю это правило жирным шрифтом.
Вы обязаны осваивать инсулиновую помпу только под руководством опытного врача, и никак иначе. Если вы будете учиться самостоятельно, то с высокой долей вероятности сделаете себя инвалидом или вообще убьете себя.
Это правило работает для всех. Даже, если вы врач. Даже, если вы академик. Даже, если вы бизнесмен из листинга Форбса. Исключений из него не существует. На этом можно было бы закончить, но тогда изложение вопроса будет неполным.
Конечно, приятно рассуждать об идеальном, но мы живем в реальном мире, далеком от совершенства. Бывает так, что больной не выполняет, ленится, просто неспособен в силу недостаточного интеллекта правильно понимать и точно выполнять указания врача. Тогда инсулиновая помпа ему противопоказана — пусть остается на терапии шприц—ручками.
Также случается, что больной старается изо всех сил, а квалификация врача недостаточна для того, чтобы правильно распорядиться имеющейся у пациента инсулиновой помпой. В таком случае, больному следует как можно скорее расстаться с неграмотным врачом и найти себе грамотного. Только так, и никак иначе.
Здесь я предвижу ваш первый вопрос.
— А как мне быть, если я живу в глубинке? Тут у нас всего один доктор; и он не знает, что делать с инсулиновой помпой.
Мой ответ может быть циничным, но он единственно правильный. На время обучения эксплуатации инсулиновой помпы вам следует найти себе грамотного врача за пределами вашей глубинки, и минимум на 1–3 месяца переехать в то место, где этот врач работает. Или не переезжать, но обеспечить себе бесперебойную коммуникацию с врачом на тот же самый срок.
В мою задачу не входит обсуждение того, как вы это будете делать. Но вы обязаны понимать, зачем вы должны это сделать. Вы должны это сделать, чтобы сохранить себе здоровье и жизнь. В противном случае, если вы пойдете на поводу у обстоятельств, ваши шансы на сохранение здоровья и жизни сильно падают. Да, мой ответ жесток — но он правдив. А, как известно, «правду говорить легко и приятно»15.
Предвижу и ваш второй вопрос — следом за первым.
— Я на инсулиновой помпе уже год (три года, десять лет), и вот я вижу, что те рекомендации, которые мне дает лечащий врач, «не очень» работают. Напротив, я для себя нашел некоторые другие приемы, которые работают (гораздо) лучше того, что рекомендует мой врач. Что мне делать?
И снова, мой ответ вам будет циничным, но справедливым.
В истории нашей цивилизации мы знаем немало примеров, когда ученик превосходил учителя. Я считаю, что при этом в выигрыше оба. Ученик, превзошедший учителя — это достойный ученик, поскольку он на практике доказал свои немалые способности. Учитель, которого превзошел его ученик — прекрасный учитель, ибо только такой учитель способен воспитать столь блестящего ученика.
И не судите своего учителя строго. Он многое знает и умеет, у него были сотни (возможно, тысячи) пациентов. Он видит общую картину. Вы же знаете только одного пациента — самого себя. Что же удивительного в том, что вы знаете этого единственного пациента более досконально и глубоко, чем ваш врач и учитель?
Если вы страдаете сахарным диабетом, то пусть для вас моя книга будет инструментом совершенствования ваших — и только ваших! — знаний и навыков в работе с инсулиновой помпой. Ну, а если вы врач—диабетолог, — тогда и не только ваших.
Я был корректен, заметьте.
И опять: я был излишне корректен. Ну, вот, например. Получаю письмо: молодая мама, у сына 6 лет дебют инсулинозависимого диабета. Задает вопросы. Внимательно читаю. Отвечаю на первые два. Дальше — еще два, ответы на которые в книге просто разжеваны и, что называется, разложены по полочкам. Наконец, просьба: на таком—то рисунке шкала «слепая», расшифруйте, что там написано? После этого уже без сомнений понимаю: книга моя не читана совсем. Спрашиваю: где вы ее взяли? Отвечает — на сайте, в веб—версии. Смеюсь: в веб—версии она не для вас, а для поисковых машин, чтобы лучше ранжировали сайт, раздающий книгу. А для вас — версия в PDF. Кстати, все рисунки там «векторные», хотите — смотрите на смартфоне, хотите — проецируйте дома на стенку или на стену небоскреба напротив: качество будет одинаково изумительным, без «шума» и «грязи». И все буквы с цифрами видно самым наилучшим образом. Отвечает: ой, правда, не увидела ссылку на скачивание… Я пишу: и прочтите вот это и вот это, вот на такой—то и такой—то страницах. Опять отвечает: ой, да, как я могла не заметить…
Поэтому:
читайте книгу. Когда я ее писал, я работал.
Чтение — это тоже работа. А работу
нужно делать хорошо и достойно, или не
делать вовсе. Если что—то непонятно,
не спешите возмущаться — читайте
снова. Выписывайте, конспектируйте,
постигайте авторскую логику изложения.
И сами не заметите, как самостоятельно
найдете ответы на непонятные вам прежде
вопросы.
![]()
|
|
[02] Суть компенсации сахарного диабета
Вы вольны пропустить эту главу, если сочтете ее чересчур заумной. Но без нее понимание моего дальнейшего изложения будет неполным.
Термин «компенсация» представляет собой полную кальку с латинского слова «compensatio», означающего «возмещение». То есть что—то убыло (или, наоборот, прибыло) таким образом, что вышло из границ нормы. И мы с вами возвращаем это «что—то» в границы нормы, или хотя бы в некий приемлемый диапазон значений, близких к таковым для нормальных.
Тогда возникает следующий вопрос. А что же такое «норма» в применении к медицинским аспектам этого термина?
Но́рма (от лат. norma — дословно «науго́льник», переносное значение — «пра́вило») — понятие, используемое в медицине и психологии для обозначения здоровья и психического развития человека. Нормальным считается состояние организма или органа, которое не нарушает его функционирования.16
Прекрасная формулировка. Вроде бы стройная, академичная и непротиворечивая. Вроде бы. Или, как крылато—мусорно говорят нынче, с подачи писательницы Марии Арбатовой, «как бы»17.
А теперь я поведу вас по тернистому пути перехода от академической формулировки к практическому ее применению в реальной жизни.
Надеюсь, каждому из вас известно значение нормы сахара крови натощак. Его диапазон находится в пределах от 3,5 до 5,5 ммоль/л (некоторые авторы определяют верхний предел как 6,0 ммоль/л, еще часть авторов — как 6,2 ммоль/л). Не спешите указывать мне на мою безграмотность. Да, я в курсе, что здесь многое зависит от локуса измерения — капиллярная кровь с форменными элементами, плазма крови без элементов или венозная кровь. Но, так или иначе, норма выглядит подобным образом.
И тут я задаю вам (да и себе тоже) сакраментальный вопрос: а для кого это — норма? Для вас? Для меня? По моим ощущениям и своему субъективному состоянию я знаю, что для меня 3,8–3,9 ммоль/л — это четко ощущаемая гипогликемия. Слабая, но однозначно диагностируемая и интерпретируемая. Значение сахара крови в 3,5 ммоль/л в моем случае — уже выраженная гипогликемия. Но это не единственный вопрос, который я задам.
И, чтобы было понятнее, обращусь к простой аналогии. Вот, например, есть страны, где законодательно закреплен лишь моногамный брак между мужчиной и женщиной. Также я подолгу жил в странах, где законодательно закреплен моногамный брак между мужчиной и женщиной, между мужчиной и мужчиной, между женщиной и женщиной. Ну и, до кучи — я неоднократно бывал в странах, где законодательно закреплен брак между мужчиной и женщиной, причем, как моногамный, так и полигамный (один мужчина — несколько женщин).
Мой «детский» вопрос: какую из приведенных выше ситуаций считать нормой, а какую — «не нормой»? Вот только не надо мне говорить, что я притянул ассоциацию за уши. В стране, где я сейчас нахожусь, я могу развестись со своей женой, и немедленно жениться на (как вариант — «выйти замуж за») другом (другого) мужчине (мужчину). И всякий, кому не понравится мой поступок, ответит по закону этой страны. В другой же стране, где я часто бываю, за подобную попытку я буду наказан отсечением головы — просто по решению суда.
Возвращаясь теперь к нашим делам. Снова о себе.
Я заболел сахарным диабетом в возрасте сорока восьми лет. До этого момента мне делали анализ на концентрацию сахара в венозной крови всего раз, может быть, десять, и результатов я, конечно, не вспомню. Помню только результаты двух анализов, и то потому, что их делали мне, чтобы использовать меня в качестве донора для прямого переливания крови на моем врачебном дежурстве. У меня редкое сочетание группы крови и резус—фактора — 0(I) Rh(–). Я — универсальный донор. При остром массивном кровотечении у больного в реанимации иногда приходится прибегать к прямому переливанию, когда ситуация настолько угрожающа, что «правильную» донорскую кровь попросту не успеют довезти. Так вот, значения сахара крови в этих случаях у меня были 4,9 и 5,1 ммоль/л — я запомнил их по причине неординарности ситуации, в которую дважды попадал.
А вот вы — вы представляете себе, что является нормой сахара крови персонально для вас? Какие цифры были у вас до заболевания? Я—то понимаю, почему для меня 3,9 ммоль/л сейчас — гипогликемия. Потому что я жил на цифрах около «пятерки». А вы? Вряд ли вы ответите. Потому что измерять сахар крови у себя вы начали лишь после того, как у вас был диагностирован сахарный диабет. И где находится именно ваша норма, вы не знаете. Да и я бы не знал, если бы не чрезвычайные обстоятельства, связанные с профессией.
Пойдем дальше.
Весьма редко диабет удается отловить быстро. Зачастую, проходят недели, месяцы, а то и годы, пока углеводный обмен разваливается до такой степени, что пациент все же обращается к врачам. Его значения сахара крови уже не то что далеки от идеальных, но, порой, весьма близки к летальным (как это и случилось со мной).
И вот такого пациента по жизненным показаниям помещают на инсулинотерапию. Значения сахара крови медленно, но неуклонно снижаются. При этом организм больного воспринимает такой тренд на снижение как опасный и реагирует симптоматикой повторяющихся гипогликемий различной степени тяжести. Я никогда не забуду тяжелую гипогликемию, развившуюся у меня поздно вечером на второй или третий день от начала терапии шприц—ручками при значении сахара крови между 10 и 11 ммоль/л. Равно как не забуду и смотревшего на меня, как баран на новые ворота, безграмотного «дохтура», никак не могшего взять в толк, откуда может быть гипогликемия при такой концентрации глюкозы в крови.
Значит, мой организм воспринимал жутчайшую гипергликемию как нормальную «рабочую» ситуацию, а попытка сдвинуть значение гликемии вниз натолкнулась на паническую реакцию системы регуляции углеводного метаболизма.
Я рассказываю все эти вещи к тому, что после перевода на помповую инсулинотерапию вам придется долго и тщательно искать «свой коридор» нормальной концентрации глюкозы в крови. И ориентироваться придется не только (а иногда и не столько) по непосредственным значениям гликемии. В результате вы получите цифры, характерные персонально для вас. По этим цифрам вы в дальнейшем и будете жить, воспринимая их как «личную норму».
Но довольно о сахаре натощак. Концентрация сахара вообще на протяжении суточного цикла неоднократно меняется — с каждым приемом пищи, с каждым эпизодом физической и умственной нагрузки, при стрессорных воздействиях на организм, а также в связи с цикличностью в процессах регуляции анаболических и катаболических процессов в организме.
Существуют и «длинные» циклы — например, месячный менструальный цикл у женщин (хотя на самом деле он не совсем месячный), подобие этого цикла у мужчин. При болезни (например, простудные заболевания, воспалительные процессы, нарушения иммунитета, и т.д.) также происходит «дрейф» концентрации глюкозы. Свою лепту в это вносят и различные фармакологические препараты, особенно, принимаемые длительными курсами или и вовсе на постоянной основе.
Если речь идет об организме ребенка, то дети растут, что непосредственно влияет на их энергопотребление. Если же мы говорим о человеке пожилого возраста, то старение также отражается на общем метаболизме и обмене сахаров в частности.
От такого многообразия и столь вопиющей неопределенности голова может пойти кругом. Чтобы этого не произошло, у нас остается только один—единственный выход, а именно — постараться привести тот хаос, который мы видим, хотя бы к минимальной упорядоченности. То есть, пойти путем Исаака Ньютона18 и привнести хотя бы минимальный порядок во всеобъемлющую хаотичность.
Сделать это мы можем только одним способом — если применим к нашим организмам (я — к своему, вы — к своему) концептуальный подход черного ящика.
Чёрный я́щик — термин, используемый для обозначения системы, внутреннее устройство и механизм работы которой очень сложны, неизвестны или неважны в рамках данной задачи. «Метод чёрного ящика» — метод исследования таких систем, когда вместо свойств и взаимосвязей составных частей системы, изучается реакция системы, как целого, на изменяющиеся условия19.
-

Рис. 3.
Черный ящик. Воздействие — на входе, результат — на выходе. А что между?
Иными словами, когда вы или я смотрим на конкретную цифру на дисплее глюкометра, которую я или вы получили при измерении буквально секунду назад, ее информационная ценность в отрыве от всего набора обстоятельств, при которых было произведено измерение, и большого множества привходящих событий, близка к нулю. Такая цифра обретает смысл лишь тогда, когда мы ставим ее в ряд с другими измерениями и при этом учитываем привходящие обстоятельства, в которых эти измерения были произведены.
Только при анализе большого количества повторяющихся циклов (например, дней или месяцев) мы способны вычленить во всем получаемом нами многообразии данных некоторые общие моменты, присущие поведению объекта исследования — в данном случае, моему или вашему организму.
Иначе говоря, слова Виктора Цоя20 «Следи за собой, будь осторожен!» имеют в отношении меня и вас глубокий смысл, с двойным, если не с тройным, дном. И вот на этом моменте мне придется вас разочаровать. Возможно, очень сильно.
Для начала воспользуюсь аналогией. Что отличает Виктора Зинчука21 или Тони Айомми22 от широко известного в узком кругу гитариста, работающего в ресторане на привокзальной площади? Виртуозное мастерство. А мастерство не возникает на пустом месте. И Зинчук, и Айомми, и наш гипотетический привокзальный музыкант провели тысячи и тысячи часов, полируя гитарный гриф заскорузлыми от струн подушечками пальцев. Но результат от полировки получился в итоге разным. Разительно разным.
Ровно то же самое относится ко мне, к вам, к каждому из нас, кто компенсирует свой сахарный диабет с помощью инсулина и дозирующей его помпы. Если я (или вы) не совершенствуемся в мастерстве с каждым днем, если не видим очевидных вещей, если не делаем выводов, не строим и не проверяем рабочие концепции, то у нас не будет результата. А будет скорбное бренчание убогого шансона на измученной расстроенной гитаре.
В ходе дальнейшего изложения я без утайки расскажу вам, что и как, по моему мнению, стоит делать. На что обращать внимание, как формировать управляющие воздействия, на что обращать внимание. Об этом вам, скорее всего, не расскажут ваши лечащие врачи, и вот почему: потому что они этого не знают. И знать не могут. Только врач, сам служащий объектом лечения, проводимого самим собой для себя самого, способен делать такие наблюдения и выводы. Только так, и никак иначе.
Оценивая себя самого в качестве «черного ящика», вы успешно перейдете от линейного механистического понимания процессов, сотни раз перепетого в книгах (которому грош цена), к осмысленному пониманию конкретных фактов, которое даст вам (и уже дало мне) возможность реально влиять на процесс компенсации сахарного диабета. И вот вам конкретный пример.
Все мы, будучи собратьями по несчастью, знаем, что такое гипогликемия23, и чем она может закончиться, если с ней вовремя не разобраться. В литературе описаны десятки симптомов этого состояния. Ну и что толку? Ну, прочитал, ну, что—то понял, ну, забыл. А вот вопрос: каковы симптомы гипогликемического состояния в зависимости от степени его выраженности конкретно у вас? На ответ вам десять секунд.
Я могу ответить за себя молниеносно. При легкой гипогликемии — чувство голода и покалывание в области солнечного сплетения. При средневыраженной — добавляется усиленная перистальтика кишечника и газообразование, плюс возникает легкая мышечная слабость. При начале тяжелой — симптомы первых двух стадий не прекращаются, но возникают тахикардия (даже притом, что я постоянно принимаю бета—блокаторы), онемение кончика языка и резкое повышение (именно повышение — не описка) остроты зрения.
Что это означает в практическом плане? Это означает, что я в считанные секунды могу понять, что со мной происходит, и в те же секунды принять меры к исправлению ситуации. На первой стадии — принять немного декстрозы24, и продолжать заниматься тем, чем занимаюсь. На второй, если по глупости пропустил первую — шутки в сторону, в три раза больше декстрозы, остановка помпы и полный покой (если за рулем — немедленно на обочину, и слушай себе музыку с включенной аварийкой). На третьей стадии (было со мной три или четыре раза за всю историю наблюдения) — декстроза, остановка помпы, никакой физической активности и немедленно в горизонтальное положение.
Что мне это дает? Это дает мне практически мгновенную реакцию на внезапно изменившиеся обстоятельства функционирования моего «черного ящика». Без промедлений, без сомнений. Моментальное противодействие с целью скорейшего возвращения системы в приемлемый диапазон функционирования. Я не медлю, я сразу принимаю решение и его осуществляю.
И это относится не только к гипогликемиям. Существуют еще множество ситуаций, требующих однозначного реагирования, причем правильного. Алгоритмы реакций на них вы не прочтете ни в одной книге — кроме этой. Я уверен, что когда вы примете такой подход к действию, вы сами для себя разработаете целый ряд моментов, которые будут уникальными, и на 100% будут подходить именно вам.
От частного перейдем к общему (от дискретного к интегральному). Существуют ли интегральные критерии эффективности компенсации инсулинозависимого сахарного диабета? Да, существуют. Я считаю, что их три, хотя в основном все вокруг говорят всего об одном. Хорошо, давайте и мы с вами начнем с него, тем более что он знаком всем, «кто в теме». Мне и вам невероятно повезло, что он существует.
Глики́рованный гемоглобин, или гликогемоглобин (кратко обозначается: гемоглобин A1c, HbA1c) — биохимический показатель крови, отражающий среднее содержание сахара в крови за длительный период (до трёх месяцев), в отличие от измерения глюкозы крови, которое дает представление об уровне глюкозы крови только на момент исследования.
Гликированный гемоглобин отражает процент гемоглобина крови, необратимо соединённый с молекулами глюкозы. Гликированный гемоглобин образуется в результате реакции Майяра между гемоглобином и глюкозой крови. Повышение уровня глюкозы крови при сахарном диабете значительно ускоряет данную реакцию, что приводит к повышению уровня гликированного гемоглобина в крови. Время жизни красных кровяных телец (эритроцитов), которые содержат гемоглобин, составляет в среднем 120–125 суток. Именно поэтому уровень гликированного гемоглобина отражает средний уровень гликемии на протяжении примерно трёх месяцев.
Гликированный гемоглобин — это интегральный показатель гликемии за три месяца. Чем выше уровень гликированного гемоглобина, тем выше была гликемия за последние три месяца и, соответственно, больше риск развития осложнений сахарного диабета.25
Уровень гликированного гемоглобина позволяет оценить ситуацию с углеводным обменом в организме практически по гамбургскому счету26. Если мой и ваш сахарный диабет компенсирован, то цифра в анализе будет находиться строго в диапазоне от 4,0 до 6,0%, то есть — как у практически здорового человека. Врачебное сообщество еще как—то терпит значения гликированного гемоглобина до 6,5%. Если же показатель превышает 6,5%, то наличие сахарного диабета не вызывает сомнений; и он не компенсирован.27
Я не стану рассказывать здесь о поздних осложнениях сахарного диабета — существует огромное количество специальной и популярной литературы на эту тему. Для нас важно то, что при уровне гликированного гемоглобина до 6,0% включительно поздние осложнения у такого человека отодвигаются на длительный срок или вовсе отменяются. Sapienti sat.28
Второй интегральный критерий эффективности компенсации сахарного диабета — это вариабельность гликемии, представляющая собой совокупность математико—статистических параметров, характеризующих разброс значений гликемии у данного конкретного индивидуума или у группы индивидуумов в течение различных периодов времени.
Как вы можете видеть, даже одно само определение вариабельности гликемии сложно для понимания людей, не имеющих профильной математической подготовки. Поэтому попробуем сказать проще, заранее принеся форму в жертву содержанию.
Вариабельность гликемии — это степень разброса измеряемых показателей сахара крови в течение какого—либо периода времени (например, суток, недели, месяца, и так далее).
Для тех, кто все же хочет точности определений и смыслов, предлагаю ознакомиться с прекрасной профессиональной работой, доступной онлайн29, в которой суть и значение вариабельности гликемии описаны исчерпывающим образом. Для меня же и для вас следует воспользоваться более примитивным пониманием: чем меньше разброс в показаниях глюкометра на протяжении суток, при условии близости этих значений к нормальному диапазону, тем лучше — тем меньше вероятность возникновения опасных осложнений. Что важно, даже при высокой вариабельности (что плохо!) гликированный гемоглобин может находиться в коридоре приемлемых значений.
Значит, нам с вами следует следить не только за уровнем HbA1c, но и за тем, чтобы не было драматически высокого разброса при измерении сахара крови, потому что такой разброс опасен развитием осложнений заболевания.
И теперь, наконец, поговорим о третьем интегральном критерии эффективности компенсации сахарного диабета. Его обычно упоминают редко, а если и упоминают, то как—то вскользь. Я же считаю, что он имеет такое же равное право на существование, как и два предыдущих.
Этот критерий — ваше субъективное состояние, ваше качество жизни и степень близости вашего образа жизни к таковому у абсолютно здорового человека, пишущего слово «диабет» с двумя ошибками.
Поделюсь с вами примерами из собственной жизни.
Шесть лет назад, после выписки из больницы, я был истощен и обессилен. Я выходил на улицу и двадцать минут счищал снег с моего джипа. Все это заканчивалось приступом гипогликемии и тахикардией. Я забирался в машину и еще минут пятнадцать приходил в себя, прежде чем мог тронуться с места. Я ел 6–7 раз в сутки, тщательно считая все хлебные единицы и калории. Я не расставался с глюкометром и тонометром. Смыслом моего существования стало выживание. О профессиональной деятельности можно было забыть, впрочем, как и вообще о жизни в ее настоящих проявлениях.
А вот вам пример из моего обычного дня месячной давности. Я проснулся около 6 часов утра, немного позавтракал, сел за руль и поехал в аэропорт — это около 30 километров. Уличная температура была около –4oC, падал легкий снег. Зарегистрировался на рейс, провел около 5 часов в самолете, где по причине дрянного качества еды съел два бутерброда, и на этом все. Вышел на улицу (+25 oC), съел один шоколадный батончик, сел за руль, проехал 150 километров. Несколько часов занимался делами, и только около пяти вечера вспомнил, что я еще ничего нормального не ел. После легкого ужина (мясо, овощи) поехал в другой город (60 км в одну сторону). Приехал домой около десяти вечера, съел бутерброд, запив его кефиром, разобрался с текущими делами по бизнесу, и в полночь лег спать.
Наверное, излишне говорить, но я, все же, с удовольствием скажу — за весь день у меня не было никакой гипогликемии, а все до единого измерения в окошке глюкометра находились в пределах таковых для здорового человека.
Чтобы довершить этот «сеанс черной магии с полным ее разоблачением»30, позволю себе привести старую мудрую притчу.
Однажды путник шел по лесу и увидел дровосека, который, рыдая, пилил дерево.
— Почему вы плачете? — спросил путник у дровосека.
Дровосек отвечал, что ему очень трудно пилить дерево из—за того, что пила тупая.
— Почему бы вам не остановиться, чтобы заточить пилу? — спросил путник.
— Некогда мне точить пилу! — ответил он. — Я пилю дерево!
Достижение компенсации инсулинозависимого сахарного диабета — нелегкий процесс. Можно тратить сколько угодно усилий и сосредотачиваться на процессе. Когда вы идете неверным путем (не знаете, что и как конкретно делать), вы никуда не придете.
Если же вы знаете, что и как делать, то вы двигаетесь в том направлении, которое вам нужно. Ваша точка назначения называется «результат». И он достижим. Я смог его достичь.
Сможете и вы.
Мда… Когда несколько лет назад я писал эту главу, очевидно, на меня нашла какая—то эйфория — «сможете и вы». Теперь не буду столь категоричен. Скажу иначе: возможно, сможете и вы. А, возможно, и нет. «Погружение» в помповую инсулинотерапию устроено весьма недобро: максимум настойчивости и максимум усилий нужно приложить в самом начале, когда у вас нет еще ни знаний, ни опыта. Более того, часто и у вашего лечащего врача тоже дефицит — и с тем, и с другим.
Вот выдержка из одного читательского письма. «Получили помпу для доченьки с помощью средств спонсорской поддержки, больше года были в очереди. Только вот как ее теперь установить, как перейти на помповую инсулинотерапию? Наш районный эндокринолог попросила принести руководство пользователя помпы». Спрашиваю — это—то зачем? Приходит ответ: «она никогда раньше не занималась переводом больных на инсулиновую помпу».
Пишу об этом не для того чтобы проиллюстрировать, «как всё плохо». Наоборот — если врач, который никогда не имел дело с помповой инсулинотерапией, начинает самостоятельно изучать профильную литературу и нужную соответствующую документацию, то это не плохо. Наоборот, хорошо! Даже, больше скажу — это отлично! Отлично для последующих пациентов. Что же делать тому, кто не следующий, а предыдущий? Придется рассчитывать только на свои интеллектуальные способности.
И вопрос с нормой сахара крови — он совсем не праздный. Я не имею в виду уровень так называемого целевого сахара, к которому стремятся, когда медленно и неуклонно уходят от тяжелой персистирующей патологической гипергликемии в сторону нормогликемии. Рано или поздно процесс перехода будет завершен.
Есть два варианта завершения этого процесса: удачный и неудачный. Удачный — это когда значения сахара крови натощак и постпрандиальные значения находятся в пределах таковых для здорового человека. Неудачный — когда до конца «войти» в «здоровый» коридор по каким—то причинам не получается, и гипергликемия сохраняется.
Второй вариант означает только одно: нужно продолжать попытки, меняя стратегию и/или тактику инсулинотерапии. Первый, он же удачный, тоже требует ответа на простой вопрос: а на каких значениях сахара крови мы останавливаемся? Где тот момент, когда можно сказать себе: «молодец, стоп, результат получен, теперь добиваемся его повторяемости и сохранности». Вопрос вроде бы прост, но это только на первый взгляд. Как говорится: конкретные цифры — в студию! И тут — ступор. Конкретные цифры у каждого человека будут разными. Каким же общим принципом воспользоваться? Где его взять?
Возьмите на вооружение мой принцип. Я же автор, имею право — тем более проверено на себе, мин нет. Выбираем такой уровень гликемии в покое, который позволит в любой момент дать себе кратковременную приличную физическую нагрузку без отключения инсулиновой помпы или снижения базальной инфузии (про нее дальше по ходу изложения вы узнаете много полезного и интересного). Что такое кратковременная нагрузка? Ну, например, увидели — ваш автобус отходит. Думать некогда, нажимать кнопки на помпе тем более — нужно пробежаться до остановки, чтобы без вас не ушел. Если, вскочив на заднюю подножку (ой, простите, то было во времена моей молодости — теперь вход исключительно через переднюю дверь…), вы не почувствовали симптомов легкой гипогликемии (тоже читайте соответствующую главу), значит, ваш уровень сахара крови подобран правильно.
Так
что «норма» не так проста, как кажется
поначалу. Но — не боги же горшки
обжигают, и не они инсулином в вашей
помпе управляют. Дальше разберемся с
вами во всем, по порядку и в свое время.
![]()
|
|
[03] О помпе — «без помпы»
Инсулиновая помпа представляет собой компактный автономный автоматизированный индивидуальный дозатор жидкого препарата. В ней находится резервуар, выполненный в форм—факторе шприца. В соответствии с ранее заданными предписаниями (программой управления) и поступающими в режиме реального времени управляющими воздействиями оператора помпа подает препарат из резервуара в инфузионную систему (катетер), канюля которой через кожу введена в подкожно—жировую клетчатку тела пациента.
Таким образом, с понятийной позиции, инсулиновая помпа — это всего лишь «продвинутый» автоматизированный шприц, и ничего более. Его «сердцем» служит прецизионный миниатюрный мотор постоянного тока, который и обеспечивает необходимую точность дозировки препарата при введении. Я не случайно говорю «препарат», а не «инсулин», поскольку многие из вас (да и я сам) используют не сам инсулин, а его генномодифицированные синтетические аналоги (об этом подробнее в отдельной главе).
-
Рис. 4.
Инсулиновая помпа, выполненная в традиционном для этих устройств форм—факторе пейджера.
Инсулиновая помпа не принимает самостоятельных решений об осуществлении введения заряженного в ее резервуар препарата. Все размеры доз, типов введения этих доз и времени их введения санкционированы оператором, и никем другим. Этим оператором в подавляющем большинстве случаев являетесь вы сами. Если же помпа подключена к телу заведомо недееспособного лица (например, маленького ребенка; пожилого человека, не способного к самообслуживанию; или человека любого возраста, находящегося в бессознательном состоянии), то для ее функционирования требуется внешний оператор (например, родитель ребенка; сиделка; медицинский работник).
Инсулиновая помпа принимает самостоятельные решения об аварийном прекращении введения препарата (отменяет ранее введенные распоряжения оператора) в следующих случаях:
а) критический сбой в работе механических и/или электронных компонентов прибора;
б) окклюзия (закупорка) инфузионной магистрали;
в) критический сбой электропитания в результате недостаточного напряжения элемента питания;
г) возможное развитие гипогликемии у пациента (только для моделей помп, работающих в связке с системами постоянного мониторинга концентрации глюкозы в подкожно—жировой клетчатке).
Любое программирующее действие оператора, за которым следует изменение программы введения препарата, или немедленное начало его введения, требует от оператора как минимум одноступенчатой процедуры подтверждения правильности такого действия. Это сделано для того, чтобы минимизировать возможность введения ошибочных команд оператора и препятствовать их исполнению.
Таким образом, вся этическая, моральная и юридическая ответственность за последствия некорректного программирования и управления помпой лежит только на операторе, осуществившем эти действия.
Ряд моделей инсулиновых помп, помимо управляющих элементов непосредственно на корпусе прибора, имеют дублирующий отдельный пульт управления, связанный с основным модулем помпы по радиоканалу с использованием различных защищенных сертифицированных протоколов связи.
Также существует как минимум одна модель помпы, которая не имеет на корпусе основного модуля прибора кнопок управления (за исключением кнопки, включающей и выключающей основной модуль), а все управляющие органы этой модели находятся только на внешнем пульте.
При наличии и одновременной активности двух систем управления, первая из которых программируется с основного модуля помпы, а вторая — с дополнительного пульта, управляющие воздействия оператора через первую систему безусловно превалируют над таковыми воздействиями, осуществляемыми с помощью второй системы управления.
-
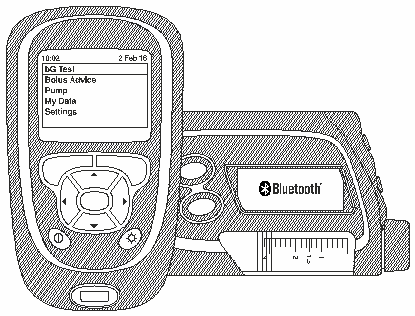
Рис. 5.
Инсулиновая помпа и ее дублирующий пульт управления, объединенный с глюкометром.
-
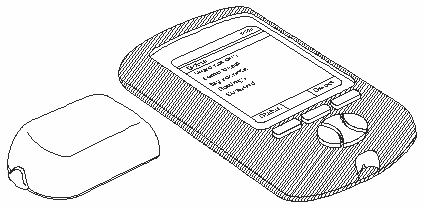
Рис. 6.
Инсулиновая помпа без кнопок управления на корпусе и ее внешний пульт управления.
Невольное или предумышленное частичное или полное разрушение корпуса помпы никогда не может привести к электрошоку или электротравме пациента и/или оператора, поскольку компоненты помпы функционируют при напряжениях, не превышающих напряжение на присутствующем в помпе элементе питания. Разрушение корпуса находящегося в помпе элемента питания может привести к химическому ожогу кожи пациента и/или оператора.
Категорически не допускается нахождение помпы в условиях действия сверхсильных магнитных полей (например, внутри медицинских диагностических магнитно—резонансных томографов). Также категорически не допускается нахождение помпы в условиях действия проникающей радиации (в соответствующих диагностических (рентген, флюорография) или лечебных (лучевая терапия) медицинских (поликлиники, больницы) или скрининговых (аэропорты) аппаратах). Категорически не допускается контакт корпуса помпы с работающими датчиками аппаратов для ультразвуковых медицинских исследований.
В зависимости от производителя и конкретной модели, помпы изготавливаются с различной степенью влагозащиты — как минимум, для защиты от мелких брызг; как максимум — полностью герметичных, которые можно использовать под водой на глубинах до 2 метров на протяжении не менее 30 минут.
В зависимости от производителя и конкретной модели, каждый из типов помп имеет собственные характеристики интервала температурного режима эксплуатации. Ни одна из присутствующих на рынке помп не имеет особых требований к величине атмосферного давления в окружающей среде.
***
Отвлечемся теперь на время от технических деталей, и поговорим о коммерческих аспектах разработки, производства, продаж и обслуживания инсулиновых помп. К тому, о чем пойдет речь дальше, я предлагаю вам отнестись, как говорили древние римляне, sine ira et studio31.
Инсулиновая помпа — прибор компактный, сложный и дорогостоящий. О том, что он стоит потребителю дорого, говорят прежде всего. Часто приходится слышать, что он стоит неоправданно дорого. Я не разделяю такую точку зрения.
Да, сама по себе «мыльница» с ее механическими и электронными компонентами, если считать по их себестоимости, сильно не дотягивает не то что до розничной, но даже до отпускной цены. Но эта «мыльница» появилась не на пустом месте. За каждой линией продукта, за каждой его конкретной моделью — годы и годы медицинских исследований, конструкторской работы, создания прототипов, клинической апробации, маркетинга, создания и поддержания системы дистрибуции. Добавьте сюда конкурентную борьбу между производителями, и вы поймете — все это «плохие новости» для компаний, производящих инсулиновые помпы.
Однако для них же есть и новости «хорошие». Они заключаются в том, что помпа, как отдельный прибор, сама по себе, для эксплуатации непригодна. Чтобы ей пользоваться, нужны расходные принадлежности — как минимум, инфузионные системы (в просторечии именуемые «катетерами») и резервуары для заправки помпы препаратом. Для всех существующих сегодня на рынке помп эти изделия — одноразового использования. И вот здесь у производителей оборудования и расходных материалов возникает «простор для творчества».
Если взять цену помпы и просто с калькулятором посчитать, сколько стоят расходные принадлежности для нее, то мы путем несложных арифметических действий обнаружим, что приблизительно за два года эксплуатации на расходники тратится столько же, сколько стоит сама инсулиновая помпа. Средний срок службы помпы составляет порядка 4 лет — по крайней мере, такой срок гарантии установлен ведущими производителями на свои изделия. Значит, за следующие два года потребитель заплатит еще одну цену помпы.
-
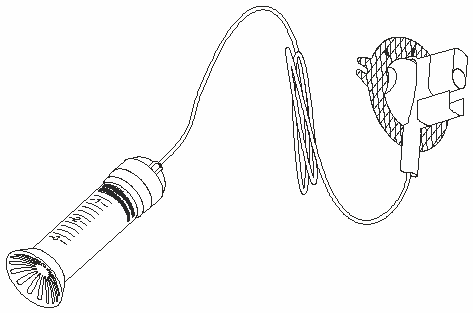
Рис. 7.
Резервуар и инфузионная линия для инсулиновой помпы (один из множества вариантов).
Поэтому, покупая инсулиновую помпу, например, за 100 тысяч рублей, вы должны отдавать себе отчет в том, что за 4 года ее эксплуатации вам придется потратить не 100, а 300 тысяч рублей. Это в том случае, если вы будете использовать «оригинальные» расходные принадлежности, выпущенные самим производителем вашей помпы.
Но рынок есть рынок, и на нем присутствуют изготовители расходных принадлежностей для инсулиновых помп, не аффилированные с производителями самих помп. Назвать таких изготовителей «серыми» — язык не поворачивается, по крайней мере, у меня. Качество их продукта не сильно отличается (часто — вообще не отличается) от «оригинальных» позиций. А стоят они дешевле, иногда — значительно дешевле «оригиналов». Согласитесь, есть разница — выложить за 4 года на расходные принадлежности 200 тысяч рублей, или, к примеру, всего 120.
Производители помп борются с такими изготовителями расходных принадлежностей всеми доступными способами. Если вы откроете практически любое руководство пользователя инсулиновой помпы, то на видном месте и большими буквами вы обязательно найдете утверждение вроде такого:
Производитель помпы не гарантирует ее правильную и бесперебойную работу в случае использования расходных принадлежностей, выпущенных сторонними изготовителями. Претензии потребителя к качеству помпы в таких случаях не принимаются.
Страшно, аж жуть. При этом производители помп забывают упомянуть, что «неоригинальные» изготовители используют ровно то же самое сырье и оборудование, которым пользуются они сами. Что по техническим характеристикам, надежности и безопасности эти «неоригинальные» принадлежности ничем не отличаются от «оригинальных» — в противном случае, они никогда не получили бы все необходимые для производства и продажи сертификаты, например, такие как CE Mark32 и FDA Approval33.
Производители инсулиновых помп также очень не любят рассказывать потребителям, сколько раз у них самих возникают проблемы с качеством собственных «оригинальных» расходных принадлежностей. Так, за те шесть лет, которые ношу помпу, я три раза получал информационные письма от изготовителей помп о случаях «отзыва» тех или иных расходных принадлежностей с предложением их бесплатной замены на новые, если купленные мной принадлежности подпадают под причину отзыва. Поэтому утверждения производителей помп о плохом качестве «неоригинальных» расходных принадлежностей, мягко говоря, лишены оснований.
За последние четыре года тревогу объявляли еще два раза.
Однако, есть и более глубокий пласт проблемы. Он связан с конструктивными особенностями расходных принадлежностей, и мы его рассмотрим прямо сейчас. Производители помп (справедливости ради отмечу — не все производители) повсеместно насаждают «проприетарные»34 элементы конструкции расходных принадлежностей, такие как разъемы. Делается это по трем причинам.
Во—первых, производители ставят разъемы собственной конструкции между резервуаром помпы и инфузионной линией для того, чтобы пациент одновременно мог использовать только оба «оригинальных» компонента вместе. Если попытаться использовать один из конструктивных компонентов «оригинального» дизайна, а второй — «неоригинального», то попытка заранее обречена на провал. Они не стыкуются между собой от слова «совсем».
Во—вторых, производители «неоригиналов» не могут копировать «оригинальные» разъемы на принадлежностях. Почему? Потому что эти разъемы защищены патентами «оригинальных» производителей, и никто из «оригиналов» на приемлемых условиях разрешения «неоригиналам» не даст.
И, наконец, в—третьих. «Неоригиналы» снабжают свои изделия разъемами, выполненными по стандарту Luer lock (Luer taper)35. Стандарт Люэр (или «Люер» в альтернативной русскоязычной транскрипции) — это открытый стандарт. Его может использовать кто угодно. Особенностью разъемов стандарта Люэр является то, что такой разъем можно многократно соединять и разъединять, например, для дозаправки резервуара помпы препаратом и/или для замены инфузионной линии без одновременной замены резервуара.
-
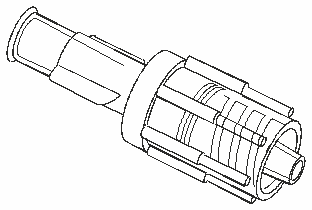
Рис. 8.
Устройство коннектора, выполненного по стандарту Luer lock.
А вот проприетарные разъемы срабатывают только один раз — на закрывание. Разъем защелкивается намертво, и его уже не открыть без механического повреждения стыкуемых компонентов. Об этом факте мы еще подробно поговорим в главе об инфузионных линиях и резервуарах. Пока же просто скажу, что применение «оригинальных» разъемов заставляет пациента чаще менять расходные принадлежности, и, как следствие, тратить на них больше денег.
Завершая раздел, отмечу: потребителю следует быть хорошо информированным по всем особенностям помп и расходных материалов к ним, чтобы не стать жертвой «маркетинговых диверсий» и не платить больше (порой — значительно больше) за те вещи, которые можно купить совсем по другим ценам, а также за то, что покупать и вовсе не стоит.
Вопрос, конечно, что называется, интересный. С одной стороны, правильно использовать оригинальные расходные принадлежности, и использовать их именно так, как указывает производитель. Ну, а с другой… За те 10 лет, что я сам на помповой инсулинотерапии, ценник на расходники в рублях — ни много ни мало — утроился. Поэтому не стану я с укором смотреть на тех, кто ищет различные технологические выходы из создавшейся ситуации. Тем более, в условиях перебоев с поставками расходных материалов. В конце концов, не считается зазорным эксплуатировать тюнингованные автомобили, не правда ли? Вокруг автомобильного тюнинга создалась и десятилетиями живет целая индустрия. Ясно, что инсулиновых помп на свете много меньше, чем автомобилей. Однако, если расходную принадлежность, которой производитель «отписывает» трое суток жизни, можно с умом использовать не три дня, а год — тогда в этом точно что—то есть. Но, понятно, что подходить к таким вопросам следует со знанием дела.
***
Мой рассказ о помпе «без помпы» был бы неполным без ответа на вопрос: кому точно нужна помпа, а кто может обойтись и без нее?
Реплика в сторону. Когда читаешь ответ на этот вопрос в специальной литературе, где сплошь и рядом «дети с синдромом утренней зари» и «снижение качества жизни», возникает смутная догадка о происхождении такого текста. По—видимому, кто—то когда—то его создал, а в последующем авторы просто перетаскивали его с минимальными стилистическими изменениями из книги в книгу, из издания в издание. А делают они так потому, что в подавляющем большинстве сами инсулиновой помпой не пользуются, и что это такое на самом деле, в «живой жизни» — не знают.
Я ношу помпу 6 лет (теперь 10). Именно поэтому я выделяю всего лишь две категории лиц, кому помпа показана.
Первая — дети. Все дети. Дети вообще. Почему?
Потому что сахарный диабет у ребенка должен быть компенсирован более тщательно, чем у взрослого. Просто обязан. Дети растут, их качественные и количественные потребности в инсулине постоянно изменяются. Вариабельность детского метаболизма сводит на нет усилия по компенсации диабета шприц—ручками. Если найти в общедоступных источниках нормативы по детскому диабету, то мы обнаружим, что верхние границы — и концентрации гликированного гемоглобина, и тощакового сахара, и вариабельности гликемии у детей допускаются более высокие, чем у взрослых.
Российский консенсус по терапии СД 1 типа у детей и подростков (2010)36
Целевые
значения показателей углеводного
обмена,
индивидуализированные по
возрасту (Адапт. ISPAD, 2009, ADA, 2009)
|
Возрастные группы |
Степень компенсации углеводного обмена |
ГП перед едой, ммоль/л |
ГП через 2 часа после еды, ммоль/л |
ГП
перед сном/ночью, |
HbA1c |
|
Дошкольники
|
Компенсация |
5,5–9,0 |
7,0–12,0 |
6,0–11,0 |
<
8,5 |
|
Субкомпенсация |
9,0–12,0 |
12,0–14,0 |
<
6,0 или |
8,5–9,5 |
|
|
Декомпенсация |
> 12,0 |
> 14,0 |
<
5,0 или |
> 9,5 |
|
|
Школьники
|
Компенсация |
5,0–8,0 |
6,0–11,0 |
5,5–10,0 |
< 8,0 |
|
Субкомпенсация |
8,0–10,0 |
11,0–13,0 |
<
5,5 или |
8,0–9,0 |
|
|
Декомпенсация |
> 10,0 |
> 13,0 |
<
4,5 или |
> 9,0 |
|
|
Подростки
|
Компенсация |
5,0–7,5 |
5,0–9,0 |
5,0–8,5 |
< 7,5) |
|
Субкомпенсация |
7,5–9,0 |
9,0–11,0 |
<
5,0 или |
7,5–9,0 |
|
|
Декомпенсация |
> 9,0 |
> 13,0 |
<
4,0 или |
> 9,0 |
Делается это потому, что компенсировать детский диабет гораздо сложнее, если нет инсулиновой помпы. Результаты в массе получаются плохие, если не сказать — отвратительные. А потом эти результаты переползают в статистику.
Не может утренний сахар у трехлетнего ребенка быть 10 или 11 ммоль/л! Он обязан быть не выше 6 ммоль/л. Обязан, и все тут! Потому что если будет 11, то ребенок вырастет инвалидом, с большой вероятностью — тяжелым инвалидом. А без помпы получить «шестерку» утром, особенно с феноменом утренней зари, нереально.
Ваш ребенок — это ваше письмо в будущее. Продолжение вашего рода. Ваша единственно разумная инвестиция. Ваша пенсия, наконец. Поэтому все дети должны компенсировать сахарный диабет с помощью инсулиновой помпы.
Вторая — это взрослые люди; те, кто обладает ответственностью за себя и своих близких.
Получив диагноз «инсулинозависимый сахарный диабет» в зрелом возрасте, самый простой выход — поддаться синдрому жертвы, махнуть рукой на себя, на будущее своей семьи. Лечь и начать умирать. Умирать, возможно, придется долго, причем вначале понарошку, а затем уже всерьез. Причем, когда начнется стадия «всерьез», проснется желание жить и действовать, но время будет упущено.
Если вы понимаете, что в этой жизни многое зависит персонально от вас, что без вас и вашей поддержки — и моральной, и материальной — вашим близким будет нестерпимо плохо, то ваш единственный выбор способа компенсации своего сахарного диабета — инсулиновая помпа. Вам нужно вести активную жизнь, не менее нагруженную, чем до начала заболевания. Шприцы вам этого не позволят. А помпа даст вам такую возможность. Можете не сомневаться, проверено на себе самом.
Предвижу вопрос: инсулиновая помпа — это же дорого. Как быть?
Если ты выдернешь волосы,
ты их не вставишь назад.
И твоя голова всегда в ответе за то,
куда сядет твой зад.
Илья Кормильцев37, «Тутанхамон»
Мой ответ снова циничен. Некомпенсированный сахарный диабет отберет у вас последние силы, превратит вначале в инвалида, а позже — убьет вас. Инсулиновая помпа вернет вам силы и позволит зарабатывать гораздо больше, чем вы на нее тратите.
Выбор за вами.
![]()
|
|
[04] Инсулин из помпы: Deux ex machina38
Что вводит инсулиновая помпа в тело пациента? Конечно же, инсулин — это следует из названия прибора. А вы точно уверены, что там инсулин? Я — нет. И что—то мне подсказывает, что мои опасения совсем не беспочвенны. Пожалуй, пойду, открою холодильник, достану коробку со своим «инсулином», и прочту, что на ней написано.
Написано, русским по белому: инсулин аспарт. Читаю в справочнике лекарств РЛС39:
Инсулин аспарт — инсулин ультракороткого действия. Аналог человеческого инсулина, полученный методом рекомбинантной ДНК—технологии с использованием штамма Saccharomyces cerevisiae, в котором аминокислота пролин в положении B28 замещена на аспарагиновую кислоту. Молекулярная масса 5825,8. Замещение аминокислоты пролин в положении B28 на аспарагиновую кислоту уменьшает тенденцию молекул к образованию гексамеров, что увеличивает скорость всасывания (по сравнению с обычным человеческим инсулином).
Вот это поворот! Значит, и правда «не совсем» инсулин в резервуаре моей инсулиновой помпы. А почему? Чтобы ответить на этот вопрос, вначале вновь обратимся к первоисточнику.
Основным недостатком человеческого инсулина является замедленное начало действия. Чтобы добиться контроля постпрандиальной гипергликемии, его необходимо вводить за 40–60 минут до еды, что создает определенные неудобства для пациентов, в частности детей и людей, ведущих активный образ жизни. Действие болюсного инсулина продолжается достаточно длительно (8–10 ч) и накладывается на эффект базального инсулина, что может привести к возникновению гипогликемических реакций при несвоевременном приеме пищи или в ночное время.40
А теперь давайте постараемся объяснить тот факт, почему инсулиновую помпу заряжают аналогом инсулина ультракороткого действия, а не настоящим человеческим инсулином.
Итак, инсулин вырабатывается бета—клетками поджелудочной железы, основная масса которых находится в так называемых островках Лангерганса41. Ткань поджелудочной железы весьма богато кровоснабжается. Если прицельно визуализировать кровоток в поджелудочной железе, то окажется, что внутри поджелудочной железы из ветвей артерий, участвующих в ее кровоснабжении, образуется разветвленное сплетение сосудов42. Это красивейшие сосудистые аркады, оплетающие островки Лангерганса и немедленно уносящие в системный кровоток каждую выделяемую в данный момент времени молекулу инсулина.
В критической близости от поджелудочной железы расположена печень. Поэтому с током крови «свежеиспеченная» молекула инсулина попадает именно туда, и запускает превращение избытка глюкозы крови в гликоген гепатоцитов. Печень представляет собой крупнейшее депо глюкозы в организме, где глюкоза находится в виде гликогена (в связанном виде), и под действием глюкагона43, вырабатываемого альфа—клетками поджелудочной железы «по первому требованию» вновь переходит в свободную форму и немедленно отправляется в системный кровоток. В жировую и мышечную ткань на периферии инсулин у здорового человека попадает уже во вторую очередь.
Поэтому, чтобы обеспечить плавность регуляции, «родной» инсулин действует медленно и долго — ведь его бо́льшая часть очень быстро попадает именно туда, где он должен быть задействован, и полностью именно там и утилизируется.
У людей, страдающих инсулинозависимым сахарным диабетом, бета—клетки погибли или значительно повреждены — и выделяемого ими инсулина не хватает для успешной регуляции метаболизма глюкозы. Поэтому такие люди должны получать инсулин извне. В нашем с вами случае — что означает это самое «извне»? Оно означает введение инсулина не в центральный кровоток непосредственно рядом с печенью, а в подкожно—жировую клетчатку.
Кровоснабжение кожи и подкожной клетчатки — это, практически, самая периферия организма. Соответственно, путь молекулы инсулина к месту приложения ее действия значительно удлиняется. Более того — на таком длиннющем пути происходит «распыление» инсулина, когда большое количество его молекул циркулирует и оседает в тех местах, где он не нужен. Они просто находятся там без приложения к своему субстрату (глюкозе) и медленно деградируют. Чтобы получить нужный эффект, приходится вводить значительно бо́льшие дозы гормона, чем если бы его введение осуществлялось непосредственно в печеночный кровоток.
Именно поэтому нативный инсулин с его временны́ми фармакокинетическими характеристиками не подходит для введения с помощью инсулиновой помпы (да и шприц—ручек тоже).
Генно—инженерные препараты ультракоротких аналогов инсулина имеют другой, сдвинутый к моменту введения, фармакокинетический профиль, и деградируют от 2 до 4 раз быстрее, нежели оригинальные человеческие инсулиновые молекулы. И теперь мы с вами можем объяснить, почему их характеристики заданы именно таким образом.
Вводя большую — да что там большую, на самом деле, огромную — дозу аналога инсулина на самую периферию организма, следует доставить его в печень в таком виде, чтобы он сразу начал там работать. Нам не нужна задержка по времени, «зашитая» в характеристиках самой молекулы, поскольку эту задержку так и так обеспечит сам кровоток от места введения к месту приложения действия препарата. С другой стороны, если деградация молекул аналога будет столь же неторопливой, как у естественных молекул, то, за счет большой дозы, они станут накапливаться в активном состоянии и обеспечат тем самым фатальный опаснейший «хвост» рабочей активности, который нам также совершенно не нужен. Вроде бы, снова все стройно и непротиворечиво. Но, опять—таки, только на первый взгляд.
Чуть позже, в одной из следующих глав, мы с вами узнаем (или освежим наши знания — это уж для кого как) о том, что инсулиновая помпа одновременно работает в двух режимах, а именно — постоянно (или почти постоянно) подавая так называемый «базальный» инсулин, а также вводя дискретно по требованию инсулин, использующийся при утилизации излишков глюкозы, образующихся в процессе пищеварения (инсулин «на еду»).
В здоровом организме, располагающем достаточным количеством собственного «родного» инсулина, за базальный уровень как раз и отвечает свойство «длинного хвоста» инсулина. Этот «хвостик» очень мягко, я бы даже сказал, нежно, воздействует на анаболические процессы в организме, обеспечивая постоянную рабочую концентрацию глюкозы во внутренней среде. У меня же, да и у многих из вас, собственного инсулина крайне мало или нет вообще. Это первое. Второе заключается в том, что у меня и у всех тех, кто находится на инсулиновой помпе, нет и продленного инсулина, который есть у всех, кто получает инсулиновую терапию шприц—ручками. Значит, и базальная инсулиновая активность в таком случае должна обеспечиваться с помощью экзогенного аналога, находящегося в резервуаре инсулиновой помпы.
Она и обеспечивается — но, как мы увидим в дальнейшем, часто обеспечивается плохо, неточно, вызывая массу проблем, и подрывая тем самым «авторитет» помповой инсулинотерапии. Хотя, на самом деле, «неча на зеркало пенять, коли рожа крива». Мы еще рассмотрим этот краеугольный вопрос, и рассмотрим его очень подробно — потерпите немного, всему свое время. А пока, давайте, снова почитаем, что же написано на наших упаковках аналогов инсулина. На моей — вот что:
В 1 мл инсулин аспарт — 100 ЕД (3,5 мг), а также вспомогательные вещества: глицерол — 16 мг, фенол — 1,5 мг, метакрезол — 1,72 мг, цинка хлорид — 19,6 мкг, натрия хлорид — 0,58 мг, натрия гидрофосфата дигидрат — 1,25 мг, натрия гидроксид 2M — около 2,2 мг, хлористоводородная кислота 2M — около 1,7 мг, вода для инъекций — до 1 мл.44
Что представляют собой вспомогательные вещества? Это консерванты, стабилизаторы и антисептики. Подробно о них, о добавках, мы поговорим в главе, посвященной инфузионным системам (они же — катетеры).
Как вы можете теперь
видеть, настоящий человеческий инсулин
и его аналоги — совсем не одно и то
же. Но — что делать — другого для
меня и многих из вас более не предусмотрено.
![]()
|
|
[05] Хороший глюкометр — это какой?
Помпа без глюкометра — деньги на ветер (© мой). Что такое «хороший» глюкометр? Это такой, который отвечает следующим требованиям:
Он достаточно миниатюрен для того, чтобы весь нужный вам набор для измерений влезал в чехол, помещающийся в любом месте — в ручной сумке, например.
Он быстр, то есть выдает результат измерений за время не более 5 секунд от момента помещения капли крови на полоску.
У него яркая подсветка дисплея, чтобы можно было использовать в полумраке или полной темноте — например, в кинотеатре.
У него отключаемый звуковой сигнал — есть ситуации, когда лишняя звуковая активность прибора нежелательна.
У него есть память не менее чем на 500 результатов последовательных измерений.
Очень важно: он точен и хорошо откалиброван, то есть два—три последовательных измерения из одной капли крови дают минимальный разброс в показаниях.
У него есть возможность ставить поясняющие отметки, связанные с измерениями — например, включать возле них определенные пиктограммы. Смысл этих пиктограмм, закладываемый изготовителем, нас мало волнует — мы просто договоримся сами с собой, что назначаемая нами «вишенка» рядом с полученной цифрой означает одно, а, например, «яблочко» — нечто другое. И каждая из этих веселых картинок несет для каждого из нас свой определенный смысл — в каких условиях было произведено измерение.
Он должен уметь автоматически считать и фиксировать в памяти средние величины гликемии за разные промежутки времени: за сутки, за неделю, за месяц.
Наконец, в одном футляре с глюкометром должен находиться удобный и надежный скарификатор (устройство для прокалывания кожи пальца). Я предпочитаю полуавтоматические скарификаторы с поворотным барабаном — их не нужно каждый раз заряжать, и поэтому они всегда готовы к работе.
Модели глюкометров, не отвечающие всем вышеперечисленным требованиям, я не считаю хорошими, и не рекомендую их вам для работы в паре с инсулиновой помпой.
-
Рис. 9.
Хороший глюкометр с хорошим автоматическим скарификатором.
Есть один важный момент, о котором почему—то не говорят и не пишут — очевидно, просто не знают, и потому не обращают внимания. А он очень сильно влияет на точность измерения. Да, перед проколом кожи подушечки пальца руки должны быть сухими и чистыми, а не липкими от пирожного — но совсем не об этом речь.
Вопрос: каков должен быть объем капли крови для исследования? Мой ответ — этот объем должен быть избыточен. То есть, чтобы после того, как полоска «всосала» всю необходимую ей кровь, на подушечке пальца еще немного осталось. Если объем будет совсем мал, то глюкометр даст ошибку измерения, и придется перекалываться. Но если объем будет больше, чем порог срабатывания для ошибки, но, все же, недостаточен для заполнения полоски целиком, то кровь будет всасываться полоской слишком медленно, а результат измерения всегда окажется завышенным. Иногда — значительно завышенным.
Это элементарно поддается проверке. Получив результат по недостаточно большой капле, протрите поверхность кожи в зоне прокола, и, пока отверстие не закрылось тромбом, выдавите из того же самого прокола еще одну каплю — на этот раз, с избытком. И произведите повторное измерение. Результат всегда будет одним и тем же: данные второго измерения будут ниже. А ведь от точности измерений напрямую зависят наши последующие действия и размеры доз вводимого инсулина.
У нас с вами впереди еще много «тонкостей». Помните — совершенство складывается из мелочей45. И в них же скрывается дьявол46.
И вот что скажу — не так уж далеко скрывается. Тест—полоски — вопрос больной, воспаленный, потому что их, хоть и не в нужных количествах, но все же время от времени выдают больным диабетом бесплатно. Как инсулинозависимый диабетик, кто за 10 лет с самой клинической манифестации заболевания не взял ни копейки, ни цента с государства, и оплачивает все свои «диабетические» потребности из собственного кармана — а, следовательно, никому и ничего не должен, — позволю себе некоторые вольности в дальнейшем изложении в этой главе.
Все 10 лет своего пациентского опыта я использую одни и те же тест—полоски, относящиеся к «верхнему» ценовому сегменту. Мне важны точность, скорость и безотказность измерений, а за качество приходится платить.
Глюкометры, работающие с этими тест—полосками, проводят измерение только в том случае, если в специальный слот глюкометра вставлен чип—ключ. В чип—ключе производитель фиксирует идентификатор партии тест—полосок, и, следовательно, их срок годности — то есть, когда наступит дата, после которой точность измерений не гарантируется. Если же просрочка оказывается значительной, то глюкометр не производит измерение, предлагая пациенту воспользоваться другой партией тест—полосок. Понятно, что для каждой партии изделий предусмотрен свой чип—ключ, и он индивидуален. Использовать тест—полоски из другой партии, даже если их срок годности еще не вышел, с «чужим» ключом нельзя — глюкометр выдаст ошибку и просьбу вставить в слот правильный чип—ключ.
Однако несколько лет назад я с удивлением обнаружил, что этот уважаемый производитель стал комплектовать наборы тест—полосок «универсальным» чип—ключом, который перестал учитывать срок годности изделий. Более того, универсальные ключи стали вкладываться в комплекты новых глюкометров без учета того, с какими тест—полосками этого типа их в дальнейшем будут эксплуатировать.
Насколько я понимаю — это всего лишь моя догадка, но, думаю, весьма недалекая от истины, — так сделали потому, что где—то на складах одной шестой части суши скопилось большое количество просроченных нераспределенных и непроданных тест—полосок, которым глюкометры отказывали в праве быть использованными. Это вызвало неудовольствие оптовых заказчиков, в результате чего стройная система отслеживания годности тест—полосок была умышленно разрушена в течение нескольких дней, и, к слову сказать, больше к исходному порядку никогда не возвращалась. Зато вопроса «просрочки» на локальном рынке больше не существует.
Хорошо
это или плохо — пусть каждый решает
для себя сам. Я сложившуюся ситуацию
намеренно комментировать не буду. Мой
долг был предупредить вас о такой
возможности — я это сделал. Ну и,
кроме того, фактически показать, что
строгие (а то и строжайшие) правила в
контроле качества диабетических
расходных принадлежностей могут быть,
что называется, обнулены в течение
суток, а дальше — как в известном
анекдоте: «а чо? — а ничо!»47
Берегите себя.![]()
|
|
[06] Перед выбором помпы
Если уж к глюкометру существует столько требований, то к самой инсулиновой помпе их еще больше. Особенно учитывая, что помпа и глюкометр находятся явно в разных ценовых категориях. Изготовители инсулиновых помп работают в условиях жесткой конкуренции, поэтому ожидать от них объективности в описании своих продуктов маловероятно. Решая вопрос о том, какую помпу в итоге купить, вы оказываетесь один на один с производителями, маркетологами, пиарщиками и рекламщиками. Их — с той стороны прилавка — много, а вы с этой — в гордом, и, часто, не информированном, одиночестве.
Так, да не так. Коль скоро вы читаете мою книгу, то нас с этой стороны прилавка уже двое — вы и я. И я здесь для того, чтобы вам помочь. Чем я сейчас и займусь, к радости одних производителей помп, и недовольству других.
Я выделяю ровно десять параметров, по которым следует оценивать каждого кандидата на существенный взнос из вашего кошелька. Я не «подгадывал» изложение специально под десятку — так на самом деле получилось.
Доступность расходных принадлежностей в вашем регионе.
Мы с вами помним, что за 4 года жизни помпы вам придется заплатить три ее цены — одну за саму помпу, а еще две — за расходные принадлежности. Я не беру здесь некоторые экзотические модели помп, где расходники будут стоить еще дороже.
Значит, снабжение расходными принадлежностями должно быть бесперебойным. Потому что если конкретных позиций одноразовых расходников не будет, вам придется следом купить другую помпу, к которой расходники есть.
Возможность использования «неоригинальных» расходных принадлежностей.
Оригинальные расходники хороши. Неоригинальные — не хуже, но дешевле. Неоригинальные расходники поддерживают стандарт разъемов «люэр». Люэр можно открывать и закрывать, проприетарные разъемы оригинальных расходных принадлежностей можно только один раз закрыть, а потом — не откроешь без поломки.
Поэтому использование неоригинальных принадлежностей сокращает мои и ваши расходы на них, причем иногда значительно. Не для всех моделей помп существуют неоригинальные расходники — изучите этот вопрос внимательно.
Есть ли меню на русском языке, и качественно ли оно сделано.
Я сам пользуюсь всеми своими устройствами–гаджетами только с установкой «родных» меню на английском языке. Не потому, что я «эстет», а лишь потому, что русификация меню весьма часто далека от идеала.
Если я попытаюсь в своей конкретной модели помпы переключить язык диалога на русский, то я увижу, что все русскоязычное меню выполнено БОЛЬШИМИ буквами, причем отвратительным «слепым» шрифтом. Читать это невозможно.
Поэтому, либо используйте в диалоге с помпой тот иностранный язык, который вы знаете (проверьте, есть ли он там, кстати), либо терпите такую, с позволения сказать, русификацию.
Дискретизация шага установки подачи базального инсулина.
Я подробно расскажу вам о том, что такое подача базального инсулина, в одной из следующих глав. Сейчас же для нас с вами важно только одно — чем с большей точностью помпа дозирует базальный инсулин, чем меньший шаг можно задать в настройке, тем она лучше.
Алгоритм подачи базального инсулина внутри минимального временно́го интервала.
Одни производители заставляют помпу вводить базальную дозу в начале минимального интервала временной дискретизации, другие — «размазывают» эту дозу внутри всего минимального интервала.
Если вы покупаете помпу для ребенка, то предпочтительнее купить такую, которая работает по второму алгоритму.
Дискретизация шага подачи болюсного инсулина и наличие форм болюсной волны.
О сути понятия «болюсный» инсулин тоже поговорим позднее. Пока скажу — чем меньше шаг настройки подачи болюса, тем лучше. Кроме того, помпа обязана располагать возможностью формирования всех трех видов болюсных волн:
а) нормальной волны;
б) квадратной волны;
в) сочетанной (двойной) волны ((а) + (б)).
Об их сути тоже, как вы уже догадались, расскажу вам позже. На рынке есть помпы, не имеющие возможности подачи волны по форме (в). Да, ее можно создать вручную, задав сначала (а), а потом, когда введение (а) закончится, снова задав на этот раз уже (б). Казалось бы, формально — никакой разницы. На самом деле, разница огромная — зачем нажимать кнопки в два раза больше, тем более что о второй «порции» в повседневной круговерти можно ведь и просто забыть.
Конструктивное решение электропитания.
Подавляющее большинство моделей инсулиновых помп работает от пальчиковых батареек (в основном типа «AAA», но есть и «AA»). Существуют модели, которые допускают использование перезаряжаемых аккумуляторных батарей, причем их геометрические размеры совпадают с размерами пальчиковых батареек. Казалось бы, какая разница — батарейка там вставлена или аккумулятор? Для вас и для меня — никакой. А вот для помпы разница большая.
Дело в том, что напряжение на контактах новых сухих пальчиковых батарей составляет 1,50 В. По мере того, как батарея разряжается, напряжение постепенно падает. Когда напряжение становится меньше 1,30 — 1,35 В, помпа предупреждает о том, что батарейка разряжена. При падении напряжения ниже, например, 1,15 В (у всех по—разному), помпа останавливается и требует замены элемента питания.
В случае использования перезаряжаемых аккумуляторных батарей следует знать и помнить о том, что их напряжение в полностью заряженном состоянии составляет, всего лишь, 1,20 В. Если помпа сконструирована так, чтобы использовать и батарейки, и аккумуляторы, то она допускает напряжение питания до 1,05 — 1,10 В (предварительно запросив вас, какой элемент питания вы установили). Но это — особенность конструкции конкретных моделей. Все остальные, не рассчитанные на использование перезаряжаемых аккумуляторов, будут работать с ними очень недолго.
Степень влагозащиты.
Отдельные модели помп позволяют принимать водные процедуры, посещать бассейн и даже купаться без отсоединения помпы от тела. Все остальные имеют только защиту от брызг и не позволяют погружать прибор полностью в воду. Выбирайте тип модели в соответствии с вашими персональными потребностями.
Поддержка устройств непрерывного мониторирования глюкозы в реальном времени (Continuos Glucose Monitoring Systems in Real Time, CGM–RT).
Модели помп, поддерживающие сопряжение с устройствами CGM–RT — это самая «верхушка» линейки продуктов. Сопряжение между устройствами осуществляется по проприетарному защищенному радиопротоколу, поэтому каждая такая помпа поддерживает только свои устройства CGM–RT, и «не общается» с устройствами, производимыми конкурентами.
Если вы пока не планируете использовать CGM–RT, но допускаете его использование в будущем, вам следует купить соответствующую модель помпы. Если же вы никогда не будете заниматься мониторированием концентрации глюкозы в реальном времени, то не стоит и переплачивать — в линейке продуктов вы найдете более дешевые модели с абсолютно теми же характеристиками, но за исключением поддержки CGM–RT.
Наличие внешнего пульта управления.
Если для вас принципиально важно иметь внешний пульт для помпы — например, вы не хотите заострять внимание окружающих на том, что вы носите инсулиновую помпу — то присмотритесь к моделям, к которым внешние пульты сразу поставляются в комплекте, или их можно докупить дополнительно.
Есть линейка моделей, где внешний пульт управления помпой сопряжен с глюкометром, который при этом способен передавать результаты измерений в распоряжение помпы.
На этом список основных параметров, на основании которых следует проводить конкурентный анализ и принимать решение о покупке той или иной модели помпы, можно считать исчерпанным. Однако рассказать о том, на что следует обращать внимание — полдела. Дело же будет сделано полностью, когда вы получите результат. В нашем случае, когда вы проведете кропотливый анализ, и на выходе получите несколько конкретных наименований помп, которые персонально вас полностью устраивают.
О том, как это следует делать, я сейчас и расскажу.
Составьте «длинный» список производителей и моделей инсулиновых помп. Затем, ищите информацию о технических характеристиках конкретных моделей. Делать это нужно только с использованием документов, издаваемых производителями. Такие документы размещаются на официальных сайтах производителей. Не стоит доверять описаниям, находящимся на сайтах интернет—магазинов — в них вполне могут быть неточности и ошибки, за которые они не несут ответственности.
Сузив круг поиска до «шорт—листа», выпишите конкретные модели с указанием их каталожных номеров. После этого, отправляйте письменные запросы и/или звоните в службы поддержки компаний—производителей. Там вам всегда дадут исчерпывающую информацию из первых уст. На выходе вы получите список претендентов на покупку.
Ну, а дальше — решение все равно остается за вами. Как, впрочем, и по любым важным вопросам в вашей жизни.
В 2016—м я все больше в освещении этого вопроса налегал, что называется, на технику. А теперь, думаю, мы с вами созрели для разговора об «идеологии» инсулиновых помп как товара на рынке. И начнем мы, как я люблю, с автомобильной аналогии.
Было время, когда автомобили создавали инженеры. Как человек, прошедший обучение автоделу в старших классах средней школы (1976—1978 г.г.) и получивший «взрослое» водительское удостоверение в 1980—м, то есть ровно 40 лет назад, мне эта тема немного известна. Могу ориентироваться.
Когда автомобиль создается инженерами, он далеко не всегда комфортен и удобен. Но почти всегда он надежен и очень ремонтопригоден. Так было, и теперь этого нет. Теперь совсем другое дело, — автомобиль создается маркетологами. Он жутко удобен, комфортен, в нем масса всяких дополнительных излишеств. Но он не стал надежнее — местами наоборот. Он не стал более ремонтопригодным — напротив, те неисправности, что раньше ликвидировались с применением простых инструментов и собственной головы, теперь для «лечения» требуют условий, возможных только в специализированных сервисах.
Меня учили парковать задним ходом грузовик, требующий перегазовки при переключении передач, и не имеющий в кабине центрального зеркала заднего вида, поскольку заднее оконце было просто—напросто заколочено листом фанеры. Теперь многие не могут запарковать машину, если не включена система обзора на 360o, а то и вообще полагаются на систему автоматической парковки, ибо ничему другому не научены.
Все вышесказанное в полном объеме относится к инсулиновым помпам. Позволю себе утверждение: результат компенсации сахарного диабета при помповой инсулинотерапии прямо пропорционален вашим знаниям и навыкам в оценке своего состояния и точности расчета доз подаваемого в инфузионную линию инсулина. При этом дополнительные возможности, «зашитые» в дорогие помпы, влияют на результат в самой минимальной степени — а то и ухудшают его за счет того, что человек излишне начинает полагаться на автоматику помпы. А зря. Так или иначе, человек умнее инсулиновой помпы — если для данного конкретного человеческого экземпляра не доказано обратное.
Дополнительные
возможности стоят дополнительных денег.
Насколько оправданно для вас их платить?
Производители помп и операторы дилерских
сетей будут убеждать вас, что вот без
этих «штучек» нынче никак. Ложь. Во все
времена в мире никак без головы.
![]()
|
|
[07] Инфузионные линии и резервуары
Это наша с вами последняя глава перед переходом непосредственно к работе с инсулиновой помпой. Долго ждали? Подождите еще. Материал главы во многом уникален, а ряд упоминаемых в ней вещей вы больше нигде не найдете — но они важны, поскольку напрямую влияют на качество результата. Так что ваше терпение будет с лихвой вознаграждено.
Начну с принципиальной классификации инфузионных линий («катетеров»).
Инфузионная линия состоит из трех основных частей:
Собственно инфузионная линия, представляющая собой пластиковую прозрачную трубку, с одной стороны соединяемая с головкой, а с другой — с коннектором резервуара инсулиновой помпы.
Головка инфузионной линии, представляющая собой сложную составную конструкцию, и содержащая канюлю (иглу) для введения в подкожно—жировую клетчатку.
Заглушка головки инфузионной линии, использующаяся для обеспечения герметичности головки, когда последняя отсоединена от инфузионной линии — например, при приеме пациентом водных процедур.
Сама инфузионная линия, то есть трубка, с одного (проксимального) конца имеет коннектор (проприетарной или общепринятой («люэр») конструкции) для присоединения к резервуару инсулиновой помпы, а с другого (дистального) конца присоединяется к головке, закрепляемой непосредственно на теле пациента. Сочленение между трубкой и головкой всегда разъемное, однако, конструкции разъемов варьируют от производителя к производителю.
Длина трубки может быть различной, в зависимости от конкретной модели.
Теперь — что касается головки. Обычно головка имеет округлую или овальную форму. В центре головки расположено твердое ложе (постамент), на котором и смонтированы все значимые элементы.
С помощью сварного и/или клеевого соединения головка крепится к адгезивному элементу, служащему для фиксации головки на поверхности кожи пациента.
По центру головки располагается канюля, которая при введении прокалывает кожу, заходит на некоторую глубину под нее. Канюля полая, через нее и происходит инфузия препарата, поступающего из резервуара помпы по инфузионной линии в подкожно—жировую клетчатку пациента.
-
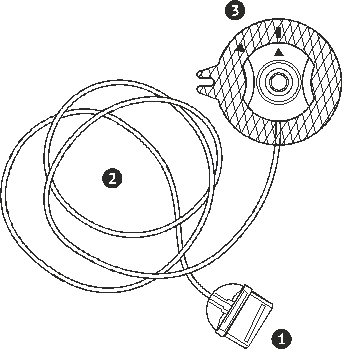
Рис. 10.
Пример конструкции инфузионной линии:
1 — коннектор для подсоединения
резервуара,
2 — трубка,
3 — головка.
Канюли принципиально делятся на два конструктивных типа — металлический и пластмассовый.
Первый тип, где канюля изготавливается из стали, и представляет собой иглу. Такая канюля при введении самостоятельно прокалывает кожу и подкожный слой, а затем остается в нем до момента извлечения при замене инфузионной системы.
Второй тип отличается от первого тем, что канюля выполняется из пластичного материала (например, из тефлона). Чтобы она обладала необходимой остротой и жесткостью при введении, внутри ее пластичного «жала» заводским способом зафиксирован и на момент прокола кожи находится тонкий острый стальной проводник, который после прокола и фиксации ложа головки к коже пациента извлекается и выбрасывается.
Канюли первого типа всегда изготавливаются только так, чтобы игла была строго перпендикулярна ложу канюли. Канюли второго типа бывают двух подвидов — либо с «жалом», также перпендикулярным постаменту, либо с жалом, угол которого по отношению к ложу может быть меньшим 90o.
Длины «жал» внутри одной и той же серии продуктов могут быть различными, чтобы лучше удовлетворить конкретные нужды пациентов в различных возможных случаях.
Головки инфузионных систем с канюлями первого типа и второго типа первого подвида очень просты в установке. Их можно ставить как без каких—либо дополнительных приспособлений, так и с помощью специальных устройств — «сертеров» (serters)48, если производитель выпускает такие устройства для данного вида инфузионных систем.
Головки инфузионных систем с канюлями второго типа второго подвида установить без сертера, не обладая предшествующим значительным практическим опытом, не удастся. Поэтому все головки такого вида всегда комплектуются сертерами.
Откуда взялось такое разнообразие конструктивов «жал» и головок, способное сбить с толку любого человека, не знающего проблему изнутри? Я считаю, что причин здесь — ровно две. Первая — «по существу», вторая — исключительно коммерческого плана.
Причина «по существу» кроется в том, что инсулиновая помпа применяется у людей разного возраста (от первых дней жизни и до глубокой старости), разной комплекции (худых и упитанных), ведущих разный образ жизни (спокойный и активный). Чтобы обеспечить максимальную устойчивость положения канюли на месте ее введения, недостаточно какой—то одной конструкции.
Канюли со стальным «жалом» хорошо «стоя́т» в подкожно—жировой клетчатке, никогда не загибаются, но их жесткость может вызывать (и часто вызывает) дискомфорт у пациентов. Кроме того, стальное «жало» является инородным телом для организма человека, в связи с чем у части пациентов возможно развитие местных воспалительных реакций.
Канюли с тефлоновым «жалом» не распознаются иммунной системой организма в качестве инородного тела, но при этом могут деформироваться и загибаться, в связи с чем подача препарата может затрудняться или вовсе прекращаться. Зато они не травмируют подкожно—жировой слой так, как это могут делать стальные «жала».
Существование конструктивов канюль с тефлоновым «жалом», где канюля расположена по отношению к постаменту под углом, отличным от прямого, производители аргументируют по—разному. Наиболее распространенных аргументов два.
Первый — в случае очень тонкого подкожно—жирового слоя (например, у маленьких детей) канюля с «жалом» под прямым углом должна быть очень короткой, в связи с чем ее можно будет очень легко сместить и просто выдернуть из кожи. Единственный выход здесь — расположение «жала» под углом к вертикали, чтобы обеспечить его более оптимальную фиксацию в подкожно—жировой клетчатке.
Второй — если пациент ведет активный образ жизни, в котором много места для спорта и физических нагрузок, то, опять же, требуется дополнительная механическая фиксация «жала», чтобы оно не вылетело при движениях.
Однако, оставлю все эти объяснения, часть из которых действительно выглядит резонно, производителям помп и расходных принадлежностей. И перейду ко второй группе причин существования разнообразия конструктивов «жал» и головок — к коммерческой.
Думаю, что в структуре прибыли производителей расходные принадлежности занимают далеко не последнее место. И, правда, если разработка и производство самих помп — процесс весьма затратный и нелегкий («Ну а здесь, знаешь ли, приходится бежать со всех ног, чтобы только остаться на том же месте, а чтобы попасть в другое место нужно бежать вдвое быстрее»49), то инфузионные системы конструктивно обновляются гораздо реже, чем помпы, себестоимость их производства низка, а норма прибыли существенно выше, чем в случае помп.
Поэтому, чтобы не упустить прибыль от расходных материалов, каждый производитель внедряет на рынок свои типы инфузионных систем, в полную мощь информируя потребителей и участников рынка о реальных и мнимых преимуществах своих конструктивов. На это же работают и проприетарные моменты конструкций — потребитель, привыкший к определенному порядку установки и эксплуатации изделия, вряд ли будет счастлив переучиваться на продукт от конкурента. Тем более, что за счет проприетарности, использовать такой продукт весьма затруднительно, а чаще — и вовсе невозможно.
И если для инфузионных систем «благие» аргументы производителей еще хоть как—то имеют под собой смысл, то вот в случае с резервуарами их «благость» практически не выдерживает никакой критики.
Что такое резервуар инсулиновой помпы? В большинстве случаев это обыкновенный одноразовый шприц (его емкость отличается у разных производителей и варьируется от модели к модели), находящийся внутри помпы и содержащий вводимый ей препарат. Единственное его отличие от обычного шприца заключается в том, что его поршень сделан разборным. При наборе препарата приводная часть поршня вкручивается в движущуюся внутри просвета резервуара диафрагму, и его нельзя отличить от шприца. При установке резервуара внутрь помпы и ее подготовке к работе приводная часть выкручивается, а ее место занимает привод самой помпы.
Проприетарность конструкции резервуара, исповедуемая некоторыми производителями, приводит к тому, что резервуар можно зарядить только один раз. Когда после зарядки вы присоединяете к резервуару инфузионную систему, сочленение защелкивается раз и навсегда. И, если у вас в резервуаре заканчивается или уже закончился препарат, вам следует заменить и сам резервуар, и присоединенную к нему трубку системы для инфузии.
-
Рис. 11.
Пример резервуара инсулиновой помпы с проприетарной конструкцией коннектора.
Я понимаю аргумент производителя — дескать, мы заботимся о том, чтобы особо дотошный пациент (например, маленький ребенок) не «скрутил голову» инфузионной системе в месте сочленения, что нарушит его герметичность и приведет к остановке поступления препарата в организм — а это, в свою очередь, чревато грозными проблемами. Что же, согласен.
Я также понимаю и второй аргумент производителя — мы заботимся о соблюдении асептики, а дозаправка резервуара может привести к инфицированию его содержимого, что, в свою очередь может стать причиной воспалительных, а то и гнойных, осложнений в месте установки головки инфузионной системы.
Но я также прекрасно понимаю, что на самом деле стоит за этими утверждениями.
Пациент может «скрутить» голову в месте сочленения? Ого! Да обыкновенный «люэр» фиксируется при желании настолько крепко, что даже взрослый мужчина должен приложить к его откручиванию недюжинную силу, куда там ребенку. Ну, а уж если ребенок задастся целью открутки головы сочленения, то он возьмет пассатижи, а вот тогда и проприетарному разъему придется очень плохо, причем быстро.
-
Рис. 12.
Пример резервуара инсулиновой помпы с конструкцией коннектора Luer lock.
Теперь насчет дозаправки резервуара. Действительно, если дозаправлять резервуар, теоретически в него можно внести инфекцию. Но — никто не отменял простых правил асептики: чистые руки, обработанные спиртом, и небольшая баночка, снабженная во внерабочем состоянии плотной крышкой, в которую вы наливаете водный раствор хлоргексидина50. Помещаете в нее наборную иглу резервуара и приводную часть поршня, а дальше — «бактериостатическое действие хлоргексидина (как водных, так и спиртовых рабочих растворов) проявляется в концентрации 0,01% и менее, бактерицидное — в концентрации более 0,01% через 1 минуту при температуре 22 градуса в отношении 99% грамположительных и грамотрицательных бактерий»51. Вынимаете из раствора иглу и поршень, кладете на стерильную марлевую салфетку, сушите пару минут, вкручиваете приводную часть — и набирайте себе препарат на здоровье.
Можно сказать — а как же внутренняя часть резервуара? Она может быть обсеменена патогенной флорой, и повторное отведение поршня в крайнее положение приведет к тому, что бактерии окажутся внутри резервуара. Да, правда, они могут там оказаться. Однако, в препарате, который я и вы собираемся себе вводить, содержатся фенол и метакрезол, и мы с вами уже знаем об этом. Оба вещества обладают выраженным антисептическим действием, поэтому опасность инфицирования содержимого резервуара существенно преувеличена.
Ну, а уж потребительская цена банки с плотной крышкой, стерильной салфетки в упаковке и 100 мл хлоргексидина несопоставимо ниже, чем цена нового резервуара в совокупности с инфузионной системой.
Теперь я отошел от хлоргексидина и использую только медицинский спирт52. Ну, а внутреннюю поверхность резервуара протираю стерильным пинцетом со стерильной же марлевой салфеткой или тампоном, смоченным спиртом. Затем жду минуту—другую, спирт испаряется — и можно без проблем начинать набор препарата.
Резервуары, снабженные коннектором по стандарту «люэр», живут долго. Я использую один резервуар в течение месяца. За это время я дозаправляю его ежедневно, а в сумме через него проходит более 30 мл раствора инсулина.
Тут результат еще более интересен. Резервуар живет год. Это не описка. Год. Да, пластик слегка мутнеет. Раз в полгода можно заменить резиновые кольца—уплотнители поршня. Этого достаточно.
Раз в пару недель резервуар следует полностью разобрать, предварительно освободив его от раствора препарата, продуть воздухом, промыть спиртом и поместить минут на пять в спиртовую емкость. Затем сушим сам резервуар и поршень, и можно продолжать использование.
Что при этом делать с чистотой собственных рук, как выкладывать на стерильную салфетку пластмассовые детали, и прочие практические тонкости вы легко почерпнете в любом руководстве по сестринскому делу для младших курсов медицинских училищ. Эти руководства присутствуют в публичных интернет—архивах. Ну и, что немаловажно, следует помнить, что спирт — это агрессивный растворитель. Поэтому заправленный резервуар, возвращаемый в помпу, должен быть снаружи абсолютно сухим, безо всяких следов спирта — как сам резервуар, так и наружная поверхность поршня с углублением под ввинчивающийся привод поршня.
Предвидя возражения и обвинения меня в безграмотности, скажу просто: жили же как—то медики до эры «одноразовости» медицинских принадлежностей. Просто лучше, чем сейчас, разбирались в методиках стерилизации. Кроме того, вы же не собираетесь использовать один резервуар на несколько человек. Так что — спокойней, господа критики.
За все шесть (уже десять) лет моей помповой инсулинотерапии я ни разу не наблюдал помутнения препарата, и, тем более, ни разу не имел ни одного воспалительного или гнойного осложнения в месте установки «жала» катетера.
Другой важный вопрос: а как долго живут головки инфузионных систем с находящимися в них «жалами»? Вот здесь пациентам на помповой инсулинотерапии следует быть очень осторожными, потому что, чрезмерно и бездумно продлевая срок эксплуатации головки, можно нанести себе самому очень существенный вред.
Производители рекомендуют заменять головки инфузионных линий, снабженные стальными канюлями, не позже, чем один раз в двое суток. Я целиком и полностью солидарен с ними. Стальная игла под кожей представляет собой инородное тело, и удлинять время его нахождения в месте вкола — попросту неразумно.
Касательно головок с тефлоновыми канюлями, производители рекомендуют менять их не реже одного раза в трое суток. А вот тут следует обратить ваше внимание на некоторые тонкости.
Сама по себе, канюля из тефлона не распознается иммунной системой в качестве инородного тела. Аналог инсулина, который находится в резервуаре, также не вызывает никаких местных аллергических реакций или воспаления. Однако, как мы знаем, в препарате он содержится вместе с антисептическими и стабилизирующими добавками. А вот они не так безобидны, и во многом ответственны за местные воспалительные реакции, которые, в свою очередь, запускают процесс липодистрофии53 в месте вкола.
Помимо косметических проблем, липодистрофия опасна возникновением стойких уплотнений. Если впоследствии игла канюли вновь будет введена в место, где идет липодистрофический процесс, то всасывание инсулина будет нарушено, его действие ослаблено, что неизбежно приведет к снижению качества компенсации сахарного диабета.
Еще один фактор риска, снижающий долговечность эффективной службы «жала» канюли — потение кожи рядом с местом вкола. Это особенно актуально, если пациент находится в жарком климате. Попадание пота в ранку усугубляет воспалительный процесс.
И, наконец, максимальный вред головке катетера и ее канюле наносит прием водных процедур — например, поход в душ. Попадание в прокол детергентов, содержащихся в мылах, шампунях и гелях, работает практически так же, как и попадание пота. Но если с потом бороться бессмысленно, то против проблем, связанных с приемом душа, есть придуманный мной и хорошо отработанный на себе «народный» способ.
Возьмите тонкий, но широкий (около 5 см в ширину) скотч. В самый первый раз налепите его кусок себе на внутреннюю поверхность предплечья, походите с ним полчаса, отлепите, и в течение суток наблюдайте за местом контакта. Если не развилось зуда, покраснения и других признаков аллергической реакции, можно приступать.
Отрежьте кусок длиной 10–12 см. Аккуратно переверните клеевым слоем вверх и положите на стол. Отрежьте второй такой же кусок. Положите поверх первого, чтобы они заходили друг на друга на ширину 5–7 мм. Слепите их между собой. Отрежьте третий кусок, и проделайте с ним то же самое. В итоге, вы получите площадку из скотча размерами 10–12 на 13–14 см.
-

Рис. 13.
Наклейка из трех фрагментов скотча, защищающая головку инфузионной линии при приеме душа.
Отсоедините трубку инфузионной системы от головки, поставьте на место заглушку. Обработайте спиртом поле вокруг головки с заглушкой. Дайте просохнуть в течение 1–2 минут. Затем аккуратно возьмите площадку из скотча и прилепите ее поверх головки. Поскольку поле контакта обезжирено спиртом, контакт клеевого слоя с кожей будет отличным. Когда будете приклеивать скотч к коже, делайте это так, чтобы не оставалось морщин — по ним, как по канавкам, под скотч будет поступать вода, а это нам совсем ни к чему. Все, процесс закончен, можно идти в ванную комнату.
Такая наклейка защитит головку инфузионной системы и прилегающую к ней кожу от воды на срок до получаса, чего нам с вами более чем достаточно для приема душа, а, при желании, и ванны. Этот простой способ у меня удлиняет срок службы головки минимум на сутки — без признаков воспаления и ухудшения компенсации.
Но, как обычно говорят в плохой рекламе — и это еще не все. У меня есть для вас одно крайне интересное наблюдение. Мы уже обсудили подробно первые два элемента конструкции инфузионной системы, но пока не касались третьего — заглушки. А, между прочим, зря. Исправляюсь.
Рано или поздно каждый раз заклеивать скотчем головку инфузионной системы перед походом в душ надоедает. Особенно если ты вне дома, в поездке, и забыл положить скотч в чемодан. Надоело однажды и мне, и я стал менять сами инфузионные линии раз в три дня, как и рекомендовано производителем. Однако тут с линиями этого типа случился перебой в снабжении, и я перешел на другие. Они очень похожи, за исключением одного момента: конструкции заглушки. Вот, посмотрите на рисунок.
-
Рис. 14.
Заглушки коннекторов инфузионных линий двух разных конструкций.
Те линии, которыми я пользовался раньше, слева — как вы видите, здесь заглушка выполнена в округлом форм—факторе («шайба») и работает на принципе поворотного вентиля. Надел, повернул, раздался щелчок — значит, канал, ведущий к «жалу», перекрыт.
У тех линий, на которые я перешел — они справа — заглушка сделана в виде подковы с пробкой. Надел ее на коннектор, ведущий к «жалу», продвинул вперед до упора, пробка закрыла отверстие, раздался щелчок — канал к «жалу» закрыт.
Каково же было мое удивление, когда оказалось, что, если линии с «шайбой» живут в среднем трое суток, то такие же с «подковой» служат до пяти суток — причем, без признаков воспаления под «жалом», без болезненности, и, самое главное, без ухудшения параметров гликемии.
Вскоре поставки линий с «шайбой» возобновились. И я уже из научно—спортивного интереса стал их чередовать: «шайба» — «подкова» — «шайба» — «подкова»… Результат сохранялся с потрясающей повторяемостью. Чтобы понять причину явления, мне пришлось взять скальпель и отпрепарировать обе головки инфузионных линий. Как оказалось, два типа головок имеют одно основное отличие — степень герметичности пробки. «Подкова» закрывает канал, ведущий к «жалу», абсолютно герметично. «Шайба», напротив, при закрытии оставляет щели. Визуально они едва заметны, но они есть.
Казалось бы, мелочь. Но при эксплуатации эта мелочь оборачивается почти двукратным различием в сроке беспроблемной работы. Кстати, несколько лет назад на рынке был еще один вид инфузионных линий. Их головка была конструктивно выполнена так, что при отсоединении трубочки отверстие коннектора «жала» прикрывалось пластмассовым лепестком — я называл его «фиговый листок». Так вот, эти линии до начала проблем с ними служили не более двух суток. Сейчас компания, их производившая, выбита с рынка, и это безобразие больше не поставляется.
А теперь перейдем к еще одному неочевидному моменту — как правильно и технологично набирать препарат инсулина в резервуар помпы? Многие пациенты жалуются на постоянные проблемы с пузырьками в резервуарах и инфузионных линиях. Избежать их легко, если знать, как.
Вы и я храним препараты инсулина в холодильнике. Перед тем, как набирать резервуар, достаньте флакон (картридж) инсулина из холодильника, и подержите его 5–10 минут при комнатной температуре. Слегка нагревшись, препарат станет менее вязким, его текучесть увеличится. Поэтому при наборе в резервуар, когда мы создаем внутри резервуара отрицательное давление, он будет лучше набираться, а опасность засасывания пузырьков между стенками резервуара и поршнем уменьшится.
Набирать препарат из флакона (картриджа) следует в несколько приемов. Набрали треть резервуара обратным ходом поршня — постучали по стенке резервуара пальцем, чтобы пузырьки сосредоточились под апертурой (отверстием) резервуара, над которым носик и игла — прямым ходом поршня выгнали пузырьки обратно во флакон. Продолжили заполнение, снова повторили процедуру удаления пузырьков. И так несколько раз.
Наконец, когда резервуар
полон, сделайте еще одну вещь. Немного
выведите поршень резервуара за пределы
резервуара. Если на поршне два резиновых
кольца—уплотнителя, то пусть одно из
них находится за пределами. Тогда, когда
вы начнете закреплять резервуар внутри
помпы, поршень сдвинется в исходное
положение. При этом пузыри, оставшиеся
в носике резервуара, выбьет наружу.
Таким образом, в итоге вы получите
полностью заполненный резервуар, в
котором пузырей воздуха нет вообще.
![]()
|
|
[08] Ставим инфузионную линию
Зоны, в которые допустимо вводить инсулин, общеизвестны. Я срисовал картинку, размещенную ниже, из общедоступного источника54. Уверяю вас, в других они точно такие же, и вообще похожи друг на друга как близнецы.
-
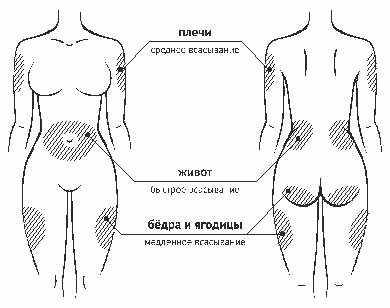
Рис. 15.
Места, куда можно ставить головку инфузионной линии инсулиновой помпы.
Для нас в определении места установки инфузионной линии для помпы важны два параметра:
Насколько хорошо (быстро) происходит всасывание препарата в кровь при его инъекции именно в эту зону.
Насколько эта зона удобна (доступна) для наших с вами манипуляций над собой.
Как вы и я можем видеть, одновременно нашим требованиям оптимально отвечает лишь поверхность передней брюшной стенки и латеральные (боковые) поверхности живота с незначительным захождением на кожу, расположенную чуть выше крыльев подвздошных костей таза.
Для того чтобы быстро и без суеты установить инфузионную линию, нам следует перед этим немного подготовиться. Прежде всего, тщательно моем руки с мылом и вытираем их насухо чистым полотенцем, либо даем рукам обсохнуть.
Размещаем на столе пузырек со спиртом, ватные диски, кладем инсулиновую помпу с извлеченным из нее резервуаром (либо кладем рядом с помпой без резервуара новый, находящийся в упаковке). Кладем инфузионную линию в невскрытой упаковке. Если мы будем пользоваться сертером, кладем его рядом.
Тем способом, о котором было подробно рассказано в предыдущей главе, набираем препарат инсулина в резервуар инсулиновой помпы. Вводим резервуар в помпу, аккуратно защелкиваем его для надежной фиксации на месте.
Открываем упаковку с инфузионной линией. Достаем трубочку и подсоединяем ее проксимальный конец к коннектору резервуара помпы.
С помощью режима помпы «Промывка» («Prime»)55 заполняем трубочку инфузионной системы до момента, когда препаратом будет заполнено «жало» головки (верно для конструкции, когда головка и трубочка представляют собой единое целое), или до момента, когда трубочка без установки головки будет заполнена полностью до коннектора с головкой (верно для конструкции, когда головка и трубочка раздельные).
Намачиваем спиртом ватный диск. Желательно использовать именно чистый спирт, а не водку или другой алкогольный продукт. Чистый спирт не только отлично дезинфицирует наше «операционное поле», но и эффективно обезжиривает кожу — тогда контакт между адгезивным элементом головки инфузионной линии будет прочным и надежным. Широко протираем спиртом участок, куда мы планируем установить инфузионную систему, захватывая зону по 5–7 см по краям со всех сторон — сверху, снизу, справа и слева.
Как нужно протирать кожу? Ее следует протирать размашистыми движениями, словно метлой, причем в одном направлении. Если вы действуете сверху вниз, то это должно быть именно сверху вниз на всем поле; если справа налево — то именно справа налево на всем поле, и так далее. Никаких «топтаний» на месте и круговых движений! Поле для манипуляции следует очищать, а не размазывать на нем грязь.
Заряжаем головку инфузионной линии в сертер, снимаем колпачок «жала», отклеиваем защиту с адгезивного слоя, и жмем на кнопку (если вы предпочитаете пользоваться сертером) или, проделав все то же самое, берем головку пальцами и не сильным, но уверенным движением «пришлепываем» к коже в середине намеченного нами участка.
Извлекаем стальной стилет из «жала», промываем «жало» небольшим количеством препарата — около 0,2–0,3 ЕД инсулина (по объему конкретного «жала»). Если головка и трубочка конструктивно идут отдельно друг от друга, перед извлечением стилета не забываем соединить их между собой. Если у нас инфузионная система со стальным «жалом», то извлекать нечего, а промывать ничего не нужно. Система готова к работе.
Сохраняем заглушку из комплекта инфузионной линии — она нам пригодится для будущих водных процедур. Образовавшийся мусор желательно тщательно упаковать обратно в коробочку из—под инфузионной линии и заклеить ее скотчем. Это, конечно, ваше дело, но я всегда помню о людях, обрабатывающих мусор и отходы по долгу службы, и о том, что неупакованный стилет может запросто воткнуться такому человеку в руку — а он очень острый.
Важный вопрос — как чередовать места вколов, чтобы не возникало проблем с липодистрофией подкожно—жировой клетчатки. Все согласны с тем, что место, где стояла инфузионная система, после ее извлечения должно какое—то время отдохнуть. Но как всегда быть в курсе, какое место «отдыхает», а в какое можно уже вкалываться?
Делается это очень просто. Встаньте перед зеркалом и сфотографируйте свой живот. Кстати, это единственный вид «селфи», который я приемлю для себя. Перенесите рисунок в компьютер, и в любом графическом редакторе расчертите картинку, допустим, на 9 секторов. Ну вот, приблизительно так.
-
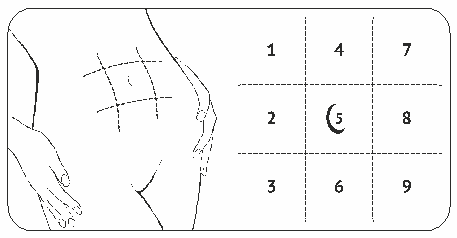
Рис. 16.
Места, куда можно ставить головку инфузионной линии инсулиновой помпы.
Сектора 1, 2 и 3 — справа, 4, 5 и 6 — по центру, 7, 8 и 9 — слева («право» и «лево» я назначил так, как оно есть на самом деле, без зеркала). Понятно, что сектор 5 не будет использоваться — это зона пупка. Кроме того, в секторах 4 и 6 нельзя вкалываться ровно по центру — там проходит белая линия живота56, и, если попасть в нее или близко к ней, всасывание препарата будет недостаточным. Поэтому, в секторах 4 и 6 зону вкола нужно смещать от центра к периферии. Всего у нас получается 8 пригодных для установки инфузионной линии зон.
Каждый раз, когда устанавливаете новую инфузионную линию, зачеркивайте сектор, куда вы ее ставите. Нетрудно подсчитать, что, если средний срок службы линии составляет трое суток, то в одном и том же месте она может оказаться 1 раз в 25 дней, что полностью гарантирует вас от любых проявлений липодистрофии. Когда рисунок закончится, возьмите его копию и продолжайте процесс учета.
Следующее, о чем я скажу, вряд ли пригодится многим из вас — но тем не менее. Ношение инсулиновой помпы служит абсолютным (я не шучу!) противопоказанием для любых косметологических хирургических вмешательств в области передней брюшной стенки (например, столь модной сегодня липосакции). Дело в том, что удаление подкожно—жировой ткани всегда приводит к нарушению кровоснабжения в ней и развитию микрорубцов. Подкожно—жировая клетчатка, подвергнутая липосакции, перестает быть пригодной для установки инфузионных линий инсулиновой помпы. Красота, конечно, требует жертв, но уж явно не таких.
При установке инфузионных линий возможны осложнения.
Первое, и самое распространенное — это вкол в нервное окончание. Если вы попадаете в нерв, то это больно. Но не опасно. Буквально через 3–5 минут боль пройдет, опасаться не стоит.
Второе осложнение — это попадание в венулу (часто) или артериолу (реже). Если стилет «жала» инфузионной системы прокалывает стенку мелкого сосуда, то развивается небольшое внутреннее кровотечение с последующим образованием инфильтрации кровью этого места подкожно—жирового слоя. При этом, если канюля жала остается внутри сосуда, то ее носик быстро закрывает тромботическое наложение.
Никаких неприятностей, связанных с кровопотерей, ситуация вызвать не может — слишком малый объем крови теряется. Но вот фибриновые нити, образующиеся в месте кровоизлияния, хоть внутри сосуда, хоть вне его, существенно затрудняют всасывание препарата, а также блокируют носик канюли, и физически затрудняют введение инсулина помпой.
Если кровоизлияние совсем слабое, то установить, что оно имело место, можно только по ухудшающимся результатам гликемии при стандартных дозах инсулина спустя несколько часов. Именно поэтому заменять инфузионную линию я настоятельно рекомендую только в первой половине дня — заменив ее перед сном, вы можете столкнуться с проблемами утром, упустив значительное время.
Если кровоизлияние более массивное, или, если носик канюли находится внутри сосуда, то «жало» тромбируется, сопротивление потоку препарата вырастает и помпа реагирует на ситуацию, останавливая работу и выдавая тревогу «Остановка подачи инсулина» («No Delivery»). Это лучше, чем предыдущая ситуация, потому что от момента возникновения проблемы до того момента, когда вы о ней узнаете, проходит гораздо меньше времени.
Выход из обеих ситуаций только один — инфузионную линию следует немедленно удалить и поставить на другое место новую. Однако, может случиться так, что вы в ближайшие несколько часов не можете этого сделать — по объективным обстоятельствам (например, любая форс—мажорная чрезвычайная ситуация — землетрясение, наводнение, что—то еще), или даже вследствие собственного разгильдяйства (например, нет с собой запасной инфузионной линии). Тогда я рекомендую вам, прежде всего, успокоиться, а затем несколько минут помассировать место вкола головки инфузионной линии. Вполне вероятно, что вам удастся сдвинуть тромботические наложения и освободить кончик канюли для продолжения инфузии инсулина. Но затем все равно линию придется заменить в обязательном порядке.
Всегда внимательно следите за состоянием головки инфузионной системы. Головка окружена пластиной из нетканого материала, внутренняя сторона которой покрыта адгезивным слоем для фиксации головке к коже. В нормальном рабочем состоянии эта пластина абсолютно сухая. Промокание пластины означает, что инсулин из канюли частично или полностью перестал поступать по месту назначения, и выбрасывается на кожу. Если фиксационная пластина промокает — это всегда хорошо видно — то инфузионную систему следует заменить как можно скорее.
Смена инфузионной линии всегда влияет на гликемию. Когда мы удаляем старую канюлю, то какая—то часть препарата вытекает из места вкола. А «пятно» инсулина, возникающее внутри подкожно—жирового слоя на месте установки новой линии, поначалу недостаточно большое, и препарат всасывается в меньшем количестве. Таким образом, на «старом» месте инсулина уже меньше, а на «новом» — пока еще меньше.
Существует две методики прохождения «перехода» в переключении подачи инсулина. Первая заключается в том, что «старую» головку мы отключаем от помпы, надеваем на коннектор заглушку и оставляем на месте, одновременно ставя «новую» линию. Спустя 1,5–2 часа удаляем отработанную головку инфузионной линии. Вторая состоит в том, что «старая» головка удаляется сразу. Тогда это следует учесть при последующей инфузии через «новую» систему, введя небольшую компенсационную дозу препарата. Кроме того, можно пользоваться обеими методиками одновременно.
Когда вы удаляете отработавшую свой срок инфузионную систему, достаточно однократно легко протереть место вкола спиртом, или вообще ничего не делать. Если из места вкола какое—то время наблюдается отделение прозрачной жидкости или сукровицы, просто промокните вкол ватным диском. Однако, если «жало» находилось в кровеносном сосуде, то возможно выделение из места вкола нескольких капель крови. Волноваться по этому поводу не нужно — промокните вкол ватным диском и прижмите его к коже на 30–60 секунд. После этого истечение отделяемого прекратится.
Напоследок — об очень важном, но далеко не вполне очевидном. Постановка инфузионной линии, несмотря на кажущуюся легкость и простоту, всегда должна выполняться с максимальной собранностью и четким контролем за своими действиями. Почему? Помповая инсулинотерапия — это забег на длинную дистанцию. На дистанцию длиной в годы. Разрабатываются все новые и новые препараты инсулинов. Меняются модели помп и инфузионных линий. Что же остается неизменным?
Неизменными остаетесь вы сами. У вас все та же подкожная жировая клетчатка. Даже при самом нежном к ней отношении, ее экспозиция из года в год добавками к препаратам инсулина вроде фенола и метакрезола не добавляет вашему подкожному жиру здоровья. Если еще полвека назад препараты инсулина были таковы, что избежать липодистрофии не удавалось никому, то теперь ситуация гораздо более обнадеживающая — но все же, не стоит бездумно относиться к своей жировой клетчатке. Она у вас одна, другой не будет.
Чем больше единиц инсулина прошло через конкретный вкол — тем больше страдает подкожно—жировая клетчатка в месте этого конкретного вкола. Чем дольше «жало» инфузионной системы находится в конкретном месте, тем больше страдает это место. Если вдруг вы не были достаточно осторожны и допустили инфицирование места вкола — это еще более опасно, потому что разовьется воспаление, и, даже если оно благополучно разрешится, вы не сможете гарантировать, что здесь не произойдет рубцовой трансформации подкожного жира. В таком случае это место надолго выбывает из эксплуатации в качестве локуса для постановки инфузионной системы.
Грустная ирония ситуации заключается в том, что чисто физически вы контролируете установку инфузионной системы с очень небольшой точностью — занесли руку, «пришлепнули» к коже головку инфузионной системы, а рука в момент шлепка дрогнула, и точка вкола оказалась на сантиметр—другой в стороне от места, в которое вы рассчитывали попасть. Кроме того — а как вы сможете проконтролировать, попадете ли вы «жалом» в мелкий сосуд, со всеми последствиями? Да никак. У меня был случай, когда я трижды был вынужден менять места вколов, потому что трижды, раз за разом подряд, попадал в сосуд. Лишь на четвертый раз система «встала» так, как надо. Сейчас смешно вспоминать, а тогда было не до смеха.
«Хорошо» попали жалом в «правильное» место — получите отличную гликемию на несколько суток. Попали «средненько» — и вот вам ежедневная дилемма: убрать канюлю, «переколоться», или пусть еще постоит, потому что принадлежностей и денег жалко. Особенно актуально в случае перебоев с поставками расходных материалов на вашем локальном рынке.
В
заключение скажу, что постановка катетера
инфузионной системы в силу изложенного
выше достаточно часто не доставляет
положительных эмоций, скорее наоборот.
Что делать? Принять ситуацию как
неизбежное зло и без эмоций, учась на
своих ошибках, добиваться от себя
максимальной точности, и, не побоюсь
громкого слова, виртуозности процесса.
![]()
|
|
[09] Технические режимы инсулиновой помпы
Начну я с самого бесполезного в контексте нашего дальнейшего рассмотрения, с так называемых технических режимов функционирования57. В этих режимах помпа помпой не является, по прямому назначению не работает. Таких режимов всего четыре.
Режим самотестирования.
Запускается каждый раз при включении электропитания после его прерывания или принудительного перевода в режим самотестирования с помощью клавиш управления. Может быть инициирован как техническим персоналом, так и пациентом. Помпа шаг за шагом тестирует свои модули и критические элементы конструкции, механические и электронные. Если тест проходит нормально, помпа разрешает себя эксплуатировать, возвращаясь из режима самотестирования в рабочий. Если нет — выдаются соответствующие коды об ошибках, помпа из режима самотестирования не выходит, и ее дальнейшее использование по прямому назначению невозможно.
Режим технического обслуживания.
Запускается только с участием квалифицированного технического персонала. В зависимости от изготовителя и модели, его можно активировать либо определенной последовательностью нажатия клавиш управления, либо только с помощью подключения внешнего инженерного модуля. Находясь в режиме технического обслуживания, помпа не может быть использована для работы с пациентом. Самостоятельно из режима технического обслуживания помпа выйти не может.
Режим обучающей демонстрации.
Механическая часть помпы отключена, а электронная и программная работает как симулятор. Можно нажимать на кнопки, программировать управляющие воздействия. В ответ помпа выдает сообщения о результате, который был бы получен, если бы устройство находилось в рабочем режиме. В режиме обучающей демонстрации помпа находится до начала ее эксплуатации. Так сделано, чтобы, пациент, до начала первого применения устройства, мог освоить основные приемы обращения с ним. Как только помпу переводят первый раз в режим заполнения резервуара и промывки инфузионной линии, она автоматически покидает режим обучающей демонстрации.
Режим заполнения резервуара и промывки инфузионной линии.
Предназначение режима исчерпывающе отражено в его названии. По завершении последовательности, которую устройство осуществляет в этом режиме, помпа полностью готова к началу работы с пациентом. Исполнение последовательности можно осуществить, только отсоединив помпу от тела пациента.
На этом список
технических режимов инсулиновой помпы
можно считать исчерпанным.
![]()
|
|
[10] Рабочие режимы инсулиновой помпы
Перед началом повествования по теме — дисклеймер. В главе очень часто встречаются понятия «болюс инсулина» и «базальный инсулин». Так вот, для пояснения их полного смысла предназначены другие, последующие, главы. Я долго думал, какую из глав пустить за какой — в порядке «1–2» или «2–1». На самом деле, проблема сродни тому, что было раньше — курица или яйцо. В итоге, выбрал «1–2». Это мой выбор. Терпите.
Итак, по большому счету, любая помпа имеет всего один рабочий режим функционирования. Под влиянием управляющих воздействий оператора, как сиюминутных, так и запрограммированных заранее, электроника контролирует совершеннейший мотор. Мотор приводит в действие механическую часть. А она, в свою очередь, толкает вперед поршень резервуара. Препарат из резервуара поступает в инфузионную линию, а из нее — в тело пациента.
Но делает это помпа по—разному. В зависимости от характеристик «разностей», мы и выделяем несколько ее рабочих режимов.
Чтобы не заниматься тупым переписыванием того, что тысячи раз и на разных языках уже написано до меня, я предлагаю нам с вами посмотреть на процесс инъекции препарата помпой в более общем виде. Тогда многое станет гораздо более понятно.
Какие характеристики есть у процесса введения жидкости из шприца в какой—либо объект среды (например, живое тело)?
Характеристика №1: объем вводимой жидкости. В нашем случае жидкость называется «аналог инсулина». Для простоты слово «аналог» отбросим, и получим просто «инсулин», точнее, доза инсулина. Ну, а объем мы с вами еще из школьного курса физики привыкли обозначать как «V» (от английского слова «volume» — за английский в физических обозначениях, спасибо, сэр Исаак Нюьтон!).
Характеристика №2: давление, под которым жидкость (простите, инсулин) нагнетается из резервуара в инфузионную линию. Обозначим его как «P» (от английского «pressure»).
Характеристика №3: длительность периода времени, за которое запланированная к введению доза инсулина будет полностью введена. Обозначим его как «T» (от английского «time»).
Характеристика №4:
время начала
введения дозы и время
окончания
введения дозы. Обозначим их соответственно
как t1
и t2.
Понятно, что
T = t2
– t1,
а сама эта характеристика является
зависимой от предыдущей, что под номером
3.
Характеристика №5: скорость введения, или поток, обозначаемый как «F» (от английского «flow»), и представляющий собой частное от деления V на T.
А теперь, используя названные нами характеристики, разложим по полочкам все рабочие режимы инсулиновой помпы.
Сначала разберемся с болюсами.
Нормальный (стандартный) болюс (Б, или СБ).
V — задается оператором.
P — контролируется производителем помпы при ее проектировании, оператор на этот параметр влиять не может.
T — контролируется производителем помпы при ее проектировании, оператор на этот параметр влиять не может.
t1 — наступает в момент подтверждения оператором ввода болюса, t2 — рассчитывается самой помпой, которая прибавляет к t1 величину T.
F — контролируется производителем помпы при ее проектировании, оператор на этот параметр влиять вообще не может.
Таким образом, нормальный болюс — это относительно быстрое введение заданной дозы препарата, сигналом к которому служит команда оператора, управляющего помпой.
А вот так выглядит СБ в графическом отображении.
-
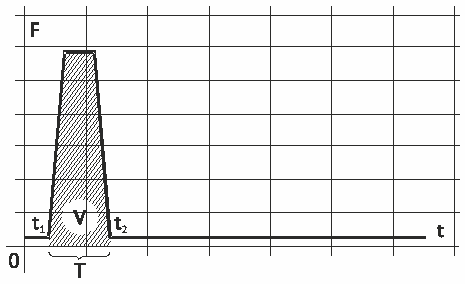
Рис. 17.
Нормальный (стандартный) болюс (СБ).
СБ вводится помпой максимально быстро, насколько это позволяет задаваемое изготовителем значение P.
Болюс квадратной волны (БКВ, или КВ).
V — задается оператором.
P — контролируется производителем помпы при ее проектировании, оператор на этот параметр влиять не может.
T — контролируется оператором, назначается им в абсолютных единицах времени (например, минутах).
t1 — наступает в момент подтверждения оператором ввода болюса, t2 — рассчитывается самой помпой, которая прибавляет к t1 величину T.
F — контролируется производителем помпы при ее проектировании, но оператор на этот параметр влияет косвенно — за счет соотношения между V и T.
Tак выглядит БКВ в графическом отображении.
-
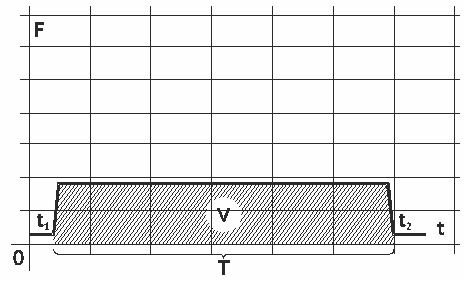
Рис. 18.
Болюс квадратной волны (БКВ).
БКВ вводится помпой с длительностью введения, задаваемой оператором.
Сочетанный болюс, или болюс двойной волны (БДВ, или ДВ).
А в случае с сочетанным болюсом я начну прямо с картинки.
-
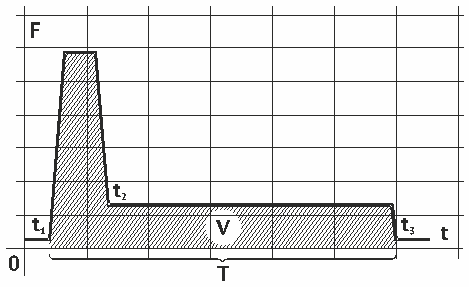
Рис. 19.
Болюс двойной волны (БДВ).
Как мы с вами видим, БДВ представляет собой СБ + БКВ. Сначала вводится СБ, а следом за ним, сразу, без перерыва, начинается БКВ. Соответственно, у нас теперь есть интервал [t1 – t2] для СБ, и аналогичный по смыслу интервал [t2 – t3] для БКВ; ничего непонятного.
Вот, собственно и все, что нужно знать про болюсы, подаваемые инсулиновой помпой в тело пациента. За исключением двух важнейших моментов.
А. Не очень хорошие модели помп не имеют режима БДВ. Если на такой помпе оператор хочет ввести БДВ, то он вначале должен ввести СБ, а потом, когда СБ будет завершен, заставить устройство ввести БКВ. Это неправильно. Лучше с такой помпой дела никогда не иметь.
А вот второй момент нам с вами следует выделить особо. Очень—очень особо. Выделяю жирным шрифтом.
Б. Хорошая модель помпы позволяет вводить внеочередной СБ в любое время осуществления БКВ и в любое время БДВ, когда он находится в фазе БКВ. Если помпа не способна этого делать, то ее не следует использовать КАТЕГОРИЧЕСКИ. Нет, и все.
Почему я так строг, вы поймете позже. Пока же просто запомните это положение.
Теперь перейдем к тому, как помпа подает «базальный» инсулин. Она подает его ровно так же, как и «болюсный» — из того же самого резервуара и по той же самой инфузионной линии. Но вот управление подачей «базального» инсулина принципиально отличается от такового для «болюсного».
Что важно: высвобождение «базального» инсулина может происходить одновременно с введением «болюсного» инсулина, не отменяя его.
Так, хватит. Со следующей строчки «болюсный» и «базальный» я употребляю без кавычек.
Как мы с вами уже знаем, помпа вводит болюсный инсулин только тогда, когда непосредственно перед началом введения препарата оператор подтвердит, что он хочет начать введение, и задаст все параметры болюса. Когда болюс будет закончен, его нельзя повторить «одним кликом» — все управляющие параметры придется вводить заново. Иными словами: есть решение с подтверждением прямо сейчас — есть болюс, нет подтверждения — нет болюса. Даже если это сочетанный болюс, который длится, например, 8 часов. Прошел срок его действия — и от болюса остался только след в стековой памяти внутреннего монитора помпы. Повторить болюс нельзя, нужно задавать новый.
Когда помпа высвобождает базальный инсулин, ее логика меняется. Прежде всего, теперь она «знает», что продолжительность суток составляет 24 часа и постоянно сверяется с внутренним таймером. Кроме этого, она «знает», что в каждом часе содержится два интервала по полчаса, а всего таких интервалов в сутках — 48. И, самое главное, базальный инсулин высвобождается помпой по заранее заданному предварительному расписанию.
Мы можем задать индивидуальную скорость высвобождения дозы базального инсулина для каждого из 48 интервалов, в том числе и нулевую. Если нам не нужна такая высокая детализация, то мы задаем время начала и конца интервала, и во всех дискретных отрезках по 30 минут, которые в него помещаются, скорость высвобождения базального инсулина будет одинаковой — такой, какую мы указали в процессе настройки для первого интервала.
Мы однократно задаем скорость высвобождения базального инсулина для всех интересующих нас интервалов, и затем процесс высвобождения будет продолжаться без нашего участия сколь угодно долго, хоть годами. Цикл помпы по выдаче базального инсулина — суточный. С наступлением новых суток внутренний счетчик обнуляется, а цикл — повторяется.
Теперь давайте опишем процесс высвобождения базального инсулина в уже известных нам терминах.
Базальный инсулин (БАЗ), основной режим
V — задается оператором для каждого из доступных 48 интервалов.
P — контролируется производителем помпы при ее проектировании, оператор на этот параметр влиять не может.
T минимального интервала — контролируется производителем помпы при ее проектировании и жестко задано как 30 минут, оператор на этот параметр влиять не может.
t1 и t2 — контролируется оператором помпы. Минимальное значение интервала составляет 30 минут, максимальное — 48 раз по 30 минут, то есть 1 440 минут. Количество интервалов не может быть меньше 1 и больше 48.
F — контролируется производителем помпы при ее проектировании, но оператор на этот параметр влияет косвенно — за счет соотношения между V и T. Почему относительно, а не абсолютно — потому что оператор все равно не может контролировать T.
Помимо подачи базального инсулина в основном режиме, производители допускают задание нескольких дополнительных режимов его подачи.
Базальный инсулин, режим дополнительного паттерна58 (БАЗ–ДП)
Этот режим ничем не отличается от основного. Он точно такой же, но в нем мы можем задать другие значения и интервалы. Производители помп обычно предлагают в своих устройствах по два режима дополнительного паттерна.
Таким образом, в каждой помпе можно задать три режима подачи базального инсулина — один основной и два дополнительных.
Так было раньше. Теперь в некоторых моделях — до четырех—шести отдельных сетов. Удобно? Безусловно. Что—то новое? Нет, конечно.
Переключение между режимами осуществляет оператор помпы. Самостоятельно из режима дополнительного паттерна помпа выйти не может.
Смысл режима мы обсудим в одной из следующих глав, посвященной базальному инсулину.
Базальный инсулин, режим вре́менного паттерна (БАЗ–ВП)
Этот режим, в отличие от предыдущего, весьма особый. Он осуществляется по двум альтернативным алгоритмам, которые нельзя скомбинировать между собой. И, по своей сути, это совсем разные режимы подачи инсулина.
(а) Вре́менный паттерн в абсолютных единицах (БАЗ–ВП–АБС)
При активации этого режима помпа запрашивает у оператора два управляющих параметра — длительность периода и значение дозы базального инсулина в абсолютных единицах из расчета на один час (скорость подачи). После их ввода помпа отменяет подачу базального инсулина в основном режиме или в режиме уже активного дополнительного паттерна (в зависимости от того, какой из них был активен к моменту активации вре́менного паттерна) и на протяжении времени, заданного оператором, подает препарат с той скоростью, которая была определена.
По истечении длительности периода действия вре́менного паттерна, помпа автоматически возвращается к введению базального инсулина в основном режиме или в режиме дополнительного паттерна (в зависимости от того, какой из них был активен к моменту активации вре́менного паттерна).
По своей технической сути, режим БАЗ–ВП–АБС — это то же самое, что и болюс квадратной волны (БКВ). Пока этот режим активен, скорость подачи базального инсулина — постоянная, и не может быть изменена.
(б) Вре́менный паттерн в относительных единицах (БАЗ–ВП–ОТН)
При активации этого режима помпа запрашивает у оператора два управляющих параметра — длительность периода и значение множителя дозы базального инсулина в относительных единицах (процентах). После их ввода помпа не отменяет, а модернизирует подачу базального инсулина в основном режиме или в режиме дополнительного паттерна (в зависимости от того, какой из них был активен к моменту активации вре́менного паттерна) и на протяжении времени, заданного оператором, подает препарат с той скоростью, которая была определена для включенного ранее режима, но с использованием введенного множителя.
По истечении длительности периода действия вре́менного паттерна, помпа автоматически возвращается к введению базального инсулина в основном режиме или в режиме дополнительного паттерна (в зависимости от того, какой из них был активен к моменту активации вре́менного паттерна).
По своей технической сути, режим БАЗ–ВП–ОТН — это очень особый режим. Он позволяет, не меняя сути подачи базального инсулина во времени, изменить дозу подачи, увеличив (множитель свыше 101%) или уменьшив ее (множитель менее 99%). Если при этом основная база или дополнительный паттерн базы запрограммированы изменяющимися, то и временный паттерн будет меняться точно так же, но с амплитудой, определяемой множителем. Обычно различные модели помп позволяют выставить множитель в пределах от 0% (подача отключена) до 200% (подача удвоена).
Я с большой опаской отношусь к применению этого режима. Выделяю жирным шрифтом.
Режим БАЗ–ВП–ОТН может быть опасен для пациента и способствовать дестабилизации его состояния. Если вы можете избежать использования этого режима, то избегайте. А избежать его можно всегда.
Почему я так считаю, вы поймете позже. У меня есть аргументы. Пока же просто запомните это положение.
Наконец, два последних режима рабочего функционирования помпы.
Режим остановки оператором
В режиме остановки оператором, как понятно из его названия, механическая часть помпы не работает, а инсулин из резервуара в инфузионную линию не подается. Режим инициируется оператором. Режим отменяет исполнение всех болюсов, вне зависимости от их вида (СБ, БКВ, БДВ). Он также отменяет все режимы и паттерны подачи базального инсулина. После отмены этого режима командой оператора, помпа возвращается к подаче базального инсулина в режиме БАЗ. Помпа не может самостоятельно выйти из такого режима.
Режим аварийной остановки
Режим аварийной остановки полностью повторяет предыдущий, за тем исключением, что инициирует его сама помпа, а не оператор. Режим активируется при возникновении критических ошибок в работе электронных и/или механических компонентов, а также при частичной или полной обструкции инфузионной линии. Вывод помпы из режима аварийной остановки осуществляется оператором. Если же причина остановки не устранена (например, неисправность механизма устройства), то требуется вмешательство квалифицированного технического персонала.
На этом с рабочими режимами инсулиновой помпы мы закончили. Под завершение главы я приберег для вас интересные технические подробности. Если вы не обратите на них внимания, это не сильно вам повредит. Но, если же я их опущу, то буду считать, что не до конца справился со своей задачей.
Нужно отдавать себе отчет в том, как именно электронные и механические компоненты конструкции помпы работают при подаче инсулина. Из моего предыдущего изложения в этой главе может показаться, что, при выдаче болюсной или базальной дозы инсулина, помпа постоянно и равномерно вводит препарат. А это совсем не так.
«Сердцем» помпы служит точнейший микромотор постоянного тока (DC–motor). Во всем мире моторы такого типа, пригодные для использования в инсулиновых помпах, выпускают только несколько производителей, а требования к их производству по всем параметрам точно такие же, как в военно—космическом приборостроении — где их и делают (вот откуда, частично, и берутся «негуманные» цены на инсулиновые помпы).
Микромоторы постоянного тока принципиально делятся на три типа59:
Моторы, в которых используются щетки ротора («щеточные»);
Моторы, в которых щетки ротора отсутствуют («бесщеточные»);
Шаговые моторы, выполненные по технологии «турбодиск».
Моторы первого типа сегодня в создании инсулиновых помп не используются по причине их недолговечности — щетки истираются, и мотор перестает работать. Но они позволяют получить «гладкое» движение ротора, без рывков и ускорений.
Моторы второго типа — такие же, как и первого. Они свободны от недостатка, связанного с наличием щеток. Работают точно так же плавно. Их сейчас и используют в конструкции помп. Но есть проблемы. Почему?
-
Рис. 20.
Бесщеточный мотор высокой мощности.
Дело в том, что для того, чтобы сопрячь эти моторы с червячным механизмом, приводящим в движение поршень резервуара, требуется самая настоящая коробка передач, то есть редуктор, переводящий сравнительно быстрое и слабое по крутящему моменту вращение вала электродвигателя в медленное (а то и очень медленное) и сильное поступательное движение поршня. У коробки передач есть один, но фатальный, недостаток — ее размер. В помпе очень мало места. И разместить в ней механический редуктор без того чтобы не увеличить размеры корпуса прибора, очень сложно. Поэтому мотор с редуктором служит естественным ограничителем размера корпуса. А многим производителям хочется сделать корпус устройства еще меньше.
Для этого остается третий тип моторов — шаговый. Он не дает непрерывного вращения. Вращательное движение его вала — дискретное, то есть, от одного положения к другому без возможности остановки в промежуточной точке. Поэтому при работе он щелкает, как кварцевые наручные часы — в которых, кстати, тоже используется шаговый мотор, только гораздо меньшей точности. Если вы приложите сконструированную на таком моторе работающую инсулиновую помпу к уху, то явственно услышите эти щелчки. Зато такому мотору не нужен редуктор.
А в чем проблема шагового мотора (да и редукторных систем, на самом деле, тоже)? В том, что движение создается порциями, квантами. Значит, и подача инсулина будет осуществляться не непрерывной «струйкой», а пульсирующими толчками. Эластичность резервуара помпы минимальна, но инфузионная линия в данном случае работает как демпфер, сглаживая колебания. Впрочем, если поставить чувствительный датчик давления на магистраль, то мы их все равно увидим.
Кроме того, в связи с вышеизложенной конструктивной особенностью, и подача болюса, и высвобождение базального инсулина превращается из непрерывного процесса в дискретный. Если при введении стандартного болюса эти «кванты» следуют близко друг за другом и практически сливаются между собой, то вот при введении болюса квадратной волны или второй фазы сочетанного болюса (которая суть тот же болюс квадратной волны), в зависимости от его длительности, «кванты» введения могут быть разделены паузами различной длины. То же самое относится и к введению базального инсулина.
-
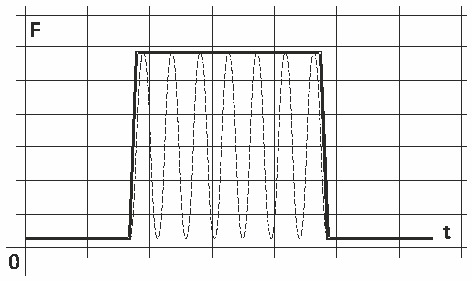
Рис. 21.
Реальная форма волны при высвобождении болюса и базальной инфузии инсулина помпой.
В зависимости от идеологии устройств, которая различается от производителя к производителю, разные помпы по—разному осуществляют подачу базального инсулина — некоторые делают это более равномерно на протяжении минимального 30–минутного промежутка, некоторые — менее равномерно. Понятно, что предпочтительнее та помпа, у которой равномерность высвобождения базового инсулина выше, а дискретизация шага по объему — более точная (меньшая).
Так, есть помпы, которые способны вводить каждые 3 минуты по 5% минимального базального часового уровня. Например, если задано, что помпа должна ввести 0,02 ЕД инсулина в час, то такое устройство будет вводить по 0,001 ЕД каждые 180 секунд. На сегодня эти показатели — самые лучшие. Но есть и менее точные помпы. Если такой помпе задать ту же самую задачу, то она ее просто физически не сможет выполнить, потому что ее точности недостаточно. Поэтому, приобретая помпу для ребенка, изучайте этот вопрос с пристрастием.
Хотя, скажу вам честно,
в помповой инсулинотерапии далеко не
все и не всегда решает дискретность и
точность вводимых мельчайших доз.
Гораздо бо́льшую роль играет своевременность
их подачи — все, что нужно, должно
быть вовремя, и никогда ничего лишнего.
Я в этом убедился давно, а вам предстоит
убедиться в скором времени.
![]()
|
|
[11] От шприца к помпе: «дорожная карта»
Я отдаю себе отчет в том, что предыдущая глава получилась сложной для понимания. Она содержала большое количество разрозненных фактов. Нынешняя построена иначе: здесь и сейчас мы постараемся «взлететь над местностью» и понять, куда лежит наш путь, то есть — применить методологический подход. Конечно же, ясно, что путь в конечном итоге лежит к компенсации диабета. Но прийти к ней можно разными маршрутами. А то и вовсе не дойти, застряв где—нибудь в тупике на полпути и наивно считая, что мы уже у цели.
Давайте рассмотрим, что происходит с пациентом с самого первого момента, когда он только «получает» диагноз инсулинозависимого сахарного диабета, и до того времени, когда его состояние можно без натяжек охарактеризовать как стабильное и компенсированное. В таком состоянии он будет годами жить (а не существовать) как совершенно здоровый человек.
Да, будет — если не обленится и не растеряет ранее добытые достижения. А то ведь всякое случается.
Все приходят к своему диагнозу по—разному. Кому—то его ставят в раннем детстве. Кто—то обнаруживает себя в рядах диабетиков в молодости. А еще кто—то — например, я сам — обретает свою «радость» уже в сильно зрелом возрасте. Мне было 48.
С детьми проще. У них симптоматика вылезает быстро. Они ее не скрывают, и, если родители разумны и наблюдательны, то путь от подозрения до диагноза короток. С молодежью хуже. Все и всё — в самом расцвете. Учеба, любовь, друзья, активный образ жизни. И на начинающиеся (а затем и усугубляющиеся) «неполадки» пациенты стараются не обращать внимания. До поры до времени, а пора и время в каждом конкретном случае — разные.
Совсем плохо дело обстоит у таких, как я — кому (иногда сильно) за 30. Тут уже многое в жизни достигнуто, еще больше — в самой ближайшей перспективе. График плотный, интересный, нагрузки огромные, но знаешь, за что и для чего нагружаешься. Поначалу симптоматика диабета воспринимается просто как усталость — «пройдет, рассосется». Но не рассасывается. Тогда включается «вытеснение»60. Я сам «довытеснялся» до того, что п(р)опустил развитие поздних осложнений. На работе ко мне то и дело подходили молодые дамы и просили поделиться секретом моей чудесной диеты — за какие—то полгода я похудел на 18 килограммов.
Я, да и многие мои собратья по несчастью, несмотря на разные пути, приходим к одному и тому же. К моменту постановки диагноза мы добираемся с разрушенным метаболизмом углеводов и тяжелыми последствиями этого разрушения, затрагивающими организм в целом. Разрушенным — это еще мягко сказано. Правильнее будет сказать — разваленным.
Что остается делать врачу, к которому мы обращаемся? Все сразу — снимать интоксикацию, назначать общеукрепляющую терапию, а, прежде всего — насыщать организм экзогенным инсулином. Точнее, его фармацевтическими аналогами. У врача таких пациентов не один и не два — их десятки, а то и сотни. Врач работает в боевом режиме — медлить ему нельзя, думать особо некогда. Это не его вина, это его беда.
Так каждый из нас знакомится со шприцами, наполненными ультракоротким (или коротким) и пролонгированным инсулином. Узнает, что такое единица инсулина, хлебная единица, углеводный коэффициент, болюс на еду, болюс на снижение, фактор чувствительности к инсулину и суточная доза инсулина. Каждый начинает жить в соответствии с этими новыми для себя категориями реальности и размышлять о своем заболевании в их контексте.
Параметры гликемии прыгают, ни о какой стабильности, тем более о норме, речи не идет. И если с дозами ультракороткого инсулина на принятие пищи еще существует какая—то относительная ясность, да и та с большой натяжкой, то с пролонгированным все сложнее. Многие с удивлением узнают умные словосочетания «феномен утренней зари» и «лабильный» диабет. Учатся просыпаться в 4–5 часов утра, чтобы вколоть себе первую «базальную» дозу и следом вновь забыться тяжелым сном на фоне приходящей за этой дозой гипогликемии. А впереди еще, между прочим, рабочий день.
И в этом дне появляются такие понятия как «дробное питание» и «перекус», которые для меня, четко привыкшего всю сознательную жизнь есть дважды в сутки, звучали как личные оскорбления.
Вечером же, перед сном, нужно не забыть уколоться еще одной «базой», и упасть в кровать на фоне очередной гипогликемической тряски. Все для того, чтобы в четыре утра следующего дня получить в окошке глюкометра свои законные 15 ммоль/л, снова уколоться — и замкнуть порочный круг.
Вот так выглядела первая фаза, которую иначе как «хождение по мукам» назвать нельзя. Многие мои собратья по несчастью остаются в ней навсегда — по крупицам набираясь опыта, наступая на все те же грабли и отступая, отчаиваясь и снова принимаясь бороться.
Я сам пробыл в этой фазе ровно 46 суток. Мне стало предельно понятно, что в таком образе жизни нет никакой логики, потому что на входе и выходе моего «черного ящика» находится слишком много параметров, которыми я не могу управлять. Зато они управляют мной, как им заблагорассудится.
Поэтому 47 сутки «на диагнозе» я встретил с инсулиновой помпой в руках и толковым доктором напротив меня. Началась вторая фаза. В ней оказалось гораздо больше логики, чем в предыдущей.
Прежде всего, в моем теле теперь существовал только один аналог инсулина — ультракороткий. Он обеспечивал всю мою потребность в инсулине — и на еду, и базальную. Причем количество базального инсулина стало возможно оценивать и управлять скоростью его подачи. Как следствие, гликемическая картина начала улучшаться — вначале медленно и словно нехотя, а потом уже вполне ощутимо. Гипогликемии развивались гораздо реже, но все равно еще имели место. Причем развивались они на все более низких цифрах гликемии, что не могло не радовать. Я освоил режим «помощник болюса» инсулиновой помпы61 и обнаружил, что он вполне работает. Забегая вперед, скажу, что в последующей реальной жизни этот режим для меня оказался совсем не полезным, а даже вредным, и я навсегда от него отказался. Но пока, во второй фазе, он мне пригодился.
Вторая фаза длилась около четырех месяцев. К ее концу я подошел на вполне приемлемом для меня относительно низком «целевом» сахаре крови. Я стал принимать пищу уже не 6–7 раз в день, а всего 3. Я смог вернуться к работе, и работа не доставляла мне чрезмерной усталости. Я снова начал проводить по несколько часов в день за рулем и много летать на самолетах.
Третья фаза началась с того, что моему врачу стало уже нечему меня учить. Она продолжалась около полугода и характеризовалась тем, что я внимательно следил за собой, ведя дневник самонаблюдения (о форме и смысле дневника у нас с вами впереди отдельная глава). В своей жизни я долгие годы занимался научной и лечебной работой, которая по большому счету и состоит в том, чтобы ставить вопросы и отвечать на них. И чем дольше я вел свои наблюдения над собой, тем больше вопросов у меня возникало.
А вопросы были разнообразными и крайне интересными. Ну вот, например.
Почему, по мере того, как я возвращаюсь к нормальной полноценной жизни, калькулятор болюса помпы перестает работать с такой же точностью, с какой он работал для меня полгода назад?
Почему некоторая еда, в которой вообще не содержится углеводов, приводит к пикам сахара крови через определенное время, и эти пики требуют продленной коррекции, не реагируя на разовый болюс на снижение?
Почему определенные продукты, содержащие углеводы и не содержащие жиров, дают нормальную предсказуемую гликемическую картину на протяжении 2–3 часов после их приема, а затем «выстреливают» жестким пиком гипергликемии, резистентной к инсулину в следующие 2–3 часа, и очень опасной последующей возможностью развития реактивной гипогликемии?
Почему все чаще и чаще я вижу как будто «бифуркации поведения» моего сахара крови в одних и тех же условиях, когда внешние незначительные воздействия запускают процесс по разным веткам сценария, и это носит повторяющийся характер?
Почему в одну ночь я ухожу спать с гипергликемией, а просыпаюсь с нормогликемией, а в другую — с точностью «до наоборот»?
На самом деле, вопросов было гораздо больше. И я начал четвертую фазу — поиск ответов. Обращаться к врачам было бессмысленно — я пробовал, и безрезультатно. Они не знают ответов, потому что не ставили себе таких вопросов. И даже не догадывались, что вопросы эти существуют.
Позволю себе аналогию. Представьте, что есть тренер. По очень—очень популярному виду спорта, о карьере в котором для своих детей мечтают почти все родители. Сам он перворазрядник. Работает с малышами. На нем — кастинг, чтобы не упустить талантливого ребенка. На нем — первый год тренинга молодняка, повторение одного и того же, из года в год, с десятками и десятками разных ребятишек. Шлифовка одних и тех же приемов, разбор одних и тех же ошибок и ситуаций. Проходит год — и вот выпуск. Кто—то уйдет навсегда, кого—то присмотрят другие тренеры — и эти дети пойдут дальше. А перворазрядник снова наберет себе новых малышей. Те, кто пошли сильно дальше, получат тренеров — в прошлом олимпийских чемпионов. И через некоторое время сами, возможно, будут едва сдерживать слезы, стоя на высшей ступеньке пьедестала, слушая гимн своей страны. В такой момент они вспомнят весь свой путь к пьедесталу. И первым в их воспоминаниях будет тот самый тренер—перворазрядник. Потому что его никак невозможно забыть. Они, эти чемпионы, могут и умеют теперь во много раз больше, чем их первый тренер — сравнить невозможно. Но без первого тренера не было бы их. Не было бы никогда.
Не я придумал эту историю. Так получилось, что в юности я жил в одном доме с олимпийским чемпионом, чемпионом Европы и мира по этому—самому спорту. Он рассказал мне ее почти сорок лет назад, когда я прибежал поздравить его с олимпийским золотом. Недавно мы случайно встретились в аэропорту. Вспомнили наших покойных родителей, по—соседски друживших между собой. Ну и эту историю. Он улыбнулся:
— Сегодня я благодарен первому тренеру еще больше, чем тогда, — и добавил:
— Знаешь, чего я никогда бы не смог делать? Работать с «нулевыми» малышами.
— Почему? — спросил я.
— Уж слишком высокая ответственность.
Успешный тренер. К нему очередь стоит. Увы, в США. У него в учениках самых разных чемпионов — пальцев на руках не хватит. А гляди же ты — «слишком высокая ответственность».
Возвращаясь к нашим делам. Врач научил меня и научит вас азам обращения с инсулиновой помпой. Переведет на нее. Но потом вы попрощаетесь. Дальше — дело за вами, и только за вами. Потому что следить за собой, ставить вопросы и отвечать на них вы будете самостоятельно. Или не будете — опять же, зависит от вас.
Я вышел на свою четвертую фазу, потому что понимал — там, за рутинными сто раз обсосанными в разной литературе постулатами и положениями, за этими бесконечными и безрезультатными дискуссиями на форумах, есть что—то еще. Именно оно и объясняет причины и механизмы того, что происходит в связке между моим организмом и инсулиновой помпой — на самом деле, а не в свете «общеизвестных» концепций, которые кто—то когда—то изрек, а после бездумно повторяли и повторяют годами и десятилетиями, даже не удосуживаясь их проверить.
С иллюзиями нужно
прощаться окончательно и бесповоротно.
Наша четвертая фаза того требует. Ну,
так и займемся, прямо со следующей
страницы.
![]()
|
|
[12] Базальный инсулин — отправная точка
Общеизвестно, что потребность в базальном инсулине при шприцевой терапии обеспечивается введением его аналогов продленного действия62. При этом подразумевается, что препарат, будучи введенным в подкожно—жировой слой в местах с относительно слабо развитой капиллярной сосудистой сетью, будет всасываться
(а) долго, и
(б) равномерно,
обеспечивая более—менее постоянную концентрацию инсулина в крови на протяжении длительного срока, который обычно полагают равным 24 часам или величине близкого порядка.
Введение в организм аналога инсулина продленного действия — это попытка хоть как—то выйти из патовой ситуации, и нормальным человеческим языком она может быть описана старой поговоркой: «не до жиру, быть бы живу». Потому что надежды на равномерность всасывания препарата из «депо» абсолютно призрачны, а потребность организма в инсулине на протяжении суточного цикла далека от постоянной линейной.
Чтобы нам не было так грустно, обратимся к аналогии.
Итак, ситуация №1.
Представим себе тенистую летнюю улочку, на которой стоит бочка с розливным пивом. Если кто—то из вас не любит пиво, замените содержимое бочки на квас. Бочка как бочка, за одним исключением. Возле нее нет продавца, а на самой бочке нет крана. Вместо него — просто трубочка, из которой вытекает пиво (или квас). Воздушный клапан в бочке неисправен, воздух поступает неравномерно, поэтому струйка жидкости то толще, то тоньше. Ну и пиво там, в емкости, не самое лучшее. Правда, всем стандартам полностью соответствующее — не подкопаешься.
Идет мимо бочки народ, спеша на соседний завод. Кто—то проходит мимо по понятным причинам, а кто—то, напротив не преминет подставить под струйку кружку. Желающих не очень много, всем хватает. Никто не толкается, все довольны. Но вот начался рабочий день. Употреблять напиток некому, но и закрыть кран тоже некому, да и самого крана нет. Напиток хлещет прямо на асфальт, постепенно превращаясь в грязную лужу.
Заканчивается рабочий день, и народ толпой идет обратно со смены. Тут уже почти все решают почтить своим вниманием бочку. А струйка — такая же, как и была. Желающих много, всем не хватает. Толкаются, ругаются. А те, кто не хотят вступать в перепалку, просто проходят мимо, вздыхая — им не хватило. Через пару часов на улице пусто. Жидкость из бочки продолжает сливаться под ноги случайным прохожим.
Нужно — то много, то мало, а льется — почти одинаково все время. Почти — потому что воздушный клапан бочки неисправен. Самое интересное, что не подкопаешься. Была бочка пива? — была. Вся вылилась? — вся. Так в чем же дело? А в том, что половина бочки не туда, куда надо, ушла. Ну, так ведь и не обещали особых изысков. Берите, что дают. А не берете — так это ваши проблемы.
Грустная история. Зато целиком и полностью описывающая подачу базального инсулина шприцом с аналогом продленного действия.
Теперь — ситуация №2.
Проходит день, и владельцы бочки понимают, что с раздачей пива на улице что—то не то. Немного подумав, принимают мудрое управленческое решение. Во—первых, в бочку вворачивают кран для дозировки жидкости. Во—вторых, воздушный клапан прочищают. В—третьих, рядом с бочкой на табуреточку сажают молодую, приятную во всех отношениях, продавщицу. Да, чуть не забыл — в—четвертых. А, в—четвертых, в бочку заливают пиво экстра—класса, завоевавшее кучу медалей и прочих наград на ярмарках и всяких других торгово—промышленных выставках.
И все в корне меняется. Пиво на землю не льется, поэтому его расход меньше. Есть желающие — девушка краник открывает, в кружку наливает, с улыбкой из рук в руки передает. Нет желающих — краник закрыт, девушка сидит, птичек на ветках считает или Дарью Донцову почитывает. Если, наоборот, желающих слишком много, девушка про птичек и детектив забывает, кран распахивает на полную, кружки под ним меняет на лету. Все кругом довольны, всем хорошо, да и пиво вкуснейшее.
Вот так выглядит подача базального инсулина с помощью помпы. Всегда вовремя, всегда, сколько в этот момент нужно, и инсулин используется ультракороткий, а не продленный. Идиллия, да и только!
Идиллия идиллией, но так бывает далеко не всегда. Вот вам ситуация №3.
На следующий день продавщицу меняют. Приходит другая, предпенсионного возраста, еще советской торговой закалки. Работать особо не хочет — устала. Начинаются, мягко говоря, странности, чтобы не сказать чего другого.
Она, конечно, за очередью вроде бы и следит, но работает нерасторопно. Вроде бы пива хватает, но, чтобы его получить, приходится ждать. Кое—кто своего череда дождаться не может, и уходит потихоньку восвояси без «по усам текло». Напротив, когда покупателей почти или совсем нет, продавщица иногда кран закрыть забывает — и опять течет напиток на асфальт да на газон рядом. А, бывает, что продавщица и вовсе забывает, зачем ее сюда приставили — и тогда ее бочка по качеству обслуживания ничем не отличается от старой бочки без крана, которую мы с вами видели в ситуации №1.
Именно так выглядит подача базального инсулина помпой, когда паттерн (то есть, амплитудные и временны́е характеристики) подачи никто не удосужился настроить. И такое, увы, сплошь и рядом.
Поэтому прямо сейчас мы с вами детально разберемся — как сделать так, чтобы ситуация №3 всегда оставалась гипотетическим литературным допущением, а вы и я постоянно жили в ситуации №2. Согласитесь, глупо пользоваться помпой, и при этом своими руками «душить» ее возможности.
***
Как методологически рекомендовано производить перевод пациента на инсулиновую помпу и оценивать эффективность помповой терапии вообще? Обращусь к первоисточнику. Существует такой основополагающий документ:
AACE/ACE Consensus Statement — Consensus Statement by the American Association of Clinical Endocrinologists / American College of Endocrinology Insulin Pump Task Management Force63
По своей сути и значимости — это аналог свода правил дорожного движения, или, если хотите, Конституции помповой инсулинотерапии. В его названии не случайно находится слово «консенсус»64. По сути, это стандарт по применению инсулиновых помп.
Если у вас нет возможности прочесть его в оригинале, то рекомендую обратиться к русскоязычному переводу одной из предыдущих версий документа: Помповая инсулинотерапия (протокол Боде)65. «Протоколом Боде» его назвали в честь доктора Брюса Боде66, одного из самых авторитетных в мире специалистов по клиническому применению инсулиновых помп, пионера в этой области и инициатора создания консенсуса помповой инсулинотерапии.
Понимая, что у вас может не оказаться времени вникать в такие подробные документы (хотя, очень желательно, чтобы вы это все же сделали — если не сейчас, то позже), облегчу задачу и опишу предметную область в своей собственной интерпретации.
Метаболизм углеводов в организме человека, больного инсулинозависимым сахарным диабетом, и не получающего экзогенных аналогов инсулина, сильно поврежден, практически разрушен. Инсулина не хватает, во многих случаях — катастрофически. В связи с этим, чувствительность рецепторов к инсулину, которого мало, очень высокая.
Как только диагноз поставлен и назначена терапия инсулином «на шприцах», человек начинает получать какие—то дозы препарата. Величина и периодичность введения этих доз целиком и полностью определяются мнением лечащего врача. Какими критериями пользуется врач?
Его главнейшая задача в ведении такого пациента — это снижение гликемии у пациента с катастрофических значений, имевших место до начала терапии, до приемлемых. Здесь и возникает понятие «целевого значения гликемии», или, если короче, «целевого сахара». Что это такое?
Целевой сахар — это совокупность значений сахара крови у конкретного пациента в конкретный промежуток времени, которую лечащий врач считает приемлемой для текущей ситуации.
Определение у меня получилось расплывчатым. Впрочем, более точного определения вы нигде не встретите. Поэтому обращусь к примерам.
Общеизвестно, что значения сахара крови натощак (при анализе по шкале для капиллярной цельной крови, то есть «из пальца») в здоровой человеческой популяции находятся в пределах от 3,5 до 5,5 ммоль/л. Также, значения постпрандиальной гликемии (то есть уровень сахара после еды) через 1,5–2,0 часа для той же самой здоровой популяции составляют 7,2–7,5 ммоль/л.
Однако для больного сахарным диабетом в состоянии декомпенсации эти значения недостижимы. Поэтому врач, назначая инсулинотерапию и контролируя ее промежуточные результаты, вынужден дозировать инсулин таким образом, чтобы со временем уровень гликемии у пациента неуклонно снижался, а, как результат, оказался максимально близок к нормальным значениям или вообще находился внутри «интервала нормы».
Допустим, гликемия натощак у пациента составляет 14,0–15,5 ммоль/л. Врач полагает, что через год она не должна превышать значений 5,5–6,5 ммоль/л. Разделив этот год на равномерные промежутки времени, допустим, 6 промежутков, он составляет простую таблицу допустимых значений «тощаковой» гликемии. И вот как она может выглядеть.
-
Период
Время, мес.
Гликемия,
ммоль/л,
на конец периодаНачало
0
14,0–15,5
1.
1–2
12,0–13,5
2.
3–4
10,0–11,5
3.
5–6
8,0–9,5
4.
7–8
7,0–7,8
5.
9–10
6,0–6,8
6.
11–12
5,0–5,8
Следует отдавать себе отчет, что значения в таблице далеки от объективных по одной—единственной причине — объективных значений не существует вообще.
Ни врач, ни пациент не знают, какие на самом деле значения нормы характерны для этого конкретного пациента. Если взрослый пациент «получил диагноз» какое—то время назад, а до этого был «практически здоров67», то — какие параметры гликемии были у него в состоянии здоровья? Кто способен ответить? Если же это ребенок, который родился с диабетом и диагноз был поставлен в раннем возрасте, то понятно, что в состоянии нормы он вообще не жил никогда. Тогда — что же будет «нормой» для него, если ее никогда не было?
Я привожу эту казуистическую цепочку вовсе не для того, чтобы покрасоваться перед вами. Нет, на самом деле смысл в другом. Смысл состоит в том, чтобы максимально наглядно показать, что книжные и справочные «нормы» обладают крайне ограниченным применением, а, имея дело с конкретным больным, границы «прокрустова ложа68» врачу приходится каждый раз определять самостоятельно, исходя из своих знаний, опыта и убеждений.
Когда пациента переводят на помповую инсулинотерапию со шприцевой, перед врачом стоит очень непростая задача. Мало того, что «на шприцах» в его организме находятся сразу два вида аналогов инсулина — ультракороткий, служащий для нейтрализации глюкозных нагрузок, связанных с приемом пищи, и продленный, призванный обеспечивать базальный уровень гликемии — так какая—либо количественная дозировка продленного инсулина вообще не имеет под собой почти никаких объективных критериев. Иными словами, проблема «черного ящика», когда на входе и на выходе — непонятно что, встает перед врачом в полный рост. И эту проблему нужно решать.
Как рекомендуют производить прикидку будущей дозы базального инсулина и ее распределение (паттерн) по времени суток?
Подбор базального паттерна прогнозируют исходя из суммарной средней суточной дозы всего инсулина (как ультракороткого, так и продленного) до начала помповой терапии, по массе тела и по уровню имеющейся компенсации (а чаще — декомпенсации) сахарного диабета. Так, согласно уже ранее упоминавшемуся мной Протоколу Боде, нужно сделать так.
-
1 метод расчета: основывается на суточной дозе инсулина (СДИ) до начала помповой терапии.
Снизить СДИ на 25%(от 10 до 30%)
[Отнимаем меньше, если СДИ до помпы состояла из инсулина короткого действия больше чем на 70%, кроме того, отнимаемый процент зависит от уровня компенсации диабета, (отнимается от 10 до 30%)].
Пример: 53 ЕД/сутки – 25% = 40 ЕД/сутки — это СДИ на помпе.
***
2 метод расчета: основывается на весе пациента.
Вес, кг * 0,5 = СДИ на помпе
Пример: 70 кг * 0,5 = 35 ЕД/сутки — это СДИ на помпе.
***
Клинические рекомендации:
Используя оба метода, мы берем среднее значение этих результатов (например — 37,5 ЕД/сутки), и определяем начальную (или стартовую) СДИ на помпе.
При частых гипогликемиях и /или неосведомленности о гипогликемии (утрата ощущений гипогликемии) следует использовать более низкое значение (35 ЕД/сутки);
При стойкой гипергликемии, повышенном HbA1c, а также в период беременности — нужно использовать более высокое значение (40 ЕД/сутки);
При резких колебаниях гликемии или начале терапии с помощью помпы с момента постановки диагноза или после пероральных сахароснижающих препаратов — использовать метод, основанный на весе пациента (35 ЕД/сутки).
Расчет базального уровня по шагам.
Шаг 1: Суточная потребность базальной дозы.
Разделить СДИ на помпе пополам.
Пример: 37,5 ЕД/сутки : 2 = 18,75 ЕД/сутки — это приблизительная суточная доза базального инсулина
Шаг 2: Стартовая скорость в час базального инсулина.
Разделить суточную дозу базального инсулина на 24 часа.
Пример: 18,75 ЕД/сутки : 24часа = 0,78 ЕД/час, округляем: 0,8 ЕД/час
Начинаем помповую инсулинотерапию равномерно с одной базальной скоростью в течение 24 часов. В дальнейшем, корректируем (увеличиваем или уменьшаем в разное время суток) в соответствии с уровнем глюкозы в данное время суток в течение 2–3 дней.
***
Коррекция по уровню имеющейся компенсации.
При недостаточной компенсации берется среднее арифметическое от коэффициентов, рассчитанных по двум методам, а получившийся результат как раз дает среднюю дозу базального уровня в ЕД/час.
Когда компенсация удовлетворительная (HbA1c < 7,0%), то используют наименьшую из расчетных доз.
Цитата закончена. А вот дальше я прошу от вас повышенного внимания, потому что именно здесь начинаются «мелочи», в которых благополучно и скрывается дьявол Иоганна Вольфганга Гете. И, если его вовремя не отловить, то потом можно годами сидеть на диабетических форумах и обсуждать с такими же неосведомленными персонажами «кто, когда и от чего гипует», а также недоумевать, «почему я уже год на помпе, а у меня утренний сахар 15 ммоль/л».
Обычно опытный врач (опытных — и так меньшинство) рекомендует пациенту за какое—то время до перевода на помпу провести измерения сахара крови, «очищенные» от влияния приемов пищи. Неопытный просто смотрит в Протокол Боде и тупо делит получившуюся базальную дозу на 24 часа так, чтобы в каждый из интервалов скорость введения базального инсулина была одинаковой.
Но мы с вами, все же, пойдем «в кильватере» за опытным врачом. Итак, нужно сделать две серии измерений.
Первая — днем, после завтрака. Пропустить обед. И измерять сахар крови каждый час, начиная с отправной точки через два часа после завтрака, вплоть до ужина. Вторая, уже в другой день — начиная с отправной точки через два часа после ужина и всю ночь, также с интервалами в один час — до завтрака.
Делается это для того, чтобы в первом приближении оценить эффективность имеющегося подбора существующей дозы базального продленного инсулина, дабы затем понять, насколько корректировать базальную дозу при переходе на помпу, где у вас ультракороткий инсулин. Вроде бы, все правильно.
Что при этом говорят? Говорят, что нужно исключить эпизоды гипогликемии хотя бы за сутки до начала периода измерений. Говорят, что за сутки до этого следует исключить физические нагрузки. Иногда расплывчато говорят, что нужно «избегать стрессорных воздействий». Но, поскольку говорят пациентам много всего, то это все просто проходит у них мимо ушей.
На самом деле, нужно поступать совершенно конкретно, и совершенно иначе, а именно: минимум за сутки до начала измерений пациенту следует перейти на «режим жесткого энергосбережения».
Если вы работаете или учитесь, то на 48 часов у вас не должно быть никакой работы или учебы — сутки до, и сутки во время измерений вы сидите дома. Если вы принимаете какие—либо седативные препараты, вы в эти же 48 часов полностью прекращаете их прием.
Если вы любите чай и кофе, то в эти 48 часов вы их не любите, заменяя другими напитками. То же самое относится ко всему, содержащему кофеин, начиная с кока—колы и пепси—колы. Прежде чем что—то налить в стакан, внимательно читаете этикетку. В эти 48 часов вы не принимаете никаких крепких спиртных напитков. Хотите выпить — пьете легкое виноградное сухое вино (никаких полусухих, полусладких и прочих крепленых вариантов). Но, если вы курите, то не бросаете курить в эти двое суток.
Дома вы находитесь по большей части на диване и не занимаетесь никаким интеллектуальным трудом — ничего не считаете, ничего не пишете, ничего усиленно не обдумываете. Если вы любите музыку, то слушаете классику или ритм—энд—блюз — никакого хард—рока и хэви—металла. Если вы смотрите телевизор, ставите себе дурацкие мелодрамы и полностью исключаете фильмы, сильно задействующие вашу эмоциональную сферу. Просмотр спортивных программ с «болением» также вне закона.
Вообще, самое лучшее времяпрепровождение в эти двое суток — сон или полусон. Иными словами, в первые сутки вы намеренно переводите себя в состояние «овоща», до минимума сокращая расход энергии. А на вторые — начинаете измерения.
Зачем вам все это? Затем, что вам нужно знать истинное состояние гликемии. Максимально очищенное от влияния внешних факторов. Чем точнее вы проведете измерения, тем лучше будет ваш результат по компенсации сахарного диабета, причем очень скоро. Если же вы проведете замеры «спустя рукава», не отстроившись от внешних влияний, то ваш результат окажется неточным, «грязным», со слишком большими допущениями — и в дальнейшем у вас обязательно возникнут проблемы. Ведь вы сейчас измеряете гликемию для того, чтобы корректировать свой базальный уровень инсулина. Базальный дословно означает «основной, основополагающий». Нужны еще аргументы?
Проведя два таких сеанса измерений, вы сможете поставить начальные значения паттерна базального инсулина для суточного цикла после перехода на помпу уже вполне осмысленно и аргументировано, а вовсе не базируясь на подходе «среднее арифметическое «пол — потолок». Там, где гликемия выше, требуется бо́льшая доза на период, там, где она ниже — соответственно, меньшая.
При этом следует обязательно учитывать вот что. Если гликемия увеличивается, то дозу базального инсулина следует увеличивать не для того времени, когда наблюдается рост, а для периода, отстоящего от него назад минимум на 2 часа. Аналогично следует поступать, если гликемия уменьшается — дозу нужно уменьшать также с шагом на 2 часа назад. Это делается для того, чтобы подогнать пик действия введенной вами дозы ровно под тот период гликемического паттерна, на который вы собираетесь воздействовать — введенный аналог инсулина действует не сразу, и максимум его действия наступает приблизительно через два часа. Возможно, в вашем конкретном случае этот максимум наступает раньше или позднее 2 часов, но, по мере того, как вы будете производить повторные измерения в течение следующих месяцев, вы все же «поймаете» значение времени, характерное именно для вашего организма.
Ваш единственный критерий, к которому вы стремитесь, прост в описании и достаточно сложен в достижении.
Все, что вам нужно, это чтобы ваша гликемия на протяжении всех нескольких часов периода измерения, была (а) постоянной и (б) находилась в пределах значений, которые вы приняли в качестве целевых.
Затем, после перехода на помпу, за первые три месяца эти процедуры измерений нужно будет проделать еще несколько раз — даже если ваш лечащий врач не будет настаивать на такой дотошности. Дело в том, что, по мере вашей адаптации к улучшающейся регуляции углеводного обмена, базальный паттерн обязательно «поплывет» — и по временны́м, и по амплитудным характеристикам. Будет меняться и чувствительность к инсулину в разное время суток — вы сами это заметите. Но пока все это у вас впереди. Позволю себе здесь такую аналогию. Вы покупаете автомобиль. Проходит какое—то время, и вы куда—то въезжаете (или к вам въезжают), в результате: передок и крыло — все всмятку. Что вы делаете? Вы едете на сервис. Там опытный слесарь—автомеханик начинает вытягивать раненый металл, стремясь придать ему первоначальную форму. По мере того, как он прикладывает усилия к битым фрагментам машины, они постепенно выправляются, а их геометрические характеристики изменяются от состояния «гармошки» до «зеркальной глади». Вот именно этим вы и занимаетесь, когда отрабатываете базальные паттерны на инсулиновой помпе.
Оставлю на время
базальный инсулин — я вернусь к нему
через пару глав, а пока перейду к
болюсному.
![]()
|
|
[13] Болюсный инсулин — отправная точка
Введение доз болюсного инсулина также требует калибровки. Однако калибровка болюсных значений выглядит несколько проще, чем для базальных. И проводить ее можно уже после перевода на инсулиновую помпу. Почему?
Калибровку паттерна базального инсулина с течением времени схематически можно представить следующим образом.
Исследование базальной гликемии в покое «на шприцах» с использованием продленного инсулина.
Предварительный расчет общей дозы и предварительное распределение временно́го паттерна после перевода на помпу, когда подача базального инсулина будет обеспечиваться не продленным, а ультракоротким аналогом.
Корректировка паттерна подачи базального инсулина без специального исследования базальной гликемии, в «рабочей ситуации».
Повторное исследование базальной гликемии, на этот раз уже на помпе, и корректировка базального паттерна (аналог этапа A).
Возвращение к этапу D столько раз, сколько это может потребоваться, на протяжении длительного периода времени (месяцы и даже годы).
Что здесь особо важно? А то, что самую первую калибровку в подавляющем большинстве случаев мы проводим на продленном аналоге инсулина, поскольку пациент до перевода на помпу обычно находится на шприцевой терапии. Затем, мы отказываемся от продленного инсулина и переходим на помпу, где базальные потребности организма также обеспечиваются ультракоротким аналогом.
Совершенно ясно, что продленный и ультракороткий аналоги — это совершенно разные препараты, зачастую от разных производителей. Поэтому их фармакокинетические характеристики не совпадают. Кривая паттерна, рассчитанная для продленного инсулина, может существенно «поехать» и по амплитудам, и по временны́м отрезкам, по сравнению с реальной, полученной уже для ультракороткого аналога. И, не сомневайтесь, она едет — да еще как едет!
Вот, например, дамы очень хорошо знают: гардероб требует серьезного отношения. Нельзя надевать вещь, сшитую абы как, кривую и косую. Пришла к портному — раз, другой, третий, пятый, седьмой — и так до тех пор, пока платье или костюм не будут сидеть как влитые. Зима, потом внезапно весна — ой, а размеры поплыли вширь, опять нужно с ними разбираться. Это же нормально, правда? Тогда почему же более важные замеры и подгонку, касающиеся не каких—то там шмоток, которые ничего в жизни не решают, а управления метаболизмом собственного организма многие делают по принципу «на «отвали»»?! (вы поняли, какое слово должно стоять вместо «отвали»). Почему? Ведь гораздо разумнее повкалывать первое время, поработать над собой, откалибровать базальные паттерны, добившись устойчивой нормогликемии, а потом долгие годы без особого труда их немного корректировать — вместо того чтобы всякий раз, наступая на одни и те же грабли, сталкиваться с плохо решаемыми проблемами, которые, кстати, своими руками—то и созданы.
Когда же речь идет о болюсном инсулине, то для выдачи болюсов на помпе мы пользуемся тем же самым препаратом, который мы использовали «на шприцах». То есть, смены инсулина не происходит, и мы в начале можем пользоваться теми же коэффициентами «на еду» (углеводного коэффициента, УК) и «на снижение» (фактора чувствительности к инсулину, ФЧИ), которые были найдены ранее экспериментальным путем при калибровке эффектов шприцевой терапии. С течением времени и эти коэффициенты изменятся, но в самом начале мы уже имеем представление об их реальных значениях, и вовсе не в пределах коридора «пол — потолок».
Согласно Протоколу Боде, существует четыре метода расчетов для углеводного коэффициента и один для фактора чувствительности к инсулину. Все они носят сугубо эмпирический характер.
-
Углеводный коэффициент (УК) — это количество инсулина, покрывающее 1 хлебную единицу (ХЕ, для тех, кто считает углеводы в ХЕ) или количество граммов углеводов, которое покрывается 1 ЕД инсулина (для тех, кто считает углеводы в граммах) [учитывается только для пищевого болюса, т.е. на прием пищи].
***
Метод 1: правило «450»
450 : СДИ на помпе = УК,
где СДИ — суточная доза инсулина
Пример:
450 : 37,5 = 12 г
(1 ЕД инсулина утилизирует 12 г углеводов, или 1 ХЕ)
***
Метод 2.
(Вес, кг * 6) / СДИ на помпе = УК
Пример:
(70 кг * 6) / 37,5 ЕД/сутки = 11 г
(1 ЕД инсулина утилизирует 11 г углеводов)
***
Метод 3.
Фиксированный болюс = (СДИ на помпе * 0,5) / 3 одинаковых приема пищи
Пример: (37,5 * 0,5) / 3 = 6,3 ЕД на прием пищи.
Этот метод используется для тех, кто еще не считает количество углеводов в еде или для пациентов с невысокими интеллектуальными способностями. Следует перевести фиксированное количество единиц инсулина на прием пищи в фиксированное количество углеводов в граммах на прием пищи и обеспечить инструкцией дозировки инсулина для небольшой, средней и большой порций.
***
Метод 4.
Более упрощенный и приблизительный метод, используется только при подсчете углеводов в хлебных единицах (ХЕ).
УК = Количество ЕД болюсного инсулина за сутки / Количество углеводов за сутки (ХЕ)
Здесь учитывается только суммарный ультракороткий инсулин за сутки и общее количество ХЕ за сутки, в том числе и перекусы. Этот метод приблизительный и показатель УК перепроверяется и уточняется в течение первых двух суток в результате постоянного гликемического контроля.
Пример:
УК = 12 ЕД ультракороткого инсулина + 12 ЕД ультракороткого инсулина + 10 ЕД ультракороткого инсулина) / (8 ХЕ (завтрак) + 2 ХЕ (перекус) + 10 ХЕ (обед) + 10 ХЕ (ужин)) = 1,1 ЕД/ХЕ
Это означает, что на 1 ХЕ требуется 1,1 ЕД инсулина.
ВНИМАНИЕ! Углеводный коэффициент (УК) может меняться на протяжении дня.
***
Фактор чувствительности к инсулину (ФЧИ) — это величина, показывающая на сколько ммоль/л снижается глюкоза крови при введении 1 ЕД инсулина.
***
Фактор чувствительности к инсулину (ФЧИ)
Правило 1700:
ФЧИ = 1700 : СДИ на помпе
Пример:
((1700) : 37,5 ЕД/сутки) / 18 = 2,5 ммоль/л,
где 18 — коэффициент пересчета [мг/дл] в [ммоль/л].
***
Коррекционная доза — это количество единиц инсулина, добавленное или убавленное в коррекционном болюсе, когда уровень глюкозы крови (ГК) выше или ниже целевого.
***
Формула коррекции дозы:
(Текущая ГК – Целевая ГК) / ФЧИ = Коррекционная доза
Пример:
Текущая ГК = 11,2 ммоль/л, целевая ГК = 5,5 ммоль/л
(11,2 – 5,5) / 2,5 = 2,2 ЕД инсулина скорректируют ГК с текущего до целевого уровня
***
Целевой уровень ГК — это такое значение глюкозы крови, к которому будет стремиться помпа с помощью коррекционной дозы. Целевой показатель ГК может меняться перед приемом пищи, после приема пищи и перед сном.
***
Примеры:
Целевая ГК = 5,5 ммоль/л; ФЧИ = 2,5 ммоль/л
Если текущий уровень ГК выше целевого, то помпа просчитывает положительную коррекционную дозу.
Например, текущий уровень ГК = 8,8 ммоль/л, тогда (8,8 – 5,5) / 2,5 = 1,3 ЕД инсулина.
Если текущий уровень ГК ниже целевого, то помпа просчитает отрицательную коррекционную дозу инсулина, уменьшив величину пищевого болюса (предложит меньше инсулина на прием пищи).
Например, текущий уровень ГК = 3,3 ммоль/л, тогда (3,3 – 5,5) / 2,5 = –0,8 ЕД инсулина (на прием пищи помпа предложит на 0,8 ЕД инсулина меньше).
Ни один из этих методов не позволит вам точно выставить все дозировки и соотношения — это плохая новость. Вторая плохая новость в том, что других методов не существует, потому что вы снова имеете дело с «черным ящиком» в своем лице, если вы пациент, или в лице другого человека, если вы врач.
Поэтому все значения вам придется, равно как пришлось и мне самому, подбирать опытным путем. Причем, подбор доз «на углеводы» — это всего лишь начало пути. Потому что «не хлебом единым», как в переносном, так и в самом прямом смысле.
Когда мне встретилась приведенная ниже таблица69, я вначале не поверил глазам своим.
|
Влияние основных компонентов еды на глюкозу в крови
|
|
|
Углеводы |
Основной источник энергии, наибольшее влияние на уровень глюкозы, быстрый подъем глюкозы.
|
|
Белки |
40% преобразуется в организме в глюкозу, но это занимает 4—6 часов и не приводит к быстрому подъему глюкозы в крови. Белки не замедляют всасывание углеводов и увеличивают чувство сытости.
|
|
Жиры |
Не увеличивают глюкозу в крови, но могут замедлять всасывание углеводов. Могут продлевать время постпрандиальной гипергликемии. Увеличивают чувство сытости.
|
Но там действительно так написано. Я ничего не имею против строки про углеводы. Меня настораживает пассаж про белки. А уж положение про жиры не вызывает ничего, кроме печального недоумения. Через пару глав я подробно расскажу вам, что я видел и вижу на самом деле — и, сдается, что мои глаза меня не обманывают.
Завершу же эту главу, детально описав и обосновав мое отношение к «калькулятору болюса», в частности, почему я не буду его рассматривать вообще. Как четко говорится в том же Протоколе Боде,
Болюс—калькулятор рассчитывает дозу инсулина на еду и/или на коррекцию на основании глюкозы крови, количества углеводов и индивидуальных параметров пациента, которые запрограммированы в помпе.
Безусловно, калькулятор болюса, без которого сегодня не обходится ни одна приличная модель инсулиновой помпы, представляет собой большой шаг вперед. И я не могу это недооценивать. Инсулиновая помпа — устройство повышенной опасности. Если она попадает в руки недостаточно опытного или недостаточно грамотного человека, она способна ему навредить.
Поэтому здесь, как часто бывает, возникает сакраментальный вопрос. Следует ли ограничивать ее возможности? Да, безусловно, следует. Все основные параметры, которыми управляет оператор помпы, имеют определенные «коридоры», в которых они доступны для изменений. Если такие коридоры задать правильно, то мы уже ограждаем пациента от целого ряда ситуаций, несущих за собой потенциальную опасность. Например, задав верхнюю границу болюса так, чтобы максимально доступный для этого конкретного человека болюс не смог быстро привести к тяжелой гипогликемии, мы заранее отстраиваемся от опасных последствий.
Но этим проблема не исчерпывается. Дело в том, что некоторые совокупности управляющих параметров, каждый из которых находится в приемлемых границах и не опасен сам по себе «здесь и сейчас», могут, тем не менее, в своем сочетании создавать опасные отсроченные ситуации. Одна из самых часто встречающихся — это накопление активной дозы инсулина в организме пациента с последующим развитием гипогликемии.
Инсулин действует долго. Время жизни его ультракороткого аналога, в течение которого он способен работать, никак не меньше 4–6 часов. Кроме того, чем больше совокупное количество активного инсулина, тем выше чувствительность к каждой работающей в данный момент «единичке». Плюс к этому, чем ниже гликемия, тем выше чувствительность рецепторов к каждой из этих «единичек».
Таким образом, налицо принцип реализации положительной обратной связи, некоего потенцирования, когда один параметр усиливает группу других, а каждый из них усиливает его, и управляющее влияние зацикливается с нарастанием эффекта. Это похоже на свист в акустической колонке, к диффузору которой на определенное расстояние подносят микрофон, подключенный к усилителю, работающему с этой колонкой.
Калькулятор болюса как раз и был изобретен для того, чтобы, следя за целым рядом параметров, всегда рекомендовать пациенту для введения такие дозы, которые с развитием процесса во времени все равно останутся для пациента в границах «интервала безопасности». Это его неявное назначение.
Вторая функция калькулятора болюса, явная — рекомендация более—менее правильной болюсной дозы инсулина пациенту, который вообще ничего не понимает в том, что он вынужден делать.
В то же время, если помпой управляет человек опытный и грамотный, то калькулятор болюса ему только мешает. Опытный оператор осуществляет свои управляющие воздействия более виртуозно, с учетом большего количества привходящих факторов, нежели тот набор, на который ориентируется автоматический калькулятор.
Основная проблема в использовании калькулятора болюса заключается в том, что калькулятор учитывает только углеводы, к тому же не деля их по гликемическому индексу принимаемой пищи. Кроме того, калькуляторы болюса у разных производителей помп реализованы по отличающимся алгоритмам. Отличия вроде бы незначительные, но они все равно существуют.
Пока пациент питается мало и дробно, делает это в «облегченном» режиме, рекомендации калькуляторов болюса приемлемы. Но, как только он начинает вести обычный образ жизни, характерный для здорового человека, ошибки калькулятора становятся все более заметными. Есть два пути — либо мириться с получаемыми ошибками, либо перестать пользоваться калькулятором и заниматься оценкой болюса самостоятельно. Что до меня самого, то я выбрал второй путь.
Я считаю, что по мере возрастания вашего мастерства, от калькулятора болюса стоит уходить, доверяя в большей степени своим знаниям, навыкам, ощущениям, аналитическим и синтетическим способностям. И тогда можно получить результат по компенсации сахарного диабета и количественно, и качественно лучший, нежели если вы будете просто выполнять рекомендации болюсного калькулятора.
В одной из следующих глав, где мы будем рассматривать вопрос, как использовать возможности болюсных алгоритмов помп максимально эффективно, я подробно расскажу вам о том, как это делается.
А пока оставим в
стороне проблемы обеспечения базального
и болюсного уровней на инсулиновой
помпе, и рассмотрим более приземленный
вопрос, без прояснения которого нам
очень сложно будет двигаться дальше.
![]()
|
|
[14] «Помповый» дневник самонаблюдения — зачем и как
Дневники самонаблюдения больных сахарным диабетом — буквально «притча во языцех». Можно было бы даже пошутить, если бы не было так грустно и страшно. Первое, что слышит больной, получивший диагноз: теперь вы должны бессрочно вести дневник, где вы будете записывать все, что съели; все, что измерили глюкометром; и все, что укололи себе шприцом. Заманчивая перспектива, нечего сказать. Но деваться некуда, и люди начинают вести. Часто они не понимают, зачем это делают. Еще чаще — через некоторое время бросают.
Я начал вести свой дневник сразу после выписки из стационара. Поскольку за шесть (уже десять) прожитых с диабетом лет я не пропустил ни одного измерения сахара крови, ни одного приема пищи и ни одной дозы инсулина, то мой дневник служит, в некотором смысле, раритетом. И не только потому, что он такой длинный и подробный. Особый интерес представляет то, как он — с моей помощью, конечно — эволюционировал от непонятной писульки «для врача или еще там для кого» во вполне зрелый документ, с помощью которого я в любой момент могу проанализировать свое состояние, выявить развивающиеся тенденции и максимально быстро скорректировать свою терапию, чтобы позитивные тенденции оставались и усиливались, а негативные — сходили на нет.
Не знаю, обрадую я вас или огорчу, но, если речь идет о помповой терапии, то ни одна автоматизированная система, ни одно приложение для мобильного телефона для ведения моего и вашего дневника не годятся. Почему? Потому что ни в одной такой системе нет всего ряда параметров, фиксировать которые нам необходимо. Для чего? А чтобы получить результат не хуже моего: гликированный гемоглобин постоянно около 5,0%, что, в мои 50+ (уже почти 60) лет, на самом деле лучше, чем у многих так называемых «здоровых».
Полный список параметров, со своими пояснениями — что именно нужно учитывать, и для чего конкретно это нужно делать, я вам сейчас и перечислю.
Дата.
Ну, пожалуй, тут пояснения излишни. Формат даты, например — 01.04.11, где 01 — день, 04 — месяц, 11 — год. Если значение дня или месяца меньше 10, то в первом значимом регистре я ставлю 0 — как в примере выше.
День недели.
Позволяет, не заглядывая в календарь и не проверяя в нем дату, прямо определить, какой был день — рабочий или выходной. Понятно, что наш образ жизни в разные «типы» дней сильно отличается. Я использую двухбуквенное обозначение дня недели — например, Вт.
Отметка о перелете на самолете.
Я много путешествую, а путешествия — не только стресс и нагрузки, но еще и смена часовых поясов («джетлаг»70), климатических зон, образа питания. В отметке о перелете я всегда указываю, откуда и куда я летел — взглянув даже через несколько лет на карту, я могу восстановить некоторые важные детали поездки. Не будем формалистами — сюда же заносятся и переезды на поездах, и длинные поездки на автомобиле (свыше 1 000 км), и все такое прочее. Я использую такую лексическую конструкцию, например: Перелет [SVO] — [LHR], где присутствуют трехбуквенные коды аэропортов71 отправления и назначения. Совершенно понятно, что перелет [SVO] — [LED] (Шереметьево, Москва — Пулково, Санкт—Петербург, 45 минут) гораздо менее влияет на состояние моего организма, чем [SVO] — [LAX] (Шереметьево, Москва, Россия — Лос—Анджелес, Калифорния, США, 13,5 часов). Там же отмечаю, переводил ли я часы на помпе из за перемещения в другой часовой пояс. Если не переводил, я использую лексическую конструкцию: Часы — нет. Если же переводил, конструкция выглядит, например, так: Часы [GMT+3] — [GMT+6], и одного взгляда на нее достаточно, чтобы понять, сколько часовых поясов и в каком направлении я пересек. Это не моя прихоть — мной, как и большинством людей, джетлаг с востока на запад переносится легче, чем в обратном направлении, и цифры гликемии тому явное свидетельство.
Точное время замены инфузионной линии.
Мы с вами уже обсуждали, что замена инфузионной линии всегда влияет на гликемию. Значит, мне нужно знать, в какие дни и в какое время производилась замена — поскольку она требует коррекции в сторону увеличения вводимой болюсной дозы в течение первого часа после нее. Я использую следующую лексическую конструкцию: Замена линии — 12:32, где, как понятно, цифра означает время замены.
Точное время, когда инфузия инсулина прекращалась.
Например, я принимаю душ. Или купаюсь в море. Или иду в баню, наконец. В это время помпа отсоединяется от тела. Значит, возможно, мне потребуется коррекция базального и/или болюсного инсулина после восстановления инфузии препарата. Я использую следующую лексическую конструкцию: Инф. стоп. Она так же идет в паре со временем. При этом обязательно нужно указать причину прекращения инфузии.
Точное время, когда инфузия инсулина была восстановлена.
Подключил помпу назад — не забудь поставить отметку. Я использую следующую лексическую конструкцию: Инф. старт, естественно, в паре со временем.
Значения измерений глюкозы крови и их время.
Это, по сути, пара параметров: время — глюкоза крови. За одним исключением. Бывает так, что измерение кажется мне неточным. Возможных причин всего две — измерение действительно неточное (проблема с глюкометром, некачественная тест—полоска, недостаточная по объему капля крови), или я ошибаюсь. Тогда я провожу повторное измерение, и записываю его в скобках рядом с первым. Понятно, что их время совпадает, и тогда у меня получается не пара, а тройка значений: время — значение №1 — (значение №2). Да, вы все правильно поняли — второе значение я всегда указываю в скобках. Например, 10,2 (8,4). При ретроспективном просмотре «простыни» такие моменты сразу бросаются в глаза.
Болюсы.
Болюсы бывают разные. Если говорить об алгоритмах помпы, согласно которым она подает болюсный инсулин, то их три — (а) нормальный, он же стандартный болюс, (б) болюс квадратной волны, (в) сочетанный болюс, он же болюс двойной волны.
Нормальный болюс я записываю просто одним числом — например, 4,0, что означает 4,0 ЕД инсулина, введенные однократно.
Болюс квадратной волны я записываю как последовательность символов, например: 4,0 КВ 30 мин, где 4,0 — это доза инсулина, КВ — это аббревиатура (К)вадратной (В)олны, а 30 мин — это его длительность.
Болюс двойной волны я записываю как последовательность символов, например: 8,0 ДВ (5,0 + 3,0) 30 мин, где 8,0 — это общая доза инсулина в болюсе, ДВ — это аббревиатура (Д)войной (В)олны, 5,0 — это часть дозы внутри болюса, введенная как нормальный болюс, 3,0 — это часть дозы внутри болюса, введенная как болюс квадратной волны, а 30 мин — это длительность второй части болюса, то есть болюса квадратной волны.
Важно знать и помнить, что целый ряд моделей помп позволяет задавать распределение количеств инсулина в болюсе двойной волны не только в абсолютных количествах инсулина, выражаемых в ЕД, но и в относительных, когда при программировании болюса вы принимаете всю дозу болюса за 100%, а затем указываете, какое количество процентов должна содержать первая и вторая компонента болюса. Например, так: 10,0 ДВ (60% + 40%) 30 мин. Иногда такой подход оправдан — например, тогда, когда вам сложно рассчитать абсолютные количества из—за «некруглой» цифры общей дозы, как в этом примере: 7,3 ДВ (63% + 37%) 30 мин. Однако, я полагаю, что такие примеры, скорее, более из области казуистики, чем реальной жизни. Я сам никогда не пользуюсь заданием детализации болюса двойной волны в относительных единицах, и вам не советую этого делать.
Отметка о прерывании болюса.
Если по какой—то причине я прервал введение болюса (обычно это бывает при КВ и ДВ), то я делаю такую отметку, например: Болюс стоп, введ. 8,2, что означает — болюс был остановлен, а из назначенной дозы (тут я смотрю туда, где эта доза указана при начале ее введения) введено 8,2 ЕД инсулина. Отметка всегда идет в паре со временем.
Кодирование отметки о спец—болюсе.
Я, кроме всего прочего, использую специальные болюсы, которые я отделяю от обычных. Как и зачем — расскажу в главе о трюках подачи базального («базального» — это не опечатка) инсулина. Пока вам важно знать, что такие болюсы следует выделять. Например, вот так, зеленым цветом: 12,0 КВ 360 мин. Сразу возникает вопрос: а что делать, если цвет недоступен? Если дневник ведется от руки в обычной тетрадке? Или на компьютере, в паре с которым нет цветного принтера? Тогда можно выйти из ситуации иначе — добавляя всякий раз в начало символьной последовательности какой—либо специальный символ, который вы будете использовать только с этой целью. Например, так: ^ 12,0 КВ 360 мин. Или так — * 12,0 КВ 360 мин. Вы можете выбрать любой символ, который сочтете приемлемым. Важно только одно: отметка с цветовым кодированием или специальным символом должна даже при беглом просмотре отличаться от «обычной» записи.
Состав и количество принятой пищи.
Здесь я в свободной форме записываю всю пищу, которая была принята в этот момент времени. Поскольку я пользуюсь учетом углеводов еды в хлебных единицах (ХЕ), то в них я и указываю количество. Например, Хлеб — 4,0, что означает, что я съел 4 хлебных единицы этого продукта. Однако жизнь гораздо сложнее, чем какие—либо «учетные схемы». Тогда, помимо количества углеводов, я указываю и приблизительную массу других продуктов в граммах. Например, один прием пищи может выглядеть так: Сыр — 150 г, стейк из говядины — 200 г, жареная картошка — 8,0. А другой так: Борщ и хлеб — 6,0, красная рыба — 150 г, макароны — 4,0, мороженое — 6,0. При этом цифры «без размерности» всегда означают хлебные единицы, а цифры, после которых следует «г», означают массу в граммах тех компонентов еды, которые невозможно учитывать в ХЕ.
Вре́менная базальная скорость.
В ряде случаев вам придется выставлять на помпе вре́менную базу. Я предлагаю отображать ее следующей смысловой конструкцией, например: Вр. база 4,0 120 мин, где цифра 4,0 означает временную базальную скорость инфузии в ЕД/ч.
ВАЖНО! Сколько моделей помп — столько особенностей управления. Существуют марки и модели, которые позволяют задавать временную базальную скорость как в абсолютных величинах (ЕД/ч) (как в нашем предыдущем примере), так и в относительных — когда помпа берет стандартную базальную скорость из основного базального паттерна для данного промежутка времени, и умножает ее на задаваемый вами коэффициент для временной базальной скорости. Как понятно, в этом случае наша с вами запись примет, например, такой вид: Вр. база 130% 180 мин. Но существуют модели, которые не позволяют задать временную базальную скорость в абсолютных единицах, а оперируют только «относительным» алгоритмом.
Я отрицательно отношусь к заданию временной базальной скорости в относительных величинах. И, тем более, крайне отрицательно отношусь к тем моделям помп, которые позволяют задавать временную базальную скорость только в относительных величинах, и, при наличии выбора на рынке, не рекомендую пользоваться ими вообще. Причины моего негативного отношения я аргументировано и подробно изложу в следующей главе, где мы будем обсуждать проблемы и тонкости в подаче базального инсулина.
Основной паттерн базальной скорости.
Поскольку мы не очень часто его изменяем, то указывать его каждый день не нужно. Я обычно указываю его один раз в начале календарного месяца, и каждый раз тогда, когда я его изменяю. Выглядит это, например, так:
1. 00:00 — 1,95
2. 01:00 — 2,00
3. 03:00 — 2,10
4. 04:00 — 2,40
5. 07:00 — 2,55
6. 08:00 — 2,50
7. 10:00 — 2,40
8. 12.00 — 2,10
9. 14:00 — 0,15
10. 15:00 — 0,05
11. 19:00 — 0,15
12. 20:00 — 0,20
13. 22.00 — 0,45
14. 23.00 — 1,20
Всего: 34.25
Как мы помним, помпа способна поддерживать до 48 интервалов с различной базальной скоростью в течение суточного цикла. Однако, часто на практике нам нужно задать меньшую дискретизацию, потому что значения скорости базальной инфузии в ряде промежутков неизменны. В приведенных выше смысловых конструкциях, первая цифра — это значимый номер интервала по порядку, вторая — время начала интервала, третья — значение базальной скорости инфузии в ЕД/ч.
Итоговая доза инсулина за сутки.
Ну, тут нет вообще ничего сложного. Записываем, например, так: Всего 86 ЕД. И все понятно.
Непредвиденные и редкие ситуации.
В помповой терапии, как и в любом другом деле, случаются чрезвычайные ситуации — например, помпа выдала сигнал тревоги, или разрядилась батарейка, а вы не заметили (в таком случае вам «двойка», но ситуация—то имела место), или произошло еще что—то, трудно поддающееся формализации. Все эти неожиданности обязательно должны быть зафиксированы в дневнике в произвольной форме. Я выделяю их ярко—фиолетовым цветокодированием, вы же можете поступать так, как вам заблагорассудится.
Итого, у нас получилось 15 типов значимых параметров и полей для внесения в дневник. На самом деле, их может быть больше. Если вы внимательно еще раз прочтете список, который я составил, то обнаружите, что в нем отсутствуют, как минимум, три важных параметра, а именно:
Фактор чувствительности к инсулину (ФЧИ) — а ведь он может изменяться на протяжении суточного цикла;
Углеводный коэффициент (УК) — он тоже может меняться в суточном цикле;
«Целевой» сахар крови.
Я про них не забыл, просто я отмечаю их в дневнике в определенном месте, вне основного листинга.
Чтобы вы не пугались и не думали, что вести дневник сложно, приведу вам в качестве примера фрагмент своего собственного дневника, допустим, за пять дней. Реальный, без прикрас и шлифовки. И вы сразу поймете, как и куда удобно записывать те или иные параметры.
***
Апрель 2016
|
ФЧИ: 00:00 — 24:00 = 1,0
УК: 00:00 — 24:00 = 2,0
Целевой сахар: 00:00 — 24:00 = 5,0
|
База
1. 00:00 — 1,95 2. 01:00 — 2,00 3. 03:00 — 2,10 4. 04:00 — 2,40 5. 07:00 — 2,55 6. 08:00 — 2,50 7. 10:00 — 2,40 8. 12.00 — 2,10 9. 14:00 — 0,15 10. 15:00 — 0,05 11. 19:00 — 0,15 12. 20:00 — 0,20 13. 22.00 — 0,45 14. 23.00 — 1,20 Всего: 34.25
|
|
Дата и время |
Сахар |
Болюсы |
Пища и смена настроек |
|
Пт.,
|
|
Перелет
[…] — […], |
|
|
05:15 |
5,4 |
Инф. стоп |
Душ |
|
05:55 |
— |
Инф. старт (—4,0) 8,0 ДВ (2,0 + 6,0) 60 мин |
Отрицательная коррекция (—4,0) на раннее вставание Яблоко, сыр, колбаса — 6,0 |
|
08:33 |
5,7 |
4,0 |
Хлеб, сыр, колбаса — 2,0 (зал ожидания) |
|
09:27 |
— |
6,0 |
Пирожное — 3,0 (зал ожидания) |
|
10:49 |
7,5 |
2,5 |
|
|
11:33 |
— |
4,0 |
Хлеб и масло — 2,0 (самолет) |
|
11:46 |
— |
14,0 ДВ (7,0 + 7,0) 30 мин |
Мясо и рис — 7,0 (самолет) |
|
12:00 |
— |
10,0 |
Мороженое и шоколад — 9,0 (самолет)
|
|
12:20 |
— |
8,0 |
|
|
13:25 |
6,0 |
|
|
|
16:40 |
6,2 |
|
|
|
18:14 |
7,3 |
2,5 * 6,0 КВ 120 мин |
|
|
19:36 |
6,3 |
4,0 |
Хлеб и масло — 2,0 |
|
19:43 |
— |
Болюс стоп, введ. 4,3 20,0 ДВ (10,0 + 10,0) 30 мин |
Мясо и картошка — 10,0 |
|
20:38 |
— |
* 9,0 КВ 180 мин |
|
|
20:39 |
— |
2,0 4,0 |
Кит—кат — 2,0 |
|
21:44 |
6,9 |
3,0 |
|
|
23:32 |
6,0 |
|
Сыр 150 г, ветчина 100 г |
|
23:45 |
— |
8,0 |
Печенье — 4,0 |
|
23:52 |
— |
* 12,0 КВ 240 мин |
|
|
|
|
Всего 148 ЕД |
|
|
|
|
|
|
|
Сб.,
|
|
Замена линии — 11:06 |
|
|
00:46 |
3,9 |
Болюс стоп, введ. 2,8 |
|
|
07:17 |
6,8 |
1,5 * 3,0 КВ 120 мин |
|
|
09:31 |
6,9 |
2,0 |
|
|
10:12 |
— |
0,5 Инф. стоп |
Душ |
|
11:17 |
— |
Инф. старт 2,0 12,0 ДВ (4,0 + 8,0) 60 мин |
Коррекция 2,0 на замену линии Яблоко, сыр, колбаса — 6,0 |
|
11:32 |
— |
6,0 |
Кит—кат — 3,0 |
|
13:05 |
9,7 |
4,5 |
|
|
15:15 |
4,9 |
|
|
|
15:42 |
— |
2,0 |
Овощной салат и сыр — 1,0 |
|
15:54 |
— |
12,0 ДВ (6,0 + 6,0) 30 мин |
Мясо и картошка — 6,0 |
|
16:06 |
— |
8,0 |
Хлеб — 4,0 |
|
16:34 |
— |
* 15,0 КВ 300 мин |
|
|
18:06 |
6,4 |
1,0 |
|
|
19:59 |
7,4 |
2,5 |
|
|
23:32 |
5,3 |
|
|
|
|
|
Всего 107 ЕД |
|
|
Вс.,
|
|
|
|
|
01:20 |
6,0 |
1,0 |
|
|
06:35 |
5,6 |
0,5 |
|
|
10:30 |
5,9 |
2,0 Инф. стоп |
Душ |
|
11:12 |
— |
Инф. старт 12,0 ДВ (4,0 + 8,0) 60 мин |
Яблоко, сыр, колбаса — 6,0 |
|
11:27 |
— |
6,0 |
Кит—кат — 3,0 |
|
13:16 |
8,4 |
3,5 |
|
|
14:01 |
— |
2,0 |
Тоник — 1,0 |
|
15:45 |
5,9 |
2,0 |
|
|
16:00 |
— |
4,0 |
Овощной салат и лосось — 2,0 |
|
16:16 |
— |
20,0 ДВ (10,0 + 10,0) 30 мин |
Курица и картошка — 10,0 |
|
16:34 |
— |
6,0 |
Кит—кат — 3,0 |
|
16:57 |
— |
* 15,0 КВ 300 мин |
|
|
18:36 |
— |
4,0 |
Клубника — 2,0 |
|
19:50 |
7,4 |
3,0 |
|
|
21:48 |
6,0 |
1,0 |
|
|
23:49 |
4,9 |
|
|
|
|
|
Всего 113 ЕД |
|
|
|
|
|
|
|
|
|
|
|
|
Пн.,
|
|
|
|
|
00:06 |
— |
4,0 |
Морковь — 2,0 |
|
00:21 |
— |
* 12,0 КВ 240 мин |
Сыр 200 г |
|
00:22 |
— |
6,0 |
Кит—кат — 3,0 |
|
01:20 |
8,1 |
4,0 |
|
|
07:17 |
5,5 |
0,5 * 1,0 КВ 120 мин |
|
|
09:00 |
6,3 |
Болюс стоп, введ. 0,9 1,5 Инф. стоп |
Душ |
|
09:49 |
— |
Инф. старт 12,0 ДВ (4,0 + 8,0) 60 мин |
Яблоко, сыр, колбаса — 6,0 |
|
10:00 |
— |
6,0 |
Кит—кат — 3,0 |
|
11:44 |
9,2 |
4,0 |
|
|
13:47 |
5,3 |
0,5 |
|
|
15:39 |
— |
4,0 |
Овощной салат и лосось — 2,0 |
|
15:49 |
— |
18,0 ДВ (9,0 + 9,0) 30 мин |
Котлеты из говядины без гарнира |
|
16:26 |
— |
* 15,0 КВ 300 мин |
|
|
16:31 |
— |
6,0 |
Кит—кат — 3,0 |
|
18:26 |
8,5 |
5,0 |
|
|
20:13 |
— |
2,0 |
Клубника — 1,0 |
|
22:42 |
7,0 |
3,0 |
|
|
|
|
Всего 137 ЕД |
|
|
Вт.,
|
|
Замена линии — 16:49 |
|
|
00:58 |
6,5 |
1,5 |
|
|
02:48 |
6,0 |
0,5 * 2,0 КВ 240 мин |
|
|
04:44 |
6,0 |
1,0 |
|
|
08:48 |
5,9 |
1,0 * 1,0 КВ 30 мин |
|
|
10:03 |
— |
0,5 Инф. стоп |
Душ |
|
10:45 |
— |
Инф. старт 12,0 ДВ (4,0 + 8,0) 60 мин |
Яблоко, сыр, колбаса — 6,0 |
|
12:46 |
7,5 |
3,0 Инф. стоп |
Купание в море |
|
13:55 |
6,1 |
Инф.старт 1,0 |
|
|
14:53 |
— |
* 3,0 КВ 60 мин |
|
|
15:47 |
— |
4,0 |
Овощной салат, лосось, сыр и ветчина — 2,0 |
|
16:02 |
— |
18,0 ДВ (9,0 + 9,0) 30 мин |
Котлеты из говядины без гарнира |
|
16:23 |
— |
2,0 4,0 |
Кит—кат — 2,0 |
|
16:51 |
— |
* 15,0 КВ 300 мин |
|
|
16:52 |
— |
4,0 |
|
|
18:20 |
7,5 |
3,5 |
|
|
19:06 |
— |
2,0 |
Клубника — 1,0 |
|
20:36 |
7,5 |
3,0 |
|
|
22:42 |
6,3 |
1,0 |
|
|
23:30 |
— |
3,0 |
Морковь — 1,5 |
|
23:38 |
— |
|
Сыр 100 г, колбаса 100 г |
|
23:47 |
— |
6,0 |
Кит—кат — 3,0 |
|
23:52 |
— |
* 12,0 КВ 240 мин |
Сыр 200 г |
|
|
|
Всего 129 ЕД |
|
***
Кое у кого из вас после прочтения фрагмента дневника (а он реальный на самом деле!) может появиться ощущение, что я параноик72 — потому что если человек будет «так» вести свой дневник, то ни на что другое у него не хватит времени. Так вот, вы ошибаетесь. Я трачу на него в сутки не более 10–12 минут. И прямо сейчас объясню вам, как я это делаю.
Как я уже писал ранее, нигде на просторах интернета вы не найдете ни программ, ни мобильных приложений, которые позволят вам вести дневник с такой скрупулезностью. Но это не беда, вполне можно обойтись подручными средствами. В моем распоряжении их всего три — инсулиновая помпа, глюкометр и ноутбук с Microsoft Windows™. Начну с ноутбука.
Я веду дневник в Microsoft Word. Сразу может возникнуть вопрос — почему не в Excel? Да потому что в электронных таблицах Excel очень неоптимально сделан ввод больших текстовых полей. Word в этом отношении гораздо удобней. Если же я хочу ретроспективно проводить анализ своих данных, то я запускаю макросы73 собственного изготовления, позволяющие без моего участия импортировать данные из дневника в Excel, а затем, пользуясь возможностями электронных таблиц, делать с данными все, что мне нужно.
Заполняя дневник, мне совсем ни к чему каждый раз набивать новую строку текста заново. Я просто беру уже готовые строки, и с помощью последовательности Ctrl–C — Ctrl–V (Copy & Paste) вставляю их в новые свободные позиции, одновременно корректируя отличающиеся актуальные значения.
В памяти моей инсулиновой помпы содержится несколько десятков позиций данных о последних болюсах, а также информация об их отмене, если таковая производилась, и всех ситуациях тревоги. В памяти глюкометра вообще хранится информация о пятистах результатах измерений.
А дальше, я пользуюсь несколькими прикладными хитростями (или, как их теперь называют, «лайфхаками») собственного изобретения.
Если мне нужно пометить в памяти помпы некоторые специфические события, например, отсоединение инфузионной магистрали, то я сначала отсоединяю магистраль от головки, а затем ввожу болюс размером 0,1 ЕД. Событие записывается в памяти помпы. Хитрость заключается в том, что в реальной жизни я никогда не делаю болюсов объемом 0,1 ЕД — все реальные болюсные величины у меня гораздо более значимы. Аналогично, при подсоединении магистрали я сначала ввожу «в воздух» эти 0,1 ЕД, а затем присоединяю магистраль к телу. Таким образом, нужная мне информация о времени события сохраняется в стековой памяти инсулиновой помпы. Строго говоря, я могу вводить эти 0,1 ЕД и без отсоединения магистрали — при моем возрасте, массе тела и дозах инсулина они вообще не сделают никакой погоды для моей гликемии.
По очень похожему алгоритму я поступаю и со своим глюкометром. Помните, когда мы впервые говорили о том, что такое хороший глюкометр, в одном из пунктов я сказал вам буквально следующее:
«У него есть возможность ставить поясняющие отметки, связанные с измерениями — например, включать возле них определенные пиктограммы. Смысл этих пиктограмм, закладываемый изготовителем, нас мало волнует — мы просто договоримся сами с собой, что назначаемая нами «вишенка» рядом с полученной цифрой означает одно, а, например, «яблочко» — нечто другое. И каждая из этих веселых картинок несет для каждого из нас свой определенный смысл — в каких условиях было произведено измерение».
-
Рис. 22.
Служебные отметки глюкометра, которые помогут вам в ведении дневника самонаблюдения.
Используя эти, бесполезные на самом деле, возможности, заложенные в глюкометр компанией—производителем, я отмечаю, к чему относится та или иная цифра.
Таким образом, у меня есть собственная система кодирования ситуаций с помощью глюкометра и помпы. Я не буду ее здесь приводить — это будет слишком длинно. Скажу только, что, немного подумав, вы сможете создать аналогичную систему кодирования для себя и с успехом ей пользоваться.
Наконец, я раз в неделю подвожу часы на помпе и глюкометре — чтобы они показывали одинаковое время и не сильно «разбегались» друг от друга. Эталон времени мне поставляют часы ноутбука, автоматически корректируемые через интернет.
Остается последний вопрос — а как упомнить все, что ешь, и все ситуации, которые следует вносить в дневник? У меня хорошая память, поэтому я не пользуюсь промежуточными записями. Мне вполне хватает описанной выше оригинальной системы моего личного кодирования. Вы же, если боитесь что—либо упустить, вполне можете использовать для сохранения отметок и пояснений стандартный блокнот (или какое—то другое приложение) в вашем смартфоне — это, как вы понимаете, проще простого.
Данные в дневник я переношу не реже двух и не чаще трех раз в сутки. После того, как данные перенесены, я тут же благополучно забываю всю служебную информацию, которую помнил полдня — теперь за меня это помнит ноутбук.
Важный вопрос: как хранить свои дневники? Он совсем не праздный, потому что потеря таких данных невосполнима. У меня периодически возникает необходимость понять — а что было со мной в похожей ситуации, например, неделю или год назад? И потеря данных не станет для меня приятным сюрпризом.
Прежде всего, данные нужно правильно организовывать. Мои дневники хранятся в отдельной директории. В директории находятся папки, имя каждой из которых — это год (например, 2015). Внутри каждой из папок файлы организованы одинаковым образом. Посмотрим, что лежит в папке «2015». Там шесть файлов.
01_02_2015.doc
03_04_2015.doc
05_06_2015.doc
07_08_2015.doc
09_10_2015.doc
11_12_2015.doc
Такой формат имени файлов я избрал потому, что тогда они автоматически сортируются от первого месяца до последнего, и найти любой период времени в своей «гликемической новейшей истории» можно буквально с полувзгляда. Опытным путем я нашел, что длина файла данных в два месяца — оптимальна, по крайней мере, для меня. Директория подключена к облачному хранилищу, которое создает резервную копию один раз в 12 часов. Таким образом, если мой ноутбук сломается или будет утрачен, я потеряю данные максимум за половину суток. Причем, скорее всего, я не потеряю даже их, поскольку служебные отметки к этому времени еще не покинут стековую память помпы и глюкометра. Ну и, понятно, раз в неделю я делаю локальное резервное копирование на внешний жесткий диск.
Теперь все стало гораздо «более лучше» паранояльно: я обзавелся домашним NAS74 с RAID75–массивом (можно поставить смайлик), и сохранение данных идет в режиме реального времени.
Заканчивая главу, скажу так. «Даже путь в тысячу ли начинается с первого шага»76 — не я это придумал. Перефразируя другого классика, и вести свой дневник надо так, «чтобы не было мучительно больно за бесцельно прожитые годы77». Для тех, кто живет на помповой инсулинотерапии, дневник самонаблюдения более чем важен. Он позволяет анализировать ситуацию глубоко и точно, и немедленно подстраивать лечение под изменяющиеся привходящие условия с тем, чтобы достичь реальной, а не декларативной, компенсации сахарного диабета.
Если же вести дневник
спустя рукава — тогда зачем вам
вообще нужна инсулиновая помпа?!
![]()
|
|
[15] Базальный инсулин — что скрывается за ширмой
Продолжу тему о базальном инсулине. В предыдущей главе, посвященной ему, мы подробно обсудили алгоритм точной подстройки паттерна базальной инфузии — по амплитуде и временны́м промежуткам в 24–часовом цикле. Казалось бы — что здесь сложного? Настрой «базу» и живи себе спокойно. Но не тут—то было.
Почти все, кто находятся на помповой инсулинотерапии, знают: базальные паттерны — вещь капризная. Почему? Да потому что они «плывут», то есть дрейфуют. Только поставишь как надо, только разберешься — а он изменился, «уплыл». Значит — начинай все сначала. Многие на этом разбираться с «базой» заканчивают — оставляют какие—то более—менее приемлемые значения. Где гликемия повышается без видимых и понимаемых причин — делают болюсы на снижение. Где снижается — принимают умеренные количества быстрых углеводов. Мол, с природой не поспоришь, и «пользуйся тем, что имеешь78».
Ситуация осложняется еще и тем, что системный «дрейф» базы начинается далеко не сразу, а где—то через 3–6 месяцев. В первые 1,5–2 месяца ее просто «болтает» из стороны в сторону, но это связано с тем, что она неточно настроена. А вот потом — потом приходит время дрейфа. К этому времени у подавляющего большинства пациентов частый контакт с переводившим его на помпу врачом уже утрачен (если он вообще был), и спросить «о природе вещей» некого.
Именно поэтому в программном обеспечении инсулиновых помп существуют два механизма задания базального уровня инфузии по специальным алгоритмам. Мы их уже обсуждали в деталях, здесь же только напомню. Речь идет (а) о режимах дополнительных паттернов и (б) о режимах вре́менных паттернов. Производители говорят — поплыла база, значит, сделайте себе дополнительный паттерн, или поставьте вре́менную скорость базальной инфузии. Мол, как—нибудь обойдется—рассосется.
Пациенты путаются во всех этих дополнительных и временных паттернах, и обходятся «подручными средствами». Многие через полгода вообще утрачивают первичные значения, потому что в свое время забыли их записать. И живут в таком состоянии «дрейфа» базы годами — если это вообще можно назвать жизнью, когда из огня да в полымя.
Посмотрите, как менялись мои собственные базальные паттерны с течением времени. Обращайте внимание не только на форму огибающей кривой, но и на абсолютные значения. Вот что было у меня через три месяца после перевода на помпу:
-
Рис. 23.
Форма моего базального паттерна инфузии через 3 месяца от начала помповой инсулинотерапии.
Вот что — через полгода:
-
Рис. 24.
Форма моего базального паттерна инфузии через 6 месяцев от начала помповой инсулинотерапии.
А так выглядел мой паттерн базальной инфузии через год после начала помповой инсулинотерапии:
-
Рис. 25.
Форма моего базального паттерна инфузии через 12 месяцев от начала помповой инсулинотерапии.
Чтобы вам было проще, наложу все три кривые друг на друга. Любуйтесь:
-
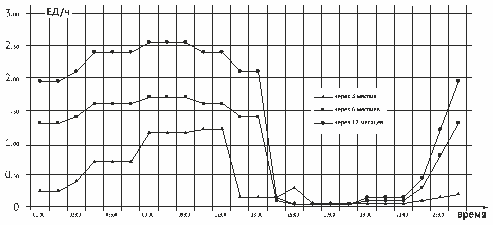
Рис. 26.
Все три базальных паттерна в одной координатной сетке.
Конечно же, мне захотелось объяснений. И я начал создавать рабочую гипотезу (как оказалось впоследствии, совершенно идиотскую). Я сказал — наверное, по мере привыкания моего организма к экзогенному инсулину, нормализации углеводного обмена, точной подстройки рецепторов к инсулину, которого теперь хватает «на всё», живое тело меняет качество и количество реакции на инсулин. Получилось красиво и мудро. Я успокоился.
Мое спокойствие было нарушено окончательно и бесповоротно, когда вскоре я заболел. Не было ничего серьезного, обыкновенная ОРВИ79, причем с достаточно слабой симптоматикой. За время, пока у меня развивались всем известные ее классические проявления (2–3 дня), у меня даже не выросла гликемия — все было в обычных пределах. А потом начался период выздоровления. И его первое утро, проснувшись, я встретил с достаточно выраженной гипогликемией. Разобравшись с ней с помощью глюкозных таблеток, я задал себе вопрос — откуда вдруг она взялась, если мой базальный паттерн отстроен очень хорошо? В тот момент самое легкое решение было бы списать все на болезнь как основную причину случившегося.
Но я поступил иначе. Отыскав в своем дневнике самонаблюдения, который уже тогда у меня был в обычном (то есть, идеальном) состоянии, базовый паттерн полугодовой давности, я ввел его в память помпы в качестве дополнительного, и сразу же переключился на него. Я явственно ощущал слабость. Есть не хотелось, спать тоже. Ехать в офис в таком состоянии было бы моветоном — я еще вполне мог быть контагиозен80, так зачем подвергать опасности окружающих? До вечера я ничего не ел, только мерил сахар крови. С утра и на протяжении полусуток, на «старом» паттерне у меня четко наблюдалась нормальная гликемия. Практически линейный график. И это меня поразило. В ночь я ушел на «старом» паттерне. Утром — нормогликемия.
На следующий день, слегка позавтракав, я оставался до вечера на том же «старом» паттерне. И опять — нормальная гликемия. То же самое было и на третий день. На четвертый, когда я уже поехал на работу, то с утра перевелся на «обычный» паттерн. Снова — нормогликемия весь день. То есть, мой организм вернулся в обычное стабильное состояние. Но, простите, предыдущее состояние в эти три дня ведь тоже было стабильным, если судить по полной нормогликемии? Значит, что—то здесь не то.
Важно отметить еще вот что. Мой «старый» базальный паттерн относился к тому периоду времени, когда я только—только начал выбираться из метаболической диабетической декомпенсации. Тогда я был ослаблен, похудел почти на 18 килограммов. Подкожного жирового слоя практически не было, кожа болталась на костях и мышечных фасциях. Теперь же, я прибавил в весе около 12 кг, то есть почти вышел на уровень массы тела, который я имел «до диагноза». И что же, получается, что на эти «плюс двенадцать» в состоянии покоя мне нужно столько же инсулина, сколько было нужно, когда их у меня не было?
Получается, что мой уровень основного энергообеспечения в покое не изменился, а на него просто что—то наслоилось сверху? Выходит, что так. И тут у меня возникла очень простая мысль — инсулиновая «база» не просто «дрейфует» количественно.
Инсулиновая «база» вовсе не монолитна, а многослойна, неоднородна по своей сути! Она состоит из нескольких «слоев», и каждый из них имеет свою природу. Просто на выходе мы видим один интегральный показатель.
На ум пришла аналогия. К моменту наблюдения у меня было тридцать лет водительского стажа. Я неплохо разбираюсь в устройстве автомобилей, потому что в 1978 году получил профессиональное водительское удостоверение с правом работы по найму (категории B и C), а готовили нас в ту пору серьезно. Так вот, давайте представим себе автомобиль с полностью заряженным аккумулятором. И представим, что он стоит передней частью напротив большой витрины — мы будем использовать ее в качестве зеркала для наблюдения.
Машина выключена. Открываем дверь, садимся за руль, вставляем ключ в замок зажигания. Включаем фары — они горят ровным светом. Поворачиваем ключ в замке — замыкается цепь питания стартера, и двигатель при этом быстро и без натуги заводится. Пока стартер крутит двигатель, смотрим на отражение машины — фары продолжают гореть, как ни в чем не бывало.
Теперь представим себе ту же ситуацию, но, на этот раз, установим на машину старый аккумулятор, который разряжен на две трети. Включаем фары — они прекрасно светят. Поворачиваем ключ в замке, пошел стартер. Но что это? Стартер проворачивает двигатель с трудом, что называется, со скрипом. Время от начала работы стартера до завода двигателя удлиняется. А теперь смотрим на фары — пока работает стартер, они натужно мигают в такт, то разгораясь, то почти полностью погасая. Но вот двигатель заведен, и фары ярко и ровно светятся — как будто и не было этого мигания.
Чем первая ситуация отличалась от второй? Да только одним — степенью заряда аккумулятора! В первом случае он был полон, во втором — что называется, находился на последнем издыхании. В обоих случаях его заряда хватило, чтобы выполнить основную функцию — завести двигатель автомобиля. Но вот на «излишества» в виде поддержания яркого немигающего света фар, пока двигатель заводят, и генератор постоянного тока не работает, во второй ситуации — в отличие от первой — его уже не хватало.
-
Рис. 27.
Графическое представление гипотезы о слоистой структуре базального паттерна.
Скорее всего, такая «батарейка» имеет место и в живом организме. И тоже может находиться в различных энергетических состояниях. Их—то мы и пытаемся косвенно оценить по характеристикам паттернов базальной инфузии инсулина. Такая оценка будет достаточно точной, если паттерн правильно подобран, то есть, без приемов пищи в этот период времени гликемия сохраняется постоянной и неизменной.
Если принять в качестве рабочей гипотезы положение о том, что «база» имеет слоистую структуру, то графически подобный случай можно отразить примерно так, как на рисунке выше.
Я изобразил «базу», состоящую из двух слоев. На самом деле, их вполне может быть больше. Обратите внимание — динамика верхнего слоя далеко не всегда повторяет «поведение» нижнего. Коль скоро так, тогда моя ситуация, описанная выше, обретает вполне логичное объяснение.
Когда я только получил свой диагноз, организм был истощен, а обменные процессы — декомпенсированы. Мощности моей внутренней «батарейки» едва хватало для того, чтобы обеспечивать основные энергетические потребности. Любая физическая нагрузка вызывала у меня приступ слабости и, в ряде случаев, гипогликемию. Инсулина на поддержание базального уровня требовалось немного. По мере того, как я двигался в направлении компенсации, амплитудные и временны́е характеристики итоговой «базы» изменялись за счет того, что в некоторые периоды времени на исходную «низкую базу» стали наслаиваться «высокие» фрагменты, связанные с постоянными умственными и физическими нагрузками. Мощность «батарейки» выросла и приблизилась к таковой у здорового человека.
Но, как только я заболел ОРВИ и немедленно поместил себя в состояние покоя, эти наслоения должны были исчезнуть. Они и исчезли, что было доказано устойчивой нормогликемией после принудительного переключения инсулиновой помпы в режим «старой» базальной инфузии. После выздоровления я немедленно восстановил новую итоговую «базу», чем сохранил нормальную гликемию. Если бы я этого не сделал и остался на «старой», итогом стала бы устойчивая гипергликемия. А, если бы я в состоянии покоя остался на «новой», то оказался бы в гипогликемии.
Я отдаю себе отчет в том, что изложенную выше рабочую гипотезу кто—то из вас может оценить как неудавшийся сюжет для десятилетиями выходившей на телевидении передачи «Очевидное — невероятное»81. Однако, охлажу пыл скептиков, и сделаю это не только с помощью крылатой фразы Антуана де Сент—Экзюпери82 — «в действительности все иначе, чем на самом деле».
Все мы закончили, как минимум, среднюю школу, и по завершении курса обучения сдавали выпускные экзамены. В числе предметов, по которым есть экзамены — физика. Один из экзаменационных вопросов школьного курса физики звучит так: «Дуальная природа света83». Излагая ответ на вопрос неформальным человеческим языком, экзаменуемый должен сказать примерно следующее: в зависимости от условий наблюдения, кванты света могут вести себя либо как частицы (корпускулы), либо как волны. Вас ничего не напрягает в таком положении дел? Я понимаю, что, живя в реальном мире, где вопрос цены на нефть превалирует над остальными научными, этическими и прочими проблемами, мало кто отдает себе отчет в том, что он говорит, отвечая на приведенный выше вопрос на экзамене. Так и сдают, фактически — не приходя в сознание.
На мой взгляд, если феномен однозначно регистрируется, повторяется в сходных условиях наблюдения, то он есть категория реальности, а не выдумка — что в полной мере относится к моей рабочей гипотезе «слоистости» природы базального инсулина. И, пока моя гипотеза не будет опровергнута достоверными наблюдениями и исследованиями, я не перестану считать ее справедливой. Тем более, что следование ей позволило мне решить важнейшую проблему — а именно, как избегать недо– и перерегуляции системы поддержания постоянства концентрации сахара крови на помповой инсулинотерапии.
Как вы уже знаете, разные модели инсулиновых помп по—разному решают вопрос сохранения в памяти устройств и применения нестандартных базальных паттернов. Да, я имею в виду режимы дополнительных паттернов и о режимах вре́менных паттернов. Главный недостаток и тех, и других, заключается в том, что в них очень легко запутаться. А путаница и шутки с «базой» плохи, поскольку слишком дорого обходятся.
Теперь коснусь проблемы задания временной базальной скорости. Этот вопрос я уже затрагивал раньше, но вскользь — поскольку тогда вы еще не располагали всеми фактами, нужными для его рассмотрения.
Итак, я писал:
Сколько моделей помп — столько особенностей управления. Существуют марки и модели, которые позволяют задавать временную базальную скорость как в абсолютных величинах (ЕД/ч), так и в относительных — когда помпа берет стандартную базальную скорость из основного базального паттерна для данного промежутка времени, и умножает ее на задаваемый вами коэффициент для временной базальной скорости. Но существуют модели, которые не позволяют задать временную базальную скорость в абсолютных единицах, а оперируют только «относительным» алгоритмом. Я отрицательно отношусь к заданию временной базальной скорости в относительных величинах. И, тем более, крайне отрицательно отношусь к тем моделям помп, которые позволяют задавать временную базальную скорость только в относительных величинах; и, при наличии выбора на рынке, не рекомендую пользоваться ими вообще.
Вре́менная базальная скорость — это паллиатив84. Как для любого паллиатива, спектр его применения ограничен. Я считаю, что им можно пользоваться в течение ограниченного времени, и лишь тогда, когда имеющийся базальный паттерн в текущий актуальный момент не соответствует потребностям организма пациента, а возможности для точной перенастройки у нас нет.
Допустим, текущая амплитуда базы слишком велика, и есть тенденция к нежелательному снижению гликемии. Тогда можно выставить относительную вре́менную базальную скорость с множителем, меньшим 100%. Можно пойти и более разумным путем, поставив на некоторый срок сниженную скорость базальной инфузии в абсолютной величине.
Будет ли такой прием работать? Безусловно, да. Но возникнет проблема, и немалая. Я не знаю ни одной модели помпы, которая бы записывала информацию о начале и окончании действия вре́менной базальной скорости в стековую память.
То, что «я не знаю», не означает, что их нет. Когда я писал первое издание, да, не было. Теперь, четыре года спустя, такие модели на рынке есть.
Что это значит для нас? Это значит, что нам придется в реальном времени фиксировать в дневнике самонаблюдения (или в наших текущих записях, куда мы заносим свои отметки до того, как их перенести в дневник) время начала применения временной базальной скорости и время окончания интервала ее применения. Я очень сомневаюсь, что пациенты станут это делать. Значит, когда мы захотим провести анализ истинных значений базальной скорости, сделать этого мы попросту не сможем. Важный пласт информации будет утрачен.
А что, если текущая амплитуда базы слишком мала, и есть тенденция к нежелательному подъему гликемии, не связанному с приемом пищи? Здесь ситуация противоположна предыдущей. Придется либо выставить бо́льшую скорость базальной инфузии в абсолютной величине, либо — относительную временную базальную скорость с множителем, большим 100%. Конечно же, проблему с отсутствием записи о таких наших манипуляциях в стековой памяти помпы тоже никто не отменял. Но это лишь полбеды. А сама беда — она вот в чем.
И относится она только к выставлению вре́менной скорости с относительным множителем. Представим себе вот такой основной базальный паттерн. Его отличительная особенность в том, что соседние интервалы незначительно отличаются друг от друга по амплитуде. Ну, например, вот так.
-
Рис. 28.
Гипотетический «плоский» базальный паттерн.
Теперь выставим множитель — допустим, 150%. Что получится? Чтобы это было наглядно, я повторил предыдущий рисунок с основным паттерном, но наложил на него еще и временный. Смотрите.
-
Рис. 29.
Гипотетический «плоский» базальный паттерн с выставленной скоростью временной базальной инфузии 150%.
Да, действительно, ничего особенного не произошло.
А теперь изменим условия. Возьмем другой основной паттерн — вот такой.
-
Рис. 30.
Гипотетический «горбатый» базальный паттерн.
Выставим множителем те же самые 150%. И — вот вам, во всей красе.
-
Рис. 31.
Гипотетический «горбатый» базальный паттерн с выставленной скоростью временной базальной инфузии 150%.
Пациент c такой формой базового паттерна своим действием создал ситуацию, угрожающую развитием гипогликемии. А если он поставил множитель и сел за руль? А если лег спать? Может быть еще множество ситуаций, когда человек не обратил внимания на то, что весьма скоро его базовый паттерн делает значительный подъем — и это реально опасно!
Да, я в курсе, что алгоритмы помпы позволяют настроить ограничение верхнего предела скорости базальной инфузии. Но подавляющее большинство пациентов (да и многие врачи) об этом просто не знают. Даже я, помнящий все меню своей помпы практически наизусть, был сильно удивлен тем, что максимальное значение «коридора» базального паттерна в ней составляет 35,0 ЕД/ч! И, каюсь, оно у меня там так и было зафиксировано. Очевидно, я когда—то давно разбирался с меню, поставил максимальное значение, отвлекся, и забыл заменить его на реально приемлемое. Что же тогда говорить о людях, чья осмысленность действий со своей помпой может отличаться от моей, причем, увы, в меньшую сторону?
Вот чем реально опасно выставление временной базальной скорости инфузии в относительных единицах с множителем, превышающим 100%, и вот почему я категорически против того, чтобы им вообще пользоваться.
Какой выход я предлагаю? Простой, но при этом — логичный и непротиворечивый.
Прежде всего, найдите в своих записях — а я очень надеюсь, что вы их вели с самого начала помповой терапии — тот самый первый, но адекватный, базальный паттерн, который был у вас через некоторое время после перевода на инсулиновую помпу. Запишите его в память устройства как первый дополнительный паттерн. На него вы будете переходить тогда, когда ваш организм по каким—то причинам ослаблен. Я называю такой паттерн «паттерном севшей батарейки».
Следующий шаг имеет отношение только к прекрасному полу. Зафиксируйте базальный паттерн, который адекватно поддерживает у вас нормогликемию при менструации. Скорее всего, по абсолютным значениям он будет более высоким, нежели обычный. Запишите его в память помпы как второй дополнительный паттерн.
Возьмите ваш текущий базальный паттерн, которым вы пользуетесь бо́льшую часть времени, и зафиксируйте в памяти помпы в качестве основного. Я называю этот паттерн «паттерном заряженной батарейки».
Проделав три несложных шага, вы уже во многом отстроитесь от того, чтобы бесконтрольно изменять базальную скорость инфузии, не имея при этом точки отсчета. Теперь точка отсчета у вас есть, и не одна, а две — для мужчин, и даже три — для женщин.
Конечно же, у вас возникнет вопрос: а что делать дальше, если база продолжает «дрейфовать»? Естественно, только одно — настраивать ее. Как это правильно делать? Прежде всего, для настройки вы берете только тот базальный паттерн, который вы зафиксировали в качестве основного. Первый дополнительный (мужчины) или первый и второй дополнительные (женщины) вы не трогаете.
Внимательно анализируя тенденции гликемии между приемами пищи, вы начинаете прикладывать ваше регулирующее воздействие. Если гликемия имеет тенденцию к нарастанию, то вы подаете инсулин в инфузионную магистраль с большей скоростью, если наблюдается тенденция к снижению гликемии — вы уменьшаете скорость подачи инсулина. Следует знать, что начало управляющего воздействия должно отстоять от момента, когда вы наблюдаете его результат, на срок, приблизительно равный 2 часам.
Почему? Потому что введенная вами доза обеспечивает максимальный сахароснижающий эффект именно через эти два часа. Да, есть исключения — люди с ускоренным метаболизмом (например, с дефицитом массы тела, или с симптоматикой гипертиреоза) демонстрируют более короткое время отклика на введенный инсулин. Но, в любом случае, оценивать этот срок меньше чем 1 час 15 минут – 1 час 30 минут я не рекомендую.
Иными словами, сначала управляющее воздействие — затем пауза — затем оценка того, что у вас получилось. Что конкретно менять и какими возможностями помпы при этом пользоваться? Если вы видите тенденцию к снижению гликемии, вам следует уменьшить скорость введения базального инсулина, допустим, на три часа. Делать это следует так. Посмотрите, какую базальную скорость выдает помпа в эти три часа. К примеру, в эти три часа у вас стоят следующие значения базального паттерна:
с 1 до 60 мин: 2,05 ЕД/ч
с 61 до 120 мин: 2,15 ЕД/ч
с 121 до 180 мин: 2,30 ЕД/ч
Допустим, мы принимаем решение равномерно уменьшить скорость базальной инфузии в эти 3 часа на 0,20 ЕД/ч. Я привожу эту цифру в качестве примера. В каждом конкретном случае выставляемое значение зависит от фактора чувствительности к инсулину (ФЧИ), который может изменяться в суточном цикле. Перепрограммируем помпу следующим образом:
с 1 до 60 мин: 2,05 – 0,20 = 1,85 ЕД/ч
с 61 до 120 мин: 2,15 – 0,20 = 1,95 ЕД/ч
с 121 до 180 мин: 2,30 – 0,20 = 2,10 ЕД/ч
Внимание! Это был просто пример. Мы ведь можем изменять скорость базальной инфузии с большей дискретизацией — вы помните, что любая помпа позволяет это делать, пользуясь 30–минутными промежутками (имеет 48 интервалов дискретизации в суточном цикле). И нам вовсе необязательно брать именно трехчасовой интервал — можно брать и часовой, и шести–, и восьмичасовой. Главное — понять принцип.
Далее наблюдаем за гликемией. Если она к концу периода наблюдения (3 часа) вернулась к целевому значению, которое нас устраивает, то фиксируем ваши новые значения базальной скорости в дневнике и на сутки считаем себя свободными.
Но — ровно через сутки, в то же самое время, снова наблюдаем за результатом. Если он опять воспроизводится (то есть повторяется), мы вновь свободны на сутки. Если гипергликемия в этом периоде все равно сохраняется, вновь «усиливаем давление», еще немного увеличивая скорость базальной инфузии инсулина.
И, наконец, на третьи сутки вновь тестируем гликемию внутри периода, в котором мы поменяли скорость базальной инфузии. Если результат нас устраивает, то мы считаем, что для этого периода мы выставили новое значение базальной инфузии. «Старые» значения измененных амплитуд внутри паттерна сохраняем в дневнике, новые — в дневнике помечаем, что на них перешли, и они у нас уже два дня находятся в памяти помпы. То есть, измененный период паттерна нужно тестировать как минимум трое суток подряд. А все значения при перепрограммировании вносить только в абсолютных величинах, и никак иначе (впрочем, активный рабочий паттерн и не позволяет делать внесение изменений с использованием относительного множителя–коэффициента, к которому я отношусь негативно).
Совершенно аналогично мы поступаем, если внутри периода видим тенденцию к гипергликемии. Но в этом случае мы не уменьшаем базальную скорость инфузии, а увеличиваем.
Строго говоря, я рекомендую вам иметь в дневнике отдельные страницы, куда вы будете заносить все изменения в паттерне базальной скорости инфузии. Это очень удобно, потому что для последующего анализа вам не придется лазить по всему дневнику и искать там, где же вы меняли «базу» и зачем вы это делали.
И, пожалуйста, повторю еще раз — никогда не используйте для перенастройки базы режим временной базальной скорости! Прежде всего, потому что он не оставляет следов в стековой памяти помпы, то есть не документируется в автоматическом режиме. Вы можете потерять данные, и потом не сможете их восстановить, а данные при перенастройке «базы» более чем важны.
Методический момент — как «шлифовать» базальную скорость на протяжении всего суточного цикла? Под «шлифовкой» я понимаю процесс тестирования с приходом к таким настройкам, которые дают вам неизменную гликемию на целевом уровне, если абстрагироваться от приемов пищи.
Следует разбить суточный цикл на более—менее короткие отрезки, например, по 3 часа. Получаем 8 отрезков. И начинаем «шлифовать» уровни базальной скорости инфузии для каждого из отрезков. Процесс, как вы понимаете, небыстрый. На какие—то из отрезков попадают приемы пищи. Значит, если прием пищи попадает на конкретный отрезок, то еду нужно пропустить. Я говорил вам, что верификация правильности выставления «базы» занимает минимум трое суток. Но, трое суток подряд пропускать еду некомфортно и попросту неразумно. Значит, делать это нужно через день:
1 сутки: пропуск еды;
2 сутки: нормальная еда без пропуска;
3 сутки: пропуск еды;
4 сутки: нормальная еда без пропуска;
5 сутки: пропуск еды;
6 сутки: нормальная еда без пропуска.
И это — идеальный вариант. Вполне возможно, что несколько дней подряд вы не сможете пропускать еду. Значит, период «обработки» такого интервала в паттерне сообразно увеличивается с 6 суток до гораздо более длительного; это уже как у вас получится.
Начинать «шлифовку» можно никак не раньше, чем через 3 месяца после перехода на помпу. И все это время до начала процесса «шлифовки» придется жить на тех приблизительных значениях, которые подобрал для вас врач в первый месяц после начала помповой инсулинотерапии. Да и сам процесс — дело небыстрое. У меня он занял около 2 месяцев, от начала и до конца. Зато в конце я получил идеальную нормогликемию в любое время суток.
Я был действительно
счастлив. Ведь мне удалось довести до
конца то, что подавляющее большинство
людей с инсулиновыми помпами даже не
начинает. И, грешным делом, даже подумалось,
что с «базой» я во всем разобрался. Как
жестоко я заблуждался! Продолжение
читайте через главу.
![]()
|
|
[16] Болюс «под микроскопом»
Если с «базой» на помпе сложностей, как вы убедились, предостаточно, то с болюсами так быть не должно. Вроде бы не должно, потому что все, кто получает инсулин, знают, что такое болюс и даже умеют его более—менее адекватно использовать еще до перевода на помпу.
Болюс — это быстрое или сравнительно быстрое введение определенной разовой дозы инсулина (или его аналога) в организм пациента, предназначенное для утилизации съеденной пищи и/или снижения уровня сахара крови.
Болюсы можно классифицировать по их форме и функции. Если по форме, то есть стандартные болюсы (СБ), болюсы квадратной волны (БКВ) и болюсы двойной волны (БДВ). Если же по функции — то смотрим вторую часть определения выше. С их особенностями я познакомлю вас чуть позже в этой главе.
Существует огромное количество справочного материала касательно того, как рассчитывать болюс, и что при этом учитывать. Запрос «расчет болюса инсулина» в любой поисковой системе интернета снабдит вас множеством ссылок на тысячи и тысячи документов по теме. Кроме этого, вы обнаружите, что существуют сотни различных «помощников» и калькуляторов болюса, выполненных в форме мобильных приложений. Наконец, и ваша собственная инсулиновая помпа, скорее всего, тоже обладает встроенным калькулятором.
Я уже говорил вам о своем отношении к калькуляторам болюса в предыдущей посвященной болюсу главе. Чтобы не повторяться, но освежить в памяти: калькулятор болюса — это совсем не так хорошо, как может показаться. Основная проблема всех калькуляторов в том, что они неточны. И неточны они не потому, что плохо считают. Неточны они потому, что «на входе» они не обладают всей совокупностью данных, нужных для правильных расчетов.
А кто же обладает? Усугублю ситуацию, но вот вам правда: никто.
Пока вы лишь в самом начале пути, пока вы в статусе «больного», едите по 5–6 раз в сутки, не смешиваете разные компоненты пищи между собой, не подвергаете себя нормальным (или ненормальным) рабочим нагрузкам — к калькулятору болюса особых претензий нет. Однако постепенно, шаг за шагом, вы превращаетесь из больного в обычного человека. И тут у калькулятора начинаются сюрпризы.
Он перестает считать с нужной вам точностью. Если следовать всем его указаниям, вы постепенно оказываетесь в состоянии легкой (а иногда не такой уж легкой) гипергликемии. Если же вы пытаетесь с помощью «подкрутки» коэффициентов все же добиться целевых значений, то эпизоды гипогликемии на нагрузке (физической, психической, эмоциональной) становятся вашими частыми гостями.
Разобраться в проблеме помог, как обычно и бывает, случай.
На третьем или четвертом месяце на помпе я как—то раз вечером, около 21 часа, в хорошей компании употребил триста граммов чудесного бараньего шашлыка, без какого—либо гарнира. Понятно, что болюса на еду я не делал — откуда в баранине возьмутся углеводы? Через два часа после еды я получил стойкую гипергликемию, продолжавшуюся до 3 утра и потребовавшую нескольких болюсов на снижение.
Я сравнительно быстро понял, в чем тут дело — проведя ретроспективный анализ своей жизни до диабета. С самого детства и до получения диагноза я практически никогда не употреблял углеводов в явной форме. Конфеты в школе раздавал одноклассникам, мой чай всегда был без сахара, к сладким напиткам относился с отвращением, хлеб — не чаще раза в неделю, и то по маленькому кусочку. Тем не менее, у меня никогда не было гипогликемий, хотя нагрузки, сначала по учебе, а потом по работе были весьма значительные — с частыми суточными дежурствами, а позже, с перелетами по стране и за ее пределами по несколько десятков раз в год.
Значит, мой организм получал бо́льшую долю нужных ему углеводов не с пищей, а с помощью процесса их синтеза, который называется глюконеогенез85. Когда я заболел диабетом, то звено моего метаболизма углеводов, которое отвечало за их синтез, вряд ли сильно изменило свою настройку. А вот эндогенный инсулин практически исчез. Отсюда и гипергликемический синдром на баранину, что я наблюдал. Но этим дело не ограничивалось. Например, употребление сыра (я его люблю с раннего детства) сопровождалось аналогичной реакцией, причем ее выраженность зависела от сорта сыра (больше на мягких, меньше на твердых; совсем мало на очень твердых). А уж приемы нормальной человеческой «недиетической» еды сопровождались такими гипергликемическими реакциями и такой вариабельностью гликемии, что мне стало ясно — либо я прекращаю есть как нормальный здоровый человек; либо мне нужно найти путь, на котором инсулин станет эффективно работать не только на углеводах, а при еде вообще.
Не лишним будет упомянуть, что тогда я пользовался только техникой стандартного болюса (СБ). Прочитав много разной литературы на двух доступных мне языках, я составил себе следующее впечатление: однозначного понимания, как и почему происходит то, что я наблюдал на себе, не существует; равно как нет и разумных аргументов — когда, почему и каким типом болюса пользоваться. Производители инсулиновых помп комплектуют программное обеспечение режимами БКВ и БДВ в связи с тем, что эти режимы вроде как работают и полезны в некоторых ситуациях. В каких? Объяснения были разными, но везде крайне расплывчатыми, как будто авторы стремились поскорее отделаться от малопонятной для них темы.
В одной из работ, которая была в статусе рукописи, и имела подзаголовок «Размышления дилетанта86» (а зря — всем бы профессионалам быть такими дилетантами, как ее автор!), я нашел описание точно такой же ситуации с шашлыком, в которую попал я сам. Кстати, я очень рекомендую вам эту книгу, поскольку в ней патогенез сахарного диабета изложен языком не медика, а инженера–системотехника, что несравнимо точнее и понятнее. Но в моих поисках автор книги не мог мне помочь, поскольку он сам пользовался шприцевой инсулинотерапией.
Тогда я продолжил мысленный эксперимент. Я решил разобраться в том, как происходит переваривание пищи и усвоение ее компонентов в пищеварительном тракте человека. Эта группа вопросов очень хорошо изучена на протяжении последних 30 лет. Чтобы не превращать главу в перепев чужих многочисленных исследований, возьму только несколько основных моментов, задействовав их как отправные точки для дальнейших рассуждений.
Пища состоит из белков, жиров, углеводов, минералов и воды. Ее компоненты «упакованы» в пищевом материале по—разному. Организму, чтобы «достать» из пищи все то, что ему нужно, приходится потрудиться, занимаясь перевариванием, то есть декомпозицией и всасыванием компонентов пищевого материала. Кстати, именно поэтому в человеческой культуре питания так распространена термическая обработка пищи — она берет на себя часть работы по декомпозиции и облегчает организму усваивание питательных веществ.
Пищеварительный тракт человека устроен очень сложно. Обработка пищевого комка начинается еще в ротовой полости при пережевывании и смачивании слюной, и заканчивается лишь в сигмовидной кишке, где из практически сформированных каловых масс удаляются (адсорбируются) излишки воды. То есть, ни один сантиметр из почти 4 метров общей длины кишечника (это длина живого кишечника, мертвый кишечник в атоническом состоянии может достигать 15 метров в длину) — не лишний.
Пищеварение — энергетически весьма затратный процесс. 2,5% поступающих жиров утилизируется при переваривании и используется только для поддержания пищеварения. С углеводами и белками дело обстоит еще более серьезно: 7% углеводов и 27% белков обеспечивают только пищеварительный процесс, и не используются ни для чего другого.
Пищеварение невозможно без участия сапрофитной микрофлоры, живущей в кишечнике. В пищеварительном тракте человека постоянно находится более килограмма (!) живых бактерий, которые постоянно обновляются. Они занимаются декомпозицией тех компонентов пищи, которые организм человека самостоятельно переварить не в состоянии. Бактерии сами по себе не могут удержаться в полости кишки, для этого служит гликокаликс87. Его разрушение приводит к тяжелейшим последствиям, вплоть до смерти.
Наконец, различные отделы пищеварительного тракта, если рассмотреть их по критерию, что и где всасывается, значительно отличаются друг от друга, хотя имеет место некоторое дублирование функций — очевидно, для повышения надежности функционирования системы в целом. Половина продуктов от декомпозиции белков всасывается в двенадцатиперстной кишке, треть — в тонком кишечнике и около одной десятой части — в толстом. Углеводы начинают всасываться еще в ротовой полости, затем практически не всасываются в желудке, и очень активно всасываются в верхних отделах тонкого кишечника. В толстом кишечнике всасывания углеводов почти не происходит. Что до жиров, то их всасывание происходит исключительно в тонком кишечнике, причем на всем его протяжении.
Теперь у нас достаточно фактов, чтобы начать рассуждать. Представим себе, что вы съели приличный кусок арбуза, или выпили стакан сладкого газированного напитка. Эти продукты почти полностью состоят из «быстрых» углеводов с гликемическим индексом88 100%. Они моментально проходят стадию желудочного переваривания, поскольку желудку там заниматься нечем, и немедленно всасываются в тонком кишечнике, тем самым формируя картину «гликемического удара». Когда мы делаем стандартный болюс, тем более за несколько минут до начала приема пищи, поступивший экзогенный инсулин с большим трудом (потому что вводится подкожно), но, все же, более—менее успевает «на утилизацию» быстрых углеводов.
Немного усложним задачу — съедим немного овсяного печенья. В нем тоже достаточно быстрых углеводов, но они «запакованы» в испеченном кондитерском тесте. Пищевой комок, в котором уже началось переваривание, из полости рта переходит в желудок, где сравнительно быстро декомпозируется. Получившаяся каши́ца попадает в тонкий кишечник, где углеводы начинают немедленно усваиваться. Поскольку жира и белка в овсяном печенье немного, то эти компоненты не мешают всасыванию углеводов. Ну, а наш стандартный болюс приходит к месту действия даже более вовремя, практически полностью нивелируя эффект гликемического удара.
А теперь представим себе тарелку, до краев наполненную пельменями ручного изготовления, содержащими в качестве начинки достаточно жирное мясо. Тесто, из которого сделаны пельмени, очень плотное. Пищевой комок поступает в желудок и остается там несколько следующих часов. Делаем стандартный болюс. Инсулин начинает работать, но для него нет субстрата — субстрат, то есть углеводы, начнут достигать двенадцатиперстной кишки (причем, небольшими порциями, потому, что переварить такую пищу в желудке трудно) очень нескоро. Что же дает наш болюс? Да почти ничего, за исключением возможности развития постпрандиальной гипогликемии89, если величина болюса будет значительной, а переваривание недостаточно активным (а оно таким и будет). Зато спустя пару–тройку часов, мы получим жесткий пик гипергликемии, потому что действие болюсного инсулина уже завершено, а субстрат в тонком кишечнике только появился.
Приведенные выше примеры были простыми по сути — я рассматривал блюда, имеющие понятную и достаточно гомогенную природу. Если же мы обратимся к нашей с вами реальной жизни, то поймем, что зачастую предугадать «гликемическое поведение» обеда из трех–четырех блюд, который мы только что съели, практически невозможно. Блюда сменяют друг друга. Между их поглощением есть промежутки времени (или нет промежутков, если мы сильно голодны и у нас мало времени). После обеда мы можем отдыхать (редко) или сломя голову бежать дальше по делам (что очень часто).
Для здоровых людей это не проблема. У них достаточно инсулина, он сразу доставляется туда куда надо (например, в печень, на которую замкнуто кровообращение кишечника) и в тех количествах, которые нужны. Человек поел, продолжил свои занятия, и даже не думает, что еще 4–6 часов после еды его инсулино–глюкагоновая балансировка медленно, но верно довершает процесс перевода глюкозы в гликоген печени, не допуская никаких аномальных пиков и спадов концентрации сахара крови. Когда я иду мимо песочницы во дворе, в которой группа молодых здоровых людей пьет пиво, закусывая чипсами или пирожками, я почему—то всегда думаю только об этом. Что называется, завидуйте молча.
У меня же, и у многих из вас, своего инсулина недостаточно или нет вообще. Поэтому нам приходится регулировать свой «черный ящик» не на рефлекторном уровне с помощью «зашитых» в него алгоритмов, работающих без нашего участия, а в меру нашего сознательного понимания ситуации, и задействуя куда более скромный инструментарий (например, инсулиновую помпу), а не здоровую совершенную поджелудочную железу.
Что мы должны делать, чтобы хоть как—то приблизить динамику концентрации и работоспособности нашего экзогенного инсулина к естественным условиям? Конечно же, продлять вводимый болюс. И это хорошая новость, потому что, как мы с вами знаем, в наших возможностях заставить работать свою помпу как в режиме БКВ, так и БДВ. Последний, как вы помните (я очень на это надеюсь) есть ни что иное как БДВ = СБ + БКВ.
Плохая же новость — действительно плохая, и безо всякой иронии: единого мнения и единых рекомендаций касательно того, как дозировать и как распределять БДВ в природе не существует. Причины этого мне понятны — вопросы о применении БДВ возникают лишь у пациентов, уже длительное время находящихся на помповой инсулинотерапии. Когда такие пациенты только начинают свой «великий помповый путь», когда рядом с ними есть врачи, то просто не до того — тут бы разобраться с основными вопросами метода. Когда же, наконец, приходит опыт и осознание, врача уже рядом нет. Да, если бы он и был, он вряд ли смог помочь, потому что у него тоже нет такого опыта — ибо он всегда работает с начинающими, а они таких вопросов не задают. Круг замкнулся.
Значит, каждый из нас решает эти вопросы самостоятельно. Их можно решать хорошо, и через 2–4 часа после приема любой еды иметь устойчивую нормогликемию, или решать плохо, а то и вообще не решать никак.
Прямо сейчас я познакомлю вас со своей методикой решения проблемы распределения дозировок и времени подачи БКВ внутри БДВ, которую я сделал для себя и которой я пользуюсь ежедневно. Особо отмечу — если она работает для меня, то далеко не факт, что в том же неизменном виде она станет работать для вас. Потому что каждый «черный ящик» имеет свои особенности, и для каждого из них есть свои тонкости. «Истина где—то рядом»90, и искать ее придется методом проб и ошибок.
Мы будем записывать наши действия в форме, которую мы раньше приняли для ведения дневника самонаблюдения. Как вы помните, БДВ можно, например, изобразить так:
10,0 ДВ (4,0 + 6,0) 30 мин,
где: 10,0 — суммарный объем болюса в ЕД инсулина, ДВ — аббревиатура болюса двойной волны, 4,0 — объем стандартного болюса (СБ) в ЕД инсулина, 6,0 — объем болюса квадратной волны (БКВ) в ЕД инсулина, 30 мин — длительность БКВ в минутах.
Понятно, что это лишь пример синтаксиса, и любые цифры в нем могут отличаться от приведенных.
Итак, мои правила применения БДВ.
СБ годится только для простой пищи, принимаемой отдельно (только одно блюдо в этом приеме пищи) и преимущественно состоящей из углеводов. Тарелка несладкой манной каши на воде вполне служит причиной для применения СБ. Та же тарелка, но на молоке, с сахаром и маслом — уже нет. Для нее уже нужен БДВ.
СБ годится только в качестве стартового и заключительного в конкретном приеме пищи. Например, если перед вами на столе пять разных блюд, и вы точно съедите все, то вы можете посчитать количество инсулина на первое и последнее из них, и ввести это количество как СБ — первый раз в начале еды, второй раз — в самом конце. Для всех «промежуточных» позиций нужен только БДВ.
После первого блюда в череде прочих следует сделать 10–минутный перерыв, как бы ни хотелось есть.
Минимальная продолжительность БКВ в БДВ составляет 30 минут. Если в приеме пищи у вас 3 блюда, то вы делаете последовательность СБ (на первое из них) — БДВ (на второе из них) — СБ (на третье из них). При этом длительность БКВ в составе БДВ выставляется 30 или 60 минут. Продолжительность 60 минут оптимальна для утренних часов (с 8 до 12 часов), продолжительность 30 минут — для всего остального временного интервала (с 0 до 8 часов и с 12 до 24 часов).
Если в приеме пищи более трех блюд, то ситуация усложняется. Вам нужно точно знать, какие блюда следуют между первым и последним. При этом продолжительность БДВ составляет 60 минут (30 не ставьте). На второе вы делаете БДВ из расчета на это блюдо, в котором СБ относится к нему, а БКВ — ко всем блюдам со второго до предпоследнего. Третье и четвертое (если оно есть) вы «обрабатываете» введением СБ, наложенных поверх уже идущего БКВ в составе первого БДВ — помпы это позволяют делать. Смешно, но многие врачи об этом не знают.
Методика расчета соотношений внутри БДВ.
Примем три градации содержания жира и белков в блюде — мало, нормально, много. Что такое «мало» — например, копченый лосось со свежими овощами. Что такое «нормально» — например, говяжья котлета с овощами на гриле. Что такое «много» — стейк с жареной картошкой.
Опять возьмем наш условный пример с 10,0 ЕД инсулина.
«Мало»: 10,0 (6,0 + 4,0) 30 мин.
«Нормально»: 10,0 (5,0 + 5,0) 30 мин.
«Много»: 10,0 (4,0 + 6,0) 30 мин.
А вот, допустим, такое сочетание из четырех блюд:
Овощной салат с брынзой;
Борщ с хлебом;
Стейк с картошкой;
Мороженое.
Вот что у меня получилось:
Овощной салат с брынзой — 4,0 СБ;
Борщ с хлебом — 18,0 ДВ (4,0 + 14,0) 60 мин. — здесь на самом деле (4,0 +4,0), а излишние 10,0 взялись уже от стейка;
Стейк с картошкой — 8,0 СБ — здесь на самом деле 18,0 ДВ (8,0 + 10,0), но БКВ был уже сделан на борще;
Мороженое — 8,0 СБ.
И, через два часа, по результатам глюкометрии, делаем СБ «на снижение». То есть, болюс получается словно трехслойным: стандартный — квадратная волна (с дополнительными пиками стандартных или без них) — и, через некоторое время, на снижение.
Эти двадцать строк очень просто читать, но следует помнить, что на отладку всех соотношений (а их достаточно много) у меня ушло больше года. Зато теперь я при любом меню могу получать результат на голову выше того, что у меня был при использовании только СБ. Ну и понятно, что никакой калькулятор болюса вам такого не посчитает никогда. Ваш калькулятор — вы сами.
Методика прекрасно работает при одном «если»: если вы избегаете блюд, которые я называю «блюда–засады». О них я расскажу вам в отдельной главе (она так и называется: «Еда–засада»), уж больно вопрос важный. Стоит попасть на «засаду» — и результат непредсказуем, что опасно. Иногда — очень опасно.
За прошедшие четыре года в моем собственном подходе к управлению болюсами не изменилось ничего. Но вот оптимизма в том, что моей методикой будут широко пользоваться, весьма поубавилось. Методика сложная, поначалу многие действия при расчетах нужно, что называется, записывать на бумажке. Нужно думать, анализировать последствия. Это требует времени, сил и, уж извините за неполиткорректность, интеллекта. Человек как объект Божьего творения, как живая инженерная система — штука сложная. И брать на себя управление даже отдельными функциями организма задача не из легких. Что до меня — я буду продолжать. А вы — вы решите каждый для себя: жать спустя некоторое время кнопки на помпе, что называется, «на автомате» и радоваться показаниям ваших глюкометров, или же «быть проще», но превращать каждый прием пищи в «половецкие пляски» гликемической кривой.
Когда я обкатал свою
методику, я уже думал, что постиг если
не все, то многое. До одного вечера. В
тот вечер мне не хотелось есть, была
полная нормогликемия на «базе». До сна
оставалось еще часа три. Не знаю, зачем
я съел эти пятьдесят граммов сыра. Просто
один кусочек. Без всего. И тут началось
такое, из—за чего мне пришлось написать
следующую главу.
![]()
|
|
[17] «Сумеречная зона», точки бифуркации, «лабильный» диабет
Если бы мне сказали — тебе нужно выбросить из книги все главы, за исключением одной—единственной, то я оставил бы только эту. Потому что она важнее всех остальных. Потому что нигде в доступной мне литературе я не встретил описания феномена, вынесенного мной в заголовок. Но он существует, и, я думаю, играет далеко не последнюю роль в том, что врачи стыдливо называют «лабильный» диабет91. Пришла пора нам встретиться с ним лицом к лицу.
Сегодня же я бы оставил сразу две: эту и новую, ту, что у вас еще впереди, со странным названием «Я буду долго гнать велосипед…»
Наберите словосочетание «сумеречная зона» в любой поисковой машине интернета — и вы найдете лишь ссылки на одноименные кинофильм и телесериал. Но, я думаю, что это словосочетание лучше всего определяет природу явления, на которое я наткнулся в процессе «знакомства» с инсулиновой помпой и своим организмом.
С чего все началось? Вернитесь назад и прочтите последний абзац на предыдущей странице.
…Итак, я все же решил съесть этот кусок сыра. Только один. Кусок, в котором нет углеводов вообще. Есть не хотелось, была нормогликемия. С последнего приема пищи прошло около 8 часов.
Я съел его около 9 вечера. Около полуночи я собирался идти спать и еще раз померил сахар крови. Оказалось, что от моей нормогликемии, которая была, не осталось и следа — на дисплее глюкометра отражалась умеренная гипергликемия! На один кусок сыра, в котором нет углеводов! Мне понадобилось еще три часа и два болюса на снижение, чтобы нормогликемия вернулась, и я смог спокойно заснуть.
Возможно, кто—нибудь мог бы сказать себе — да ну, подумаешь, всякое бывает. Но я решил поэкспериментировать. С утра следующего дня и вплоть до 9 вечера я один в один повторил весь режим питания. Мне опять не хотелось есть. Я и не ел. Но теперь я каждый час, начиная с 9 вечера и до 3 утра мерил сахар крови. И что же? — ровная нормогликемическая кривая.
На третий день я снова повторил весь пищевой профиль за день. Честно говоря, есть три дня одно и то же, в одно и то же время, порядком надоело. Но наука требовала жертв. В 9 вечера я отрезал такой же кусочек сыра и съел его. И стал мерить сахар крови каждый час. С полной точностью повторилась картина гипергликемии, с которой пришлось бороться до 3 утра.
На четвертый день я сделал то же самое, что и на второй. Снова наступило 9 вечера, снова — почасовая глюкометрия. И снова полная нормогликемия.
Я понял, что лицом к лицу встретился с особым феноменом. Чуть позже я назвал его «сумеречная зона, или точка бифуркации». Вам, кстати, тоже придется называть его так — потому, что я дал ему такое имя и впервые описал, а с первооткрывателем не спорят (тут должен был быть смайлик, но он потерялся).
Я вкладываю в понятие «сумеречная зона» сразу два смысла, очевидный и неочевидный. Начну с очевидного. Что такое сумерки?
Су́мерки — часть суток между ночью и восходом Солнца и между закатом Солнца и ночью, в течение которого Солнце уже (ещё) находится за горизонтом и невидимо, но ещё (уже) видны признаки заката (рассвета), обусловленные рассеянием солнечного света в верхних слоях атмосферы Земли92.
Иными словами, сумерки — это уже не ночь, но еще не утро; и это уже не вечер, но еще не ночь. Это — нечто смешанное, нечто, имеющее признаки и того и другого. То, что мы затрудняемся классифицировать на основе принятого нами за основу классификатора.
Моя ситуация была по времени близка к вечерним сумеркам, то есть, к тому периоду, когда мои внутренние биологические часы были готовы закончить день и напомнить мне, что неплохо бы лечь спать. Кстати, биоритмология — очень интересная вещь. Не сочтите за труд, загляните в содержимое этой сноски93, найдете много интересного.
Для времени «сумеречной зоны» я четко обнаружил наличие бифуркации.
Бифурка́ция — термин происходит от лат. bifurcus — «раздвоенный» и употребляется в широком смысле для обозначения всевозможных качественных перестроек или метаморфоз различных объектов при изменении параметров, от которых они зависят94.
Если бы я не съел кусочек сыра, то я прошел бы всю ночь на нормогликемии. Но я его съел, и мой «черный ящик» перешел в другой режим, принципиально отличный от первого. Почему так произошло? У меня есть объяснение, но оно гипотетическое — я не могу его доказать, а вы не сможете его опровергнуть.
Мой «черный ящик» уже собирался переключаться на ночной режим без приема пищи. Биологические часы сказали — пора уходить в сон. Но тут я, оператор «черного ящика», изменил условия — я дал организму пищу. Немного, и совсем без углеводов. Но организм уже включил пищеварение. На пищеварение нужна энергия. Энергия берется из глюкозы через цикл Кребса95. Глюкоза для быстрой активации пищеварения берется из гликогена печени. Гликоген печени диссоциирует под действием глюкагона, выделяемого альфа—клетками поджелудочной железы — они у меня и у вас в порядке.
Если бы я был здоров, то, следом за «обманкой» в виде кусочка сыра, сработал бы эндогенный инсулин: все, отбой! — и глюкоза, выброшенная для обслуживания начала пищеварения, снова бы перешла в гликоген печени. Но у меня нет эндогенного инсулина. А выставленной величины базальной инфузии помпы для борьбы с такой «раскачкой» недостаточно. Вот и получилась гипергликемия, пусть умеренная, но достоверно «пойманная». Потом я проверил, не раз и не два — тот же самый кусочек сыра днем проскакивает вообще без каких—либо последствий, и инсулина не требует. А вот в сумеречной зоне игра идет по совсем другим правилам.
Зайдите, допустим, в Google, и введите вот такой поисковый запрос: «man shocked with taser suffered from diabetes96». Вы найдете десятки упоминаний о ситуациях, когда полицейские в разных странах принимали диабетиков на инсулинотерапии, находящихся в гипогликемии, за наркоманов в состоянии наркотического опьянения, и действовали в соответствии с инструкциями, предполагавшими применение к ним электрошоковых устройств. Понятно, что такие ситуации — исключительные; именно поэтому они и попадают в прессу.
А сколько еще якобы «спонтанных» гипогликемий происходит ежедневно с больными инсулинозависимым сахарным диабетом? Таких, которые в развитии не доходят до режима чрезвычайной ситуации. А сколько гипергликемических эпизодов развивается у пациентов просто «на ровном месте», при видимой полной адекватности терапии? «Что—то сахар подскочил, не могу понять, в чем дело». Газеты об этом не пишут, а сами больные уже давно привыкли — ну, случилось, ну, что тут поделать, такова природа заболевания.
Меня эта тема заинтересовала именно по публикациям в СМИ. Я собрал информацию более чем о 50 таких «случаях». И вот что интересно: чаще всего люди становятся «клиентами» незадачливых полицейских во временной отрезок от 15–16 до 17–18 часов местного времени. Когда я с этой позиции посмотрел на свою потребность в базальном инсулине, то чуть не остолбенел. Вот мой график скорости базальной инфузии. Вы его уже видели, но все же, повторю изображение. Кстати, видите? Я специально сдвинул временную шкалу — ноль часов у меня теперь вовсе не на краю.
-
Рис. 32.
Мой паттерн базальной инфузии со сдвинутой шкалой суточного цикла времени.
Обратите внимание на мои собственные амплитуды базальной инфузии от 14 до 18 часов. Сдается мне, что если бы я получал не помповую, а шприцевую инсулинотерапию, и обеспечивал свои базальные потребности не ультракоротким, а продленным (практически не дозируемым) аналогом, то однажды смог бы повторить судьбу любого из этих несчастных людей.
Что называется — привет, сумеречная зона! В это время суток она работает «на гипогликемию». Зато на выходе из ночи — с прямо противоположным знаком. Это явление давно называют «синдромом утренней зари», только развивается оно гораздо раньше, чем из—за горизонта возникает восходящий солнечный диск. Начинается оно как раз во время предрассвета, то есть — в сумеречной зоне. Сколько больных диабетом стараются бороться с картиной ночной сумеречной зоны, передозируя болюсный инсулин на снижение, и оказываясь через несколько часов в ситуации жесткой гипогликемии? За которой следует активация выброса глюкагона — и новый тяжелый пик, на этот раз гипергликемии. Вот вам и суть явления «инсулиновых (диабетических) качелей», того самого «лабильного диабета», которого на самом деле не существует.
А что же существует? На мой взгляд, вот что.
Существуют периоды времени суток, когда «черный ящик» избыточно чувствителен к управляющим воздействиям, и
Существуют точки бифуркации, в которых, в зависимости от текущей ситуации, включается один или другой (а, может, и третий, и четвертый, и так далее) сценарий развития событий.
Мы же, не зная об этой особенности конструкции алгоритмов нашего черного ящика и полагая, что он всегда реагирует на управляющее воздействие более–менее одинаково, раз за разом ошибаемся с амплитудой управляющего фактора, пуская тем самым систему «вразнос».
Как с этим бороться? Для себя я выработал эффективную стратегию отстройки от «чудес» сумеречной зоны, которые в моем «начале пути» доставляли мне немало неприятностей и тревог. Я расскажу вам о ней чуть позже в этой главе. А пока поговорим о втором смысле моего термина «сумеречная зона», на этот раз — о неочевидном.
Парадигма97 консенсуса инсулинотерапии заключается в том, что считается: «база» — это «база», а болюс — это болюс; они функционально различны, и в основе их дозирования лежат разные принципы. Я не против консенсуса, он имеет смысл, потому что работает. На основе этой парадигмы можно управлять диабетом бо́льшую часть суточного цикла. Да, бо́льшую, но не всю!
В особые периоды времени (которые я назвал сумеречной зоной) понятия базы и болюса теряют смысл, смешиваются. Из двух состояний возникает какое—то третье, на которое законы управления каждым из предыдущих либо не распространяются; либо распространяются, но с большим количеством оговорок и неточностей.
Аналогичная ситуация совсем недавно зафиксирована в квантовой физике.
«Когда две частицы взаимодействуют, их уже нельзя описывать отдельными, независимо развивающимися вероятностями под названием «чистые состояния». Вместо этого, они становятся перепутанными компонентами более сложного распределения вероятностей, которые описывают две частицы вместе. […] Система в целом находится в чистом состоянии, но состояние каждой частицы «смешано» с состоянием другой частицы. Обе частицы могут двигаться на расстоянии нескольких световых лет друг от друга, но вращение одной частицы будет коррелировать с другим. Альберт Эйнштейн хорошо описал это как «жуткое действие на расстоянии»»98.
Сакраментальный вопрос: почему так происходит? Почему «черный ящик» в некоторые периоды времени перестает адекватно реагировать на управляющие воздействия и переходит в некое специфическое состояние? Мой ответ — не знаю. Но некоторые догадки у меня появились.
Уже когда я научился эффективно разбираться со своей «сумеречной зоной», мне встретилась любопытная публикация — интервью доктора биологических наук Ивана Николаевича Пигарёва99, ведущего научного сотрудника лаборатории обработки сенсорной информации Института проблем передачи информации им. А.А. Харкевича Российской Академии Наук.
Вы можете сами обратиться к тексту интервью100, но я не могу отказать себе в удовольствии привести здесь хотя бы одну небольшую цитату оригинала:
— Иван Николаевич, как родилась ваша теория?
— Несколько лет назад в области исследования сна сложилась довольно странная ситуация. С одной стороны, довольно давно отпала самая очевидная и самая простая теория сна, согласно которой сон требуется для того, чтобы дать отдых мозгу. Эта теория существовала ровно до тех пор, пока не научились фиксировать активность нейронов мозга. Как только это стало возможно, сразу выяснилось, что во время сна нейроны в коре головного мозга работают еще активнее, чем в состоянии бодрствования. Теория была отброшена.
Сразу возник вопрос: «Чем тогда эти нейроны во время сна занимаются?» Ведь во время сна у нас прерывается вход всей информации из внешнего мира. Например, сигналы из сетчатки глаза не доходят до участков коры, отвечающих за зрительное восприятие. Есть даже активный блок, который отвечает за блокирование этих сигналов. Такая же система существует на всех сенсорных входах. Это неоспоримый факт, который подтверждают данные приборов. Получается, что кора мозга во время сна должна «молчать». Но, как я уже сказал, этого не происходит. Мы наблюдаем сильную волновую активность и определенную ритмику. Причины возникновения этой активности оказались совершенно непонятны.
С другой стороны, когда хотели выявить назначение сна, то делали очень простые эксперименты — лишали животных сна. Результат у этих экспериментов всегда был одинаковый: после нескольких дней лишения сна животное погибало. Причем погибало оно не в силу «психических расстройств», а из—за несовместимых с жизнью болезней внутренних органов (обычно, язвы желудка, язвы кишечника и прочих висцеральных патологий). Конечно, до начала эксперимента никаких подобных заболеваний у животных не было. То же самое наблюдается у людей. Например, с неожиданно возникающей язвой желудка часто сталкиваются студенты, отказывающиеся от нормального сна во время подготовки к экзаменам. Но вернемся к животным. В ходе экспериментов было выявлено, что единственным органом, который никогда не страдает в результате лишения сна, является сам головной мозг.
Вот такую интересную картину мы имели в начале наших исследований.
— Что было дальше?
— Мы предложили гипотезу, которая за последние 20 лет полностью подтвердилась.
— В чем она состоит?
— Мы предположили, что мозг (прежде всего, кора мозга) не является узкоспециализированным процессором. Раньше считалось, что, например, зрительная кора создана специально для обработки зрительной информации, и ничем другим заниматься не может. Это ее единственная функция. Если говорить в терминах компьютерной техники, то мозг рассматривался в виде набора специализированных компьютеров, каждый из которых исполняет только одну функцию. Как я уже сказал, мы выдвинули идею о том, что нейроны коры мозга являются гораздо более универсальными и могут обрабатывать совершенно разную информацию. Примерно так же как процессор современного компьютера способен производить различные вычисления, не зависящие от конкретной предметной области.
Чем же тогда занята кора мозга во время сна? Согласно висцеральной теории, в этот период мозг занят обработкой не сигналов, поступающих из внешних сенсорных каналов (зрения, обоняния, осязания, слуха), а сигналов, идущих от внутренних органов. Основная задача, которую мозг решает во время сна — это задача поддержания работоспособности организма.
— Какие именно задачи могут поступать в мозг от внутренних органов? На взгляд дилетанта, там все так хорошо устроено, что должно работать совершенно автоматически.
— В конструкцию нашего тела не заложена возможность получать и осознавать ощущения, идущие непосредственно от внутренних органов. Мы не способны почувствовать непосредственно поверхность желудка, поверхность кишки или какой—то участок почки. У нас нет систем для этого. Обратите внимание, что, скажем, кожа устроена иначе. Если у вас возникает рана на коже, то вы абсолютно точно знаете, где именно случилось повреждение (даже, если не видите его).
Мы просто не способны своим сознанием судить о тех процессах, которые происходят в наших органах и, соответственно, о тех задачах, которые решает кора мозга в этом контексте.
[…]
— Чем тогда является сонливость?
— Сонливость и усталость — это сигналы о том, что у нас в теле (а точнее, во внутренних органах) накопилось какое—то количество «нерешенных проблем» и для их обработки требуется подключение мощностей «центрального процессора». Иначе говоря, нам необходимо перейти в режим сна и дать возможность мозгу разобраться с накопившимися запросами.
Если этого своевременно не сделать, то могут начать возникать те самые патологии, о которых я рассказывал в самом начале нашей беседы. Помните о бедных зверюшках, погибших от болезней внутренних органов? Вот вам объяснение причины их болезней.
Любопытно, что если животное получает какое—то странное патологическое раздражение (например, легкий удар током по поверхности желудка), то оно сразу засыпает. Почему? Чтобы мозг начинал разбираться с причиной, вызвавшей непонятные сообщения, которые пошли по висцеральным нервам в мозг в ответ на нанесенное воздействие.
Мне приходится буквально бить себя по рукам, чтобы остановить цитирование. Если вы не привыкли доверять «беллетристике», приглашаю вас прочесть101 большую статью И.Н. Пигарёва в солидном научном издании, где он излагает свою теорию более формальным языком.
Если же подытожить открытие И.Н. Пигарёва, то можно сказать так: организм человека функционирует в двух состояниях — сознательном (бодрствующем, «рабочем»), и бессознательном (сонном, «служебном»). Одни и те же анатомо–функциональные структуры мозга в состоянии бодрствования отвечают за высшую нервную деятельность, а во сне — за тестирование систем организма, выявление проблем и исправление ошибок, накопившихся в этих системах за предшествующий (предшествующие) период (периоды) бодрствования. Скорее всего, именно во время сна наш «черный ящик» как раз и выставляет все калибровки и пределы допустимых значений для своих внутренних алгоритмов.
Это многим может показаться невероятным, но только не мне. Так сложилась моя профессиональная жизнь, что я почти десять лет непосредственно участвовал в разработке и тестировании сложнейшей реанимационной аппаратуры для искусственной вентиляции легких (ИВЛ), создаваемой двумя ведущими мировыми производителями. Конкретные названия компаний и моделей аппаратов есть в разделе «Об авторе» на одной из первых страниц этой книги.
Аппарат ИВЛ — устройство еще более сложное и опасное, чем инсулиновая помпа. Если управление инсулиновой помпой доверено самому пациенту, то аппаратом ИВЛ может управлять только врач или респираторный терапевт102, имеющий подтвержденную квалификацию. Не обладая знаниями и опытом, с помощью аппарата ИВЛ навредить больному, вплоть до летального исхода, можно за время менее минуты. Поэтому требования к аппаратуре и стандарты, на основании которых ее конструируют и производят — высочайшие.
Каждая модель аппаратов ИВЛ последних поколений может функционировать в двух режимах — основном и служебном. В основном аппарат стоит возле постели больного в реанимационном отделении и непосредственно помогает ему дышать. В служебном аппарат проводить ИВЛ не может, зато в этом режиме делается его тестирование, калибровка, техническое обслуживание и ремонт. За осуществление обоих режимов отвечает одна и та же электроника и механика внутри аппарата. Но смысл и результат двух режимов абсолютно разный. По сути, висцеральная теория сна базируется на том же самом принципе — принципе временно́го разделения функций одного и того же субстрата.
Я прочел работы Пигарёва уже после того как разобрался со своей «сумеречной зоной». Что интересно, интуитивно я действовал именно в том ключе, что описывает уважаемый Иван Николаевич. Рассуждал я при этом так.
Когда я только начинал инсулинотерапию, мои утренние сахара находились в коридоре от 15,0 до 20,0 ммоль/л. Чувствительность к инсулину была очень высокой, добиться точной регуляции не представлялось возможным. Более того, я страдал «относительными» гипогликемиями, развивавшимися при снижении уровня глюкозы крови до 9,0–10,0 ммоль/л. Вместо того чтобы паниковать, я задумался. Выходит, что мой «черный ящик» работает в границах от 20,0 ммоль/л («хорошо») до 10,0 ммоль/л («плохо»). Чтобы сдвинуть границы вниз, нужно не только наращивать инсулиновое «давление» на него, но и каким—то образом сместить его калибровку — чтобы коридор переместился в новые, более низкие, границы, и при этом не генерировал тревогу в виде гипогликемических симптомов.
Днем вариабельность моей гликемии была высокой. Но за днем следует ночь. И я решил, что буду входить в ночь на величине сахара крови, максимально близкой к целевой, и выходить из ночи на такой же величине. Легко сказать, а как сделать?
Мой режим дня и рабочий график достаточно необычны. Я ложусь спать в 2–3 часа ночи, а просыпаюсь около 11–12 дня. Поэтому я могу сознательно контролировать то, что происходит со мной в первой половине ночи. Прежде всего, я решил, что не буду принимать пищу после 18–19 часов. Если поступать так, то к 21–22 часам голод утихает, делать дозы «на еду» не нужно, и можно небольшими дозами инсулина на снижение подвести себя к целевому уровню сахара, после чего можно идти спать. Такой порядок я и принял в качестве рабочего алгоритма.
Когда я это писал, еще не знал, чем все обернется тремя годами позже. Читайте дальше по ходу изложения новую главу «Я буду долго гнать велосипед…».
Полученный результат меня поразил. Я смог (практически без исключений) входить в ночь и выходить из нее на целевом уровне сахара. При этом «относительные» гипогликемии у меня полностью исчезли. Задумался — почему? Ответ для меня был единственный: я каким—то образом подвинул тонкую настройку своего «черного ящика», и теперь цифры 9,0–10,0 ммоль/л перестали быть для него критическими. Одновременно я заметил, что избыточная чувствительность к инсулину тоже понизилась, но пока еще полностью не ушла. Как результат — иметь дело с моим «черным ящиком» стало более предсказуемо.
По мере того как я снижал и снижал целевой сахар крови (а это длилось полгода), я заметил, что каждое последующее снижение давалось мне все более и более трудно. Система поначалу слегка сопротивлялась, а вскоре начала «огрызаться». Поздно вечером, в интервале от 23 до 1 часа, на уровне сахара крови от 6,0 до 6,5 ммоль/л, возобновились легкие симптомы «относительной» гипогликемии. Она не сопровождалась инсулиновыми качелями, потому что утренние сахара регистрировались в том же самом коридоре. «Черный ящик» недвусмысленно намекал мне — поиграли, и хватит. Но меня это не устраивало.
Я увеличил базальное инсулиновое «давление» на систему. Она немедленно отреагировала тем, что стала срываться уже в классическую гипогликемию, с последствиями которой было нужно бороться минимум два часа. Казалось бы, тупик. Но тут пришло неожиданное решение.
Однажды к полуночи я довел сахар крови до 5,0 ммоль/л. И решил, не дожидаясь гипогликемии, чтобы затем корригировать ее приемом таблеток декстрозы, съесть что—то такое, не углеводное, чтобы обмануть «черный ящик». Я съел кусочек сыра — те же 50 граммов, о которых я рассказывал вам раньше. Спустя час я имел все те же 5,0 ммоль/л и никакой гипогликемической симптоматики. В 11 утра я проснулся с сахаром крови 5,1 ммоль/л.
В течение следующих двух недель я экспериментировал с сыром и другими продуктами питания. Как оказалось, принятые в полночь (за полчаса до отхода ко сну) 50 граммов сыра, или 50 граммов копченого лосося, или 50 граммов сметаны, или 50 граммов буженины, или 50 граммов консервированных сардин обладали ровно тем же самым эффектом: они обеспечивали значение утреннего сахара крови на том же уровне, какой отмечался в момент засыпания.
В этом не было никакого «сеанса черной магии, требовавшей немедленного разоблачения». Белково—жировая пища в незначительном количестве, при ее приеме обманывала «черный ящик». Если бы я сделал это в 21 час, то «сумеречная зона» немедленно проявила бы себя. Но я делал это в 0 часов, и реакция «сумерек» была другой. А где—то через час—два, очевидно, запускался незначительный глюконеогенез. Учитывая, что ночной базальный паттерн у меня был отрегулирован практически идеально, этот «легкий» глюконеогенез и не позволял мне уйти в гипогликемию.
Я взял свою методику на вооружение и пользуюсь ей уже четыре года. Она неизменно работает. Неужели о ней не знает никто, кроме меня? Не буду утверждать, что я нашел панацею. Но, почему—то, мне кажется, что это должно работать для многих. Проводите свои исследования продуктов питания, отмечайте, что будет эффективно персонально для вас, и, главное, в каких количествах. Только количества должны быть «следовыми», очень незначительными. Если вы найдете такие продукты, вы решите проблему вашей «сумеречной зоны». И забудете, как звучит словосочетание «лабильный» диабет. Увы, такое возможно только на помпе, потому что только с ней вы можете отстроить адекватный базальный паттерн. На шприцах метод не работает, простите.
Кстати, побочным результатом победы над «сумерками» стало то, что «черный ящик» начал гораздо охотнее прощать мне ошибки в расчете доз болюсов на еду. Если раньше ошибка на 0,2–0,3 ЕД в большую сторону была малоприятной, то сейчас я загрубил расчеты до целых единиц. Промах в 2,0–3,0 ЕД в большую сторону (то есть в десять раз больший, чем до того) не вызывает вообще никакой гипогликемической тенденции. Но, если промахнуться в меньшую сторону, все сразу вылезает, как и раньше.
Понимаю, что последним утверждением я покушаюсь, что называется, на святое, потому что «нужно стремиться к уменьшению суточной дозы инсулина», «нужно сохранять высокую чувствительность к инсулину», «нужно как можно точнее рассчитывать болюсные дозы». Почти согласен, за одним исключением. Объясните мне конкретно — как это делать в реальной жизни? Если вы не ходите везде с кулинарными весами, если вы едите в разных местах, причем вам попадаются такие блюда, которых вы раньше никогда не пробовали? Если вы в три часа ночи вылетаете из далекого сибирского города, и нужно перекусить, потому что рейс задержали — вы где там найдете пищу, которую сможете безошибочно «подсчитать»? Врачебный декларативный идеализм часто наталкивается на правду жизни. И победа отнюдь не на стороне идеалистов.
Не так давно я брал на тест—драйв кроссовер с мощностью двигателя свыше 500 лошадиных сил и кучей спортивных режимов поведения. Мне просто было интересно — а так ли он хорош, как его пиарит производитель? Хорош, ничего не могу сказать, до первого серьезного ремонта (поведали потом по секрету, что с двойным турбонаддувом там проблемы). Так вот, я опробовал его во всех сочетаниях настроек двигателя, тормозов, рулевого управления и подвески. Этих режимов там штук шесть, не меньше. Когда ставишь «комфорт» — он просто едет. Солидно, мягко, красиво, удобно. Прощает все твои ошибки, даже непростительные.
Когда начинаешь «подкручивать», просыпается дерганность и злость поведения. В последнем, назовем его «супер–спорт», где все настройки на максимуме, это уже не езда, а тяжелая работа. Чувствительность всех систем на пределе. Сидишь, как будто твоя пятая точка прямо на асфальте. Легкое движение рулем — две с половиной тонны бросает из стороны в сторону как пушинку. Чуть нажмешь газ — рвет с места, отпустишь педаль — тут же клюешь носом в лобовое стекло от торможения двигателем. Я выдержал пять минут и выключил «супер–спорт»: снова в «комфорт» или «комфорт–плюс», и хватит с меня экстрима. Ладно, несколько минут ради собственного удовольствия можно потерпеть. А если так постоянно?!
Каковы последствия высокой чувствительности к инсулину? Это ошибки в подсчете доз болюсов на еду и сниженная адекватность настройки базального паттерна. Результат — гипогликемии, а если все совсем жестко, то инсулиновые качели и «лабильный» диабет. Плюс — высокая вариабельность гликемии и повышенный риск развития осложнений. Уровень гликированного гемоглобина может и не повышаться, но это проблем не убавляет.
Что такое низкая чувствительность? Это почти постоянная гипергликемия со всеми вытекающими неприятностями. Вы о них знаете не хуже меня103. Уровень гликированного гемоглобина, само собой, непозволительно высокий.
Значит, остается
золотая середина: низкий гликированный
гемоглобин, допустимая вариабельность
гликемии и наличие «права на ошибку»,
такого, чтобы «черный ящик» ее все же
прощал. Запомните важный критерий —
если вы входите в ночь и выходите из нее
на одном и том же уровне гликемии,
максимально близком к целевому, то вы
все делаете правильно. Значит, «сумеречная
зона» для вас больше не тайна за семью
печатями. Тогда, в конечном итоге, вы
управляете вашим «черным ящиком», а не
он вами. А разве не это и нужно каждому
из нас?
![]()
|
|
[18] «Еда–засада» и «матрешки»
Как бы ни была хорошо настроена помпа, каким бы ни был ваш стаж на помповой инсулинотерапии, всегда следует помнить: помпа — это не здоровая поджелудочная железа. Да, помпа, по сравнению со шприцами, прощает многое, но далеко не все. Каждый, кто на помпе, получает не настоящий инсулин, а его генно—инженерный аналог, и получает его не в двух сантиметрах от печени, а через подкожно—жировой слой и в ту часть кровотока, которая для него изначально предназначена не была. Мы с вами это уже обсуждали раньше. Поэтому к выбору меню питания всегда следует относиться с разумной осторожностью.
Сначала расскажу вам об общих принципах питания для тех, кто на помпе. Не секрет, что некоторые люди на инсулинотерапии набирают лишние килограммы, которых все же быть не должно.
Гениальная неповторимая Майя Михайловна Плисецкая104, когда ее спросили, как ей удается долгие годы оставаться в столь блистательной форме, ответила просто и жестко: «Не жрать!». Леонид Аркадьевич Якубович105 в ответ на вопрос, как он похудел более чем на тридцать килограммов, изложил свою схему поддержания физической формы более подробно и обстоятельно; я даже успел все за ним записать. Вот вам принципы диеты Якубовича в моей модификации для тех, кто на помпе.
Начинаете есть меньше. Берете тарелку, представляете, сколько обычно на нее кладете. И кладете в два раза меньше. В гарнирах половину того, что употребляете, заменяете на свежие овощи. Хочется съесть 400 граммов жареной картошки — сначала делите на два, остается 200. Делите еще раз на два, оставляете 100 граммов картошки, и кладете 100 граммов овощей. Или 200 граммов овощей — от них вреда нет.
После 18 часов не едите ничего. Нужен перекус — берете свежую морковку и хрустите. Нужен прием законных «50 граммов» для отстройки от «сумеречной зоны» — значит, за полчаса до сна, и именно 50, а не 250.
Пьете больше воды. Минимум для взрослого — 2 литра воды в сутки.
Исключаете поваренную соль. Если не хватает силы воли, сокращаете ее потребление вдвое, затем еще вдвое. Потом сами не заметите, как перестанете ей пользоваться. Проблем не будет — во многих продуктах соль и так содержится в неявном виде.
Исключаете лифт. Все перемещения только по лестницам. Чтобы не напрягаться — до пятого этажа. Нужно на двадцать пятый — пять этажей по лестнице, оставшиеся двадцать на лифте. То же самое, когда вниз — доехали до пятого, а на первый спускаетесь пешком.
Блажен, кто верует. Все оказалось гораздо сложнее. Читайте главу «Я буду долго гнать велосипед…».
Добавлю от себя еще один пункт, стоящий особняком.
Исключаете крепкие спиртные напитки (водка, ром, виски, джин, бренди, коньяк, текила, самогон, чача) в дозах, далеких от «терапевтических». Вообще (это от слова «совсем») исключаете сладкие и крепленые вина — все надписи на этикетках вроде «сладкое», «полусладкое», «полусухое» более не для вас. Оставляете в своем питейном рационе красные сухие вина — без ограничений, но в пределах разумного.
Крепкие спиртные напитки для вас чрезвычайно опасны тем, что спирт в высоких концентрациях повреждает сосудистую стенку, которая у вас и так под атакой из—за диабета. Кроме того, в спирте отлично растворяется холестерин, который по своей природе ни что иное как липофильный спирт; и этот холестерин немедленно инфильтрирует поврежденную сосудистую стенку, приводя к возникновению атеросклеротических бляшек. Каждый спиртовой эксцесс для человека опасен, а для таких, как я и вы — опасен вдвойне, если не втройне.
Красное сухое вино, напротив, содержит очень мало спирта и много фосфорилированных форм биологически активных соединений, таких как витамины и антиоксиданты. Последние, как раз, и усваиваются организмом именно в фосфорилированных формах. Вот почему смертность от сердечно—сосудистых заболеваний во Франции, где «вино льется рекой», одна из самых низких в мире106. А, коль скоро, сердечно—сосудистые заболевания и диабет — «братья», то делайте выводы.
На этом общие положения по диете на помпе закончены. И начинаются частности. Их немного, но они важные. Прежде всего, касательно веса и похудания — нужно хорошо думать и действовать без особого энтузиазма. Старая поговорка «пока толстый сохнет, худой сдохнет» имеет вполне определенный смысл. Тем более для тех, кто на инсулиновой помпе.
Мы с вами уже говорили о нашей внутренней «батарейке». Мне пришлось видеть немало людей на инсулинотерапии, у кого большие проблемы со стабильностью гликемии и одновременно налицо нормальная масса тела или ее дефицит. Откуда берется дефицит — вполне понятно. Он берется от диабетического многоразового «здорового питания» в сочетании с разбалансированным «черным ящиком».
В дебюте инсулинозависимого сахарного диабета (диабета 1 типа) «батарейка» быстро приходит в разряженное состояние. Все, что в это время происходит с человеком, является прямым следствием нехватки инсулина. Концентрация глюкозы в крови значительно (часто — запредельно) повышена, а печень и мышцы не могут ее утилизировать (инсулина нет). Концентрация контринсулярных гормонов повышается — «черный ящик» считает, что глюкозы нет (хотя она в избытке, а просто не утилизируется) и с огромной силой разгоняет альфа—клетки поджелудочной железы на продукцию глюкагона, тем самым выбрасывая в кровь остатки глюкозы из депо. Поскольку глюкоза не может быть утилизирована, включается резервный путь энергообеспечения — до 80% энергии вырабатывается за счет липолиза подкожно—жирового слоя (который стремительно тает) и последующего окисления свободных жирных кислот. Этот путь метаболизма весьма токсичен, поскольку в большом количестве образует кетоновые тела. Одновременно идет жесткий катаболизм (разрушение) белков. Кислотно—щелочной баланс внутренней среды организма смещается в сторону закисления. Развивается ацидоз, который, при отсутствии лечения переходит в кетоацидотическую кому, а далее следует смерть.
Когда люди начинают получать инсулин, они истощены и одновременно с этим отравлены продуктами распада. Состояние «черного ящика» плачевное — прошлые («здоровые») константы утрачены, а новых нет, поскольку все летает туда–сюда. И на этом этапе многие попадают в замкнутый круг. Им говорят: вам надо питаться дробно, для того чтобы снизить нагрузку на метаболизм и снизить вариабельность гликемии. Но организм истощен. За любой более—менее серьезной нагрузкой тут же следует выраженная гипогликемия. Ее давят приемом быстрых углеводов, следом сахар прыгает, начинают колоть болюсы на снижение. Система регуляции раскачивается дальше, она не может обрести устойчивое положение. Естественно, при этом чувствительность к инсулину «плавает», а поймать какие—либо устойчивые закономерности в действии инсулина невозможно. Прохождение каждой «сумеречной зоны» заканчивается часто результатами, прямо противоположными ожидаемым.
Основная ошибка в этой стадии заключается в том, что подсчитывают для введения инсулина и корректируют «прямые» углеводы, то есть те, которые поступают непосредственно с пищей. Но многие люди, когда у них еще не было диабета, годами и десятилетиями обеспечивали свои потребности в углеводах за счет глюконеогенеза — например, к таким людям отношусь я сам. А теперь глюконеогенезу приходится туго, потому что жиров и белков в том количестве, которое раньше поступало в организм, больше нет. Вот и «раскачиваются», многие — годами; и не знают, что делать.
А делать нужно так. Бесполезно выяснять, что было раньше, курица или яйцо. Чтобы решить задачу, нужно взять — и начать. С чего—то одного из них. Я считаю, что нужно начинать с нормального и неограниченного питания. Это не означает, что нужно объедаться. Это всего лишь означает, что нужно есть в тех количествах, к которым вы привыкли, и есть с удовольствием. Тогда вы поставляете для вашего глюконеогенеза компоненты в адекватных количествах. У «черного ящика» постепенно прекращается стрессовая реакция, и он начинает подстраиваться к новой ситуации. Он создает и апробирует новые значения параметров, с которыми ему теперь жить всю оставшуюся жизнь. Насколько они отличаются от тех, прежних, «здоровых», мы никогда не узнаем. Но мы можем создать нашему «черному ящику» благоприятные условия для того, чтобы он стабилизировался и, наконец—то, начал работать, а не метаться из стороны в сторону.
В мой первый месяц на инсулиновой помпе мне было тяжело пройти даже сто метров. Через полгода я небыстро проходил два километра, держа в кармане глюкозные таблетки, поскольку каждая прогулка заканчивалась гипогликемией. Сейчас я прохожу десять километров бодрым шагом, без остановок (а это, между прочим 3 часа), и никогда не имею гипогликемии на финише.
Контролировать массу тела можно начать спустя год от перехода на инсулиновую помпу или даже позже. Адекватен ли ваш вес? Если вы можете быстрым шагом подняться на пятый этаж по лестнице без одышки и слабости в мышцах ног, то ваш вес адекватен. Есть одышка и слабость? Да, ваш вес чрезмерен. Ограничивайте питание «по Якубовичу» и наращивайте ежедневную физическую нагрузку. При этом внимательно следите за адекватностью базального паттерна. Как только он начнет «гулять и заваливаться», останавливайте похудание на несколько месяцев. Пусть «черный ящик» успеет привыкнуть к новым условиям функционирования. Теперь снова тестируйте себя на физическую нагрузку. Если одышки и слабости больше нет — хватит худеть. Если есть — повторяйте цикл снова.
И не ориентируйтесь на благоглупости вроде «индекса массы тела». Этот показатель рассчитывается для здоровых людей, а его превышение — совершенно справедливо, кстати — служит сигналом тревоги для лиц с ожирением, преддиабетом и диабетом 2 типа. Но не для вас, не для тех, у кого диабет 1 типа. Таким как вы и я нужно иметь небольшой запас по массе, просто для того, чтобы держать свой «черный ящик» в стабильном состоянии. Потому что мы каждый день по много раз с ним непосредственно взаимодействуем с помощью нашей инсулиновой помпы, внося в работу «черного ящика» внешние возмущающие воздействия.
При диабете 2 типа своего инсулина достаточно, и, снижая массу тела, люди нормализуют действие системы управления, а она двигает свои настройки к тому идеальному состоянию, в котором она была до начала заболевания. И делает это, не испытывая внешних возмущений, потому что ее инсулинопродуцирующее «плечо» не повреждено. Мы же с вами, с нашим 1 типом, как бы разумно ни осуществляли внешнее управление, все равно не можем даже приблизиться к той прецизионности, с которой она работала, когда своего инсулина в достатке. Вот в этом и состоит одно из самых главных отличий.
Я отдаю себе отчет в том, что кто—то может меня не понять, а кто—то — посчитать мои воззрения ошибочными. Это ваше право, равно как мое — делиться своим практическим опытом, который не на пустом месте взялся, и суть не голословные теоретические рассуждения, а реальные результаты.
Ну а теперь можно, наконец, поговорить о конкретных позициях того, что я называю «еда–засада». Все они имеют сходные характеристики, связанные с характером их декомпозиции и последующего всасывания в желудочно—кишечном тракте. Я называю эти блюда «матрешками», потому что, в отличие от блюд с понятным «поведением» по углеводному компоненту, «матрешки» весьма коварны.
«Матрешка» характеризуется тем, что дает два пика гликемии. Первый — нормальный, ожидаемый, на который мы колем болюс на еду. Его можно предсказать, и с ним можно разобраться. А вот второй, который приходит через некоторое время, может застать нас врасплох и сильно осложнить нашу жизнь — тем сильнее, чем ближе второй пик находится ко времени «сумеречной зоны».
Если взять мой случай, то у меня «матрешки» неплохо усваиваются до 14 часов дня. Съел «матрешку» ближе к 18 часам — получи второй пик в 21–22. А вот если не подумал и съел в 21 час, то второй пик вылезет около 24–01 часа, в самом разгаре «сумеречной зоны». И тут ночной сон придется отменить, потому что иначе выбор невелик — или входить в сон в выраженной гипергликемии, которая сама по себе уйдет к 06–08 утра, и то не до конца; или делать серию болюсов на снижение, получить нормогликемию в 02 часа, но сильно рисковать развитием гипогликемии к 05–06 утра.
«Матрешки» столь же вкусны, сколь опасны. Вот моя горячая десятка «матрешек»:
Жирная пышная пицца с множеством мясных компонентов и/или сыров;
Чебуреки, особенно с бараниной;
Беляши;
Хачапури всех видов;
Жареные копченые колбаски с жареной картошкой;
Шашлык из баранины с жареной картошкой;
Суши и сашими с очень клейким (правильным) рисом;
Плотные хлебные сушки в неразумных количествах;
Горячий белый пышный хлеб «с пылу с жару»;
Пончики.
Что могу посоветовать?
«Не жрать!» Если же такой совет неприемлем,
то предложу паллиативную меру —
перед тем как идти туда, где «матрешек»
на столе будет много, а на часах —
время позднее, заранее смените инфузионную
линию инсулиновой помпы, стоя́щую более
суток. Всасывание инсулина будет идти
активнее, и вам понадобятся меньшие
дозы на коррекцию. Но тогда вместо «не
жрать!» придется не спать, по причинам,
описанным двумя абзацами выше. Потому
что самая плохая, но (пока) работающая
поджелудочная железа, все же, лучше, чем
самая передовая и продвинутая инсулиновая
помпа. Увы и ах, мои собратья по несчастью.
![]()
|
|
[19] Разумная глюкометрия,
или по ком пищит
глюкометр
Безусловно понимая вину перед Эрнестом Хемингуэем, все же не смог удержаться от аллюзии на заглавие бессмертного романа107. Я далек от кощунства, просто вопрос на самом деле непраздный — когда и для чего мерить сахар крови?
Глюкометрия — важнейший аутентичный метод самоконтроля для больного сахарным диабетом. Думаю, ни мне, ни вам не удастся найти ни одного человека, находящегося на инсулинотерапии, и не имеющего при этом глюкометра. Колют себе пальцы и получают результаты в окошечках глюкометров практически все. Но вот ценность получаемых результатов напрямую зависит от того, насколько испытуемые включают при этом свои головы.
Производители инсулиновых помп в руководствах к ним говорят минимум о четырех измерениях гликемии, которые следует проводить ежесуточно; в противном случае вести свой диабет на инсулиновой помпе нельзя. Я не разделяю их мнения, поскольку считаю, что четырех измерений в сутки непозволительно мало — картина перестает быть информативной.
Давайте обратимся к простой, но понятной, аналогии.
Представьте, что мы с вами каждый день садимся в джип. Вы — за руль, я — рядом, на место штурмана. Нам нужно проехать дистанцию, скажем, длиной в сто километров, по одному маршруту. Дорога предстоит неоднородная — то прямой участок, то серпантин, то «змейка», то асфальт, то грунтовка, то болото, а то и автомагистраль.
Ну, сказано–сделано. Поворот ключа, сцепление, рычаг коробки передач, газ, первая—вторая, в итоге — едем. На лобовом стекле у нас прилеплен хороший дорогой видеорегистратор — тот, что не только снимает картинку набегающего на нас дорожного полотна, но по GPS определяет наши координаты и мгновенную скорость.
Я смотрю на экран регистратора, на коленях у меня планшет, на нем я фиксирую все важные параметры, выдаваемые регистратором. Например, скорость. И думаю — буду—ка я записывать значения скорости через равные промежутки времени. Вы — крутите рулем и жмете на педали. А я фиксирую обстановку.
Доезжаем за три часа. Останавливаемся. Я начинаю анализ полученных данных. Если я измерял скорость каждые пять минут, то у меня на экране планшета — 36 значений.
0—я минута — 0 км/ч,
5—я минута — 35 км/ч,
10—я минута — 90 км/ч,
15—я минута — 15 км/ч,
20—я минута — 110 км/ч,
…
175—я минута — 45 км/ч,
180—я минута — 0 км/ч.
Задача выполнена, значения параметра получены. А какова же ценность этих значений? Она абсолютно нулевая. Вы смотрите на меня с укоризной. Мне очень стыдно. Я говорю:
— Слушай, давай завтра проедем по маршруту еще раз, а?
И вот назавтра мы снова трогаемся из той же точки А с надеждой добраться в ту же точку Б. Но я на этот раз веду себя умнее. Бросаю новомодный электронный планшет на заднее сиденье, а сам беру в руки блокнот и ручку. Заодно включаю навигатор с картой предстоящего маршрута, выбираю нужный мне масштаб отображения.
Едем. Приехали. Вы смотрите в мой блокнот, и вот что там видите в моих торопливых кривых закорючках (я вам поясню, если совсем будет неразборчиво!):
0—я минута. Старт. Дальше полтора километра прямое шоссе, можно разгоняться!
5—я минута. Лужи на протяжении 200 метров. Нужно сбросить с 90 км/ч до 35 км/ч, опасность аквапланирования!
…
13—я минута. После длинного прямого участка начинается серпантин, крутейший поворот на вхождении. Тормозим до 30 км/ч.
14—я минута. Продолжение серпантина, дорога сильно под уклон, к тому же разбита, ямы и лужи. Тормози. Тормози, я сказал, улетим сейчас!
15—я минута. 15 км/ч. Вроде проскочили. Разгоняйся, началась прямая широкая трасса на 30 км вперед.
…
80—я минута. Впереди пять километров бездорожья. Дождь был недавно, развезло. Передерни на нейтралку, притормози, вруби полный привод с понижайкой в режиме «4–Low», и снова на передачу!
81—я минута. Плывем на полном приводе по грязи. Корму носит так, что мама–не–горюй. Но джип честно идет свои 30 км/ч, и не за горами финиш.
…
175—я минута. Чудесная прямая дорога, но мы в городе, и впереди школа. Тормозим до 40 км/ч.
180—я минута. Приехали. Уставшие, но довольные и без потерь.
Сегодня вы моей работой вполне удовлетворены. Да, в моих записях теперь не 36 позиций, а всего 20. Но ценность каждой из них совсем не нулевая, потому, что по каждой можно восстановить подробную характеристику ситуации — что было, с какими привходящими, и почему. А по всей совокупности данных вы и я можем достоверно проанализировать весь наш путь в целом.
И вы, водитель, говорите мне:
— Когда поедем завтра, давай протестируем вот этот, этот и этот участок. Тут меня занесло — может, скорость была чрезмерной? А тут я руль недовернул и обочину на повороте зацепил. А вот здесь, наверное, и побыстрее можно было ехать…
И мы едем: завтра, послезавтра, через неделю. Снова и снова. Днем и ночью. В солнце и дождь. В плюс тридцать пять и в минус двадцать. И теперь мы знаем о нашей дороге почти все — настолько, что, кажется, сможем проехать ее с закрытыми глазами. Да, нам нельзя расслабляться. Вдруг — гвоздь в протектор поймаем? Вдруг — тормоза откажут? Да мало ли этих «вдруг». Но вы и я сделали главное: свели к минимуму влияние случайностей и «непоняток» на достижение нашего результата.
В этой главе я подробно и без утайки расскажу вам, когда и на что нужно обращать внимание при глюкометрии на инсулиновой помпе. Что нужно оценивать обязательно, а на что не стоит обращать внимания вообще. Паранойя в глюкометрии абсолютно лишена смысла. В нормальной повседневной жизни я сам измеряю сахар крови от 8 до 10 раз в сутки — этого оказывается более чем достаточно, потому что я не допускаю чрезвычайных ситуаций, а если таковые все же намечаются, максимально быстро их пресекаю в самом начале развития. Без спешки и суеты — опять же, работая на результат, а не увлекаясь процессом.
Но прежде, я хочу немного поговорить вот о чем. Нужны ли устройства непрерывного мониторирования глюкозы в реальном времени (CGM–RT, Continuos Glucose Monitoring Systems in Real Time), предлагаемые некоторыми производителями инсулиновых помп, и работающие в связке с помпами?
Для начала, предлагаю вам составить собственное мнение, прочитав исчерпывающую статью по сути проблемы, которую вы можете найти в открытом доступе108. Это для того чтобы вы были в курсе и могли аргументировано со мной соглашаться или не соглашаться. Мое же мнение заключается в следующем.
-
Рис. 33.
Инсулиновая помпа с системой CGM–RT и ее внешним инвазивным датчиком.
Безусловно, метод CGM–RT представляет собой огромный шаг вперед в деле достижения компенсации инсулинозависимого сахарного диабета. Он предоставляет данные в таком объеме, в каком получить их традиционной «прямой» глюкометрией нельзя. Кроме того, система CGM–RT, работающая в связке с инсулиновой помпой, способна распознавать ситуацию угрозы гипогликемии (например, в ночное время), самостоятельно останавливать введение базального инсулина и включать тревогу. Это и на самом деле — бесценно. Но, давайте не будем забывать пример, приведенный в начале главы. Получаемую при CGM–RT информацию нужно еще и грамотно анализировать и интерпретировать. А следом — действовать.
Действовать можно по двум принципиально отличным друг от друга алгоритмам. И данные для них можно (и нужно!) получать любой глюкометрией, в том числе и обычным глюкометром, что есть у каждого из нас. Оба алгоритма имеют свои плюсы и минусы.
Алгоритм первый.
Мы анализируем ситуацию. Убеждаемся, что имеют место достоверно заметные отклонения абсолютных значений от результата, который мы хотим получить. Затем применяем управляющие воздействия на наш «черный ящик», чтобы вернуть контролируемые параметры в нужный нам «коридор».
Что в «плюсе»? Четкое понимание, куда процесс уже пришел. Минимум сомнений в том, какое именно управляющее воздействие, какой амплитуды и длительности нам следует приложить для нормализации результата. А в «минусе»? Слишком большая задержка между моментом времени, когда возмущение было замечено и тем моментом, когда возмущение было устранено. Опасность «недолета».
-
Рис. 34.
Алгоритм коррекции уже развившихся отклонений по их абсолютным величинам.
Алгоритм второй.
Мы точно так же анализируем ситуацию. Но отлавливаем ранние тенденции в развитии отклонений. Понимая суть процесса, имея опыт и аналитические способности, мы немедленно применяем управляющие воздействия не к тому возмущению, которое уже развилось «в полный рост», а к его зачаткам. В результате контролируемые параметры возвращаются в нужный нам «коридор».
И снова: что в «плюсе»? Мы начали управляющее корригирующее воздействие гораздо раньше, чем при следовании первому алгоритму, и получили гораздо меньшее отклонение управляемого параметра в сочетании с высокой скоростью возврата в «коридор» оптимальных значений. Что в «минусе»? Мы могли ошибиться в понимании того, что происходит на самом деле, допустить «перелет» — и тогда «Хьюстон, у нас проблемы109». А если не ошиблись? Тогда у нас в «минусе» ничего нет. Нет минусов.
-
Рис. 35.
Алгоритм коррекции только еще развивающихся отклонений по их тенденциям (совмещено с предыдущим рисунком).
Возвращаясь к нашей проблематике. Алгоритмы коррекции сахара крови «для всех» пациентов (например, «калькулятор болюса» инсулиновой помпы) работают только по первому алгоритму. Но те люди, кто обладает знаниями и навыками, рано или поздно переходят к работе по второму. И получают гораздо лучшие результаты.
У CGM–RT есть одна опасность. Она называется «слишком много данных за период времени». Получаемый массив способен дезориентировать того, кто принимает решения о корригирующем управляющем воздействии. Это раз. И еще: точность метода по сравнению с прямой глюкометрией весьма низкая — два. Плюс, задержка между реальным значением по данным прямого измерения и тем, что показывает датчик, может достигать 15–20 минут — три.
Метод CGM–RT действительно хорош, когда анализом получаемых данных занимается опытный клиницист — причем здесь и сейчас. Благодаря своему опыту, он способен немедленно выработать адекватные управляющие воздействия. И то, в случае сомнения, он не преминет тут же обратиться к прямой глюкометрии.
CGM–RT незаменим, например, у маленьких детей в процессе их перевода с терапии шприц—ручками на инсулиновую помпу; тогда, когда нужно выявить у пациента ситуации, угрожающие развитием тяжелых гипогликемий при так называемом «лабильном» диабете. Но все это делается в условиях клиники, с доктором рядом. Во множестве же других ситуаций метод CGM–RT попросту избыточен. Особенно, если говорить о цене этих приборов и расходных принадлежностей к ним — не забывая, что они совместимы далеко не со всеми моделями помп, а лишь с теми из них, что находятся в «высоком» ценовом сегменте.
Вообще, если «взлететь над суетой» и посмотреть на рынок диабетической электронной техники сверху, мы обнаружим одну интересную нишу — в ней как раз и живут системы CGM–RT. Это устройства, которые, на первый взгляд, поставляют важную информацию — и как же их за это не любить и не привечать; а на самом деле — потворствуют безграмотности врачей и больных, отлавливая фатальные ошибки в инсулинотерапии. Ведь, если у тебя стоит CGM–RT–монитор, то вроде как в тяжелую гипогликемию уже не улететь. Так ведь? А откуда у пациента берется такая гипогликемия? От ошибки в дозировании препарата. А откуда берется такая ошибка? От непонимания сути происходящего в организме в данный момент времени процесса! Тогда что же будем делать? Что вернее — учить людей грамотно пользоваться инсулиновой помпой, или постоянно следить за гуляющей туда–сюда гликемией, которую, по большому счету, никто не контролирует, ни «лечащий» непонятно что и непонятно кого врач, ни сам больной?! Думаю, ответ очевиден. Для меня, по крайней мере.
На этом я заканчиваю с системами непрерывного мониторирования глюкозы в реальном времени, и возвращаюсь к основной теме главы: как часто, когда и зачем следует мерить сахар крови?
Порядок производимых измерений имеет четкое ветвление на два варианта. Если вы в самом начале пути, отлаживаете базальный паттерн и исследуете чувствительность вашего организма к инсулину при приеме пищи, вам не удастся делать это эффективно, если количество ежесуточных измерений будет меньше 15 раз. По крайней мере, у меня мерить реже не получалось. Но это — временная ситуация, и через 2–3 месяца количество измерений можно сократить без потери качества анализа картины и приема решений о времени и амплитуде управляющих воздействий. Если вы уже в стабильном состоянии, то количество измерений можно сократить. Сейчас я спокойно обхожусь 8–10 замерами сахара крови в сутки. И вот когда я их делаю.
После просыпания, перед приемом душа и завтраком — обозначу точку как (#01), это около 10–11 часов.
Через 2 часа после завтрака (#02) — около 13–14 часов.
Через 4 часа после завтрака (#03) — около 16 часов, это момент моего вхождения в дневную «сумеречную зону», обед у меня с 16 до 17, ужина у меня нет.
Через 2 часа после обеда (#04) — около 18–19 часов.
Через 4 часа после обеда (#05) — около 20—21 часа.
Через 6 часов после обеда (#06) — около 22–23 часов, это момент вхождения в мою ночную «сумеречную зону» и время принятия решения по ночной коррекции базального уровня, если потребуется.
Полуночный замер (#07) — 00 часов.
Контрольный замер (#08) — с 01 до 03 часов, далее сон.
-
Рис. 36.
Мои личные критические временны́е точки глюкометрии по времени суток.
А теперь пройдусь по всем точкам, расскажу об их смысле; о том, какую информацию я извлекаю из каждой из них, и что за этим следует.
(#01)
Подвожу итог вчерашнего дня. Я должен войти в эту точку на нормогликемии, которая составляет для меня 4,8–5,2 ммоль/л. Если я в гипергликемии, следует болюс на коррекцию и дополнительный болюс (одновременно) на время отсоединения помпы для принятия душа. Если в нормогликемии — только дополнительный болюс. Если значение сахара крови в пределах от 4,2 до 4,7 ммоль/л, то это отменяет дополнительный болюс «на водные процедуры». При значении 4,1 ммоль/л и ниже (что крайне редко), следует прием одной—двух таблеток глюкозы.
(#02)
Двухчасовой период после завтрака должен у меня заканчиваться гликемией 6,5–7,5 ммоль/л. Делаю болюс на снижение, если результат выше. Если значение располагается внутри границ интервала, тоже небольшой болюс на снижение. Если вижу гликемию менее 5,0 ммоль/л, то принимаю немного черного горького шоколада (один—два квадратика — каждый из них 0,5 ХЕ), не забыв сделать болюс на еду. Учитываю, естественно, какова моя физическая и умственная активность в это время, и делаю соответствующие поправки на нее.
(#03)
Это вхождение в дневную «сумеречную зону». Время, чреватое развитием гипо—гликемии. Дневным «сумеркам» противопоставляется нормальный обед. Если мой рабочий график таков, что обедать нужно раньше, то переношу обед чуть позднее точки (#02).
(#04)
К этому времени постпрандиальная гипергликемия должна уйти, оставив законные 7,0–7,5 ммоль/л. Если я в покое, делаю небольшой болюс на снижение. Если в делах, а, тем более, за рулем — болюса не делаю. При гликемии выше 8,0 ммоль/л — полноценный болюс на снижение вне зависимости от нагрузки в это время.
(#05)
А вот это крайне интересное время. Вечерние «сумерки» еще не начались, но уже где—то близко. Главное в этой точке — не допустить гликемии ниже 5,0–5,5 ммоль/л. Если я вижу, что тенденция к снижению гликемии есть (по показаниям глюкометра и субъективным ощущениям), то вновь съедаю 2 квадратика горького шоколада, не забыв сделать болюс на еду. Несмотря на небольшой объем, они очень быстро выправляют ситуацию, голод исчезает. Если поддаться на искушение и вместо шоколада съесть что—то белково—жировое, то «сумеречная зона» стартует прямо сейчас и потребует длительной коррекции незначительной гипергликемии.
(#06)
Время обязательного вхождения в «сумеречную зону». Если голода нет, прекрасно. Есть? — хрущу морковкой, не забыв про болюс. Голод исчезает, гликемия в пределах 5,0–5,5 ммоль/л.
(#07)
Время оценки прохождения начала «сумерек». Важнейшая контрольная точка. Если мои действия за прошедший в бодрствовании день были верными, то я должен находиться в состоянии нижнего предела моей нормогликемии: 5,0–5,2 ммоль/л. Если я в гипергликемии, то самое время для болюса на снижение. Гипогликемии в это время не бывает, а, если она есть, то я допустил грубые ошибки в последние 5–6 часов, и исправлять я их буду с помощью очень небольшого количества глюкозы. Главная задача в этой точке — не допустить раскачки.
(#08)
Последний замер перед сном. Съедание чего—то белково—жирового (те самые знаменитые 50 граммов) для нейтрализации «сумерек». И уход в сон.
***
Если бы все и всегда было так идеально, как я это только что описал, то, наверное, было бы даже скучно. На деле, жизнь часто вносит коррективы. Например, нужно выехать в четыре утра в аэропорт. Или успеть днем на несколько встреч, поэтому никаких обедов, а вместо них ужин в 21 час. И если днем ситуация редко бывает опасной, то вот вечерние «сумерки» очень не любят неуважительного отношения к себе.
Для прохождения вечерней «сумеречной зоны» в различных чрезвычайных ситуациях у меня есть вот какой методический прием. Итак, в 21 час у меня ужин дома. Или, еще того веселее, в компании — с друзьями или по делам. Я знаю — неоднократно проверял опытным путем — что адекватность реакции «черного ящика» восстановится к 03–04 часам следующего суточного цикла. Допустим, ужин заканчивается в 23 часа. В 01 час я делаю контрольный замер. Но он по своей сути теперь не точка (#08), хотя по времени совпадает с ней. В нормальной точке (#08) пищеварения нет, а в этой сейчас оно в самом разгаре.
Я делаю болюс на снижение, после этого — внимание! — отключаю базальную инфузию вообще на 4 часа и замещаю ее БКВ с амплитудой, чуть меньшей амплитуды базальной инфузии в начале интервала. Зачем? В моем паттерне базальной инфузии в это время начинается «горб». А я уже сделал болюс на снижение, и он значительный. Если я оставлю нормальную «базу», то могу передозировать управляющее воздействие. А так у меня будет не «горб», а плато. В 05 часов я просыпаюсь по будильнику. Корректирую гипогликемию, если она есть (практически нет никогда). Обычно же делаю еще один болюс на снижение. Но время извращенной реакции «черного ящика» уже прошло: включаю нормальный паттерн базальной инфузии и засыпаю. Утром в 80% случаев я проснусь с нормогликемией, в 20% — с умеренной гипергликемией, которая компенсируется абсолютно предсказуемым образом.
Главная задача при прохождении «сумерек» в том, чтобы не допустить раскачки, авторезонанса системы управления. И лучше получить утреннюю легкую гипергликемию, чем улететь в гипо–состояние, из которого приятных выходов, когда вы спите, не существует. В результате будет в лучшем случае выраженная реактивная гипергликемия утром, а в худшем — тяжелая ночная гипогликемия, чего допустить нельзя ни при каких обстоятельствах.
Вообще, если у вас есть подозрение на возможное развитие ночной гипогликемии, то существует только один выход — не спать, а действовать на ее предотвращение. То же самое относится и к гипергликемии. Допуская и то, и другое, вы берете сами у себя кредит, расчет за который производится сокращением времени вашей жизни. Поэтому «лучше не поспать, чтобы не проспать» (© опять мой).
Было бы нечестным не упомянуть еще об одном приеме подготовки к вхождению в вечерние «сумерки» в чрезвычайной ситуации, который я использую. Я называю его «ступенькой». Но, прежде чем рассказать о нем, предупреждаю: это прием для опытных операторов инсулиновой помпы.
Когда вы смотрите рекламу по телевизору, часто можно увидеть надписи: «Не повторять! Трюк выполнен профессиональными каскадерами». Если говорить об инсулинотерапии, то вы не будете профессиональным каскадером, пока пользуетесь режимом «помощника болюса» инсулиновой помпы. Пока вы не научитесь — не просто считать, а понимать, где и как можно поймать отстроченную передозировку инсулина — вам так делать нельзя.
Если же вы все же умеете обходиться без этого «режима для чайников», то вот вам суть приема «ступеньки». «Сумерки» очень плохо реагируют на передозировку базального паттерна при вхождении в них, причем, что опасно, реакция не немедленная, а отсроченная. То есть передозируете вы «базу» до «сумерек», а реакция на передозировку начинается уже внутри «сумеречной зоны». Если мне предстоит беготня прямо до «сумерек» (физическая и умственная активность), и при этом не намечается никакой еды (нет времени и возможности), то я вообще останавливаю базальную инфузию, и включаю «ступеньки».
Представим для простоты, что скорость моей базальной инфузии в это время составляет 1,0 ЕД/ч. И у меня остается 4 часа до вхождения в «сумерки». Тогда каждый час я ставлю БКВ на 1,0 ЕД сроком на 30 минут. Но спустя 15 минут я его принудительно прерываю. Таким образом, я получаю 0,5 ЕД в первые 15 минут каждого часа. За 4 часа суммарно я получу 2,0 ЕД инсулина.
Что это такое? Это «база»? Нет. Это болюс? Тоже нет. В помпе даже не существует такого режима, его приходится искусственно эмулировать. Это — «ступенька». Строго говоря, это интермиттирующая (прерывистая, перемежающаяся) «база», выполненная по технике прерванного болюса. К концу 4—часового периода я прихожу уставший (потому что работал), слегка голодный (потому что не ел), но в адекватном состоянии нормогликемии и без раскачки из—за передозировки базального паттерна. Теперь — важно! — откуда опасность? Оттуда, что я только для примера выставил значение амплитуды паттерна в 1,0 ЕД/ч, а болюсов в 1,0 ЕД на 30 минут. В реальности, все цифры совсем другие, и, поверьте, за промах придется расплачиваться. Вот почему «ступенька» — удел опытных.
Скажу больше: у меня есть и другие приемы, например, «провокационный гипогликемический тест» (название мое). Но озвучивать их в книге не буду, потому что в руках неопытного человека они могут быть фатальными. Я давал Присягу врача, а главная врачебная заповедь, сформулированная Гиппократом — «noli nocere», что означает «не навреди». Поведаю о них, если потребуется, но уже в рамках серьезного профессионального разговора.
Пора заканчивать
главу. Я рассказал вам о том, что знаю и
умею сам. Вам не следует слепо копировать
мои методы, потому что я апробировал их
на себе, а не на вас. Вполне возможно,
что для вас потребуются модификации;
и, возможно, значительные. Экспериментировать
можно и нужно, но только после того, как
вы в полной мере овладеете базовыми
знаниями и навыками. Помните: любые
методические указания — лишь отправная
точка, не более того. А глюкометр и
помпа — всего лишь ваши инструменты.
Когда вы управляете инсулиновой помпой,
нужно критически относиться к результатам
и постоянно держать голову во включенном
состоянии. Это трудно. Но другого выхода
я не знаю.
![]()
|
|
[20] Болюс на снижение, или двуликий Янус110
Болюс на снижение (второе его название «коррекционный болюс») — это любой болюс, который делают в промежутке времени спустя два часа от последнего приема пищи и вплоть до следующей еды. Смысл такого болюса заложен в его названии. Он предназначается для приведения текущего значения гликемии к целевому. Болюс на снижение может быть однократным или многократным.
Для меня весьма интересна функциональная природа такого болюса. Ведь, если вдуматься, то, строго говоря, его нельзя отнести ни к болюсам, ни к базальному паттерну. Когда мы делаем болюс «на еду», то полагаем, что весь содержащийся в нем инсулин будет израсходован для утилизации съеденной пищи. Когда мы ведем с помощью помпы инфузию базального паттерна, мы считаем, что эта часть инсулина предназначается для управления той частью гликемии, которая не зависит от приемов пищи, а отражает внутренние механизмы функционирования организма.
Получается весьма стройно, но — некорректно. Почему? Потому что мы не настолько хорошо знаем тот «черный ящик», которым управляем. Мы лишь приблизительно, по одному интегративному (измеряемая гликемия) и нескольким косвенным (все остальное, кроме гликемии) критериям можем предполагать — именно предполагать, а не точно утверждать — что в ответ на наши управляющие воздействия получим тот или иной результат. Но результат очень часто оказывается далеким от того, что мы ожидали получить. Тогда мы осуществляем экстренные коррекционные воздействия, и как раз к ним относится болюс на снижение.
Причем, когда мы делаем коррекционный болюс, то не можем с уверенностью сказать, на что именно мы пытаемся воздействовать — на постпрандиальные последствия или на базовый паттерн, поскольку речь идет о том, что «гликемия вообще» далека от целевого значения. А в какой мере за это отвечают последствия пищеварения и недостаточно корректные уровни базального паттерна инфузии, мы сказать не можем: нет у нас инструментов для точного исследования и измерения.
Но мы можем идти «от противного». Во—первых, чем меньшая амплитуда болюса на снижение нужна через два часа после еды, тем точнее был подобран болюс на еду. Во—вторых, чем меньшее количество коррекционных болюсов (и с меньшими амплитудами) требуется в промежутке через два часа после еды и до следующего приема пищи, тем точнее у нас подобраны значения паттерна базальной инфузии. Значит, идеальная ситуация заключается в том, чтобы коррекционных болюсов не потребовалось вовсе. И к ней, безусловно, следует стремиться. Возможна ли она? — да, но крайне редко.
Я так долго рассказываю о сути болюса на снижение только с одной целью — чтобы вы не расстраивались всякий раз, делая его. Обойтись без коррекционных болюсов невозможно. Кстати, встроенные калькуляторы болюса инсулиновых помп и соответствующие приложения для мобильных устройств никогда не отличались особой точностью в расчете коррекционных болюсов. Это следует принять как данность и взять на себя смелость оценивать объем и паттерн коррекционных болюсов самостоятельно — чем мы сейчас с вами и займемся. В подавляющем большинстве болюсы на снижение пациенты делают с помощью стандартных однократных болюсов, и не особо при этом задумываются. А зря.
Позволю себе привести аналогию. Все мы в детстве любили качаться на качелях. Что до меня, так я однажды улетел с них так, что только благодаря счастливому случаю последствия не стали плачевными. Представьте себе, что ваш товарищ качается на качелях с очень хорошей амплитудой. А вы хотите его раскачивание остановить. Как вы поступите? У вас есть две возможности.
Первая — схватиться из всех сил за одну из двух металлических подвесок, упершись изо всех сил ногами в землю, и попытаться остановить процесс качания за один раз. С большой вероятностью, вам это не удастся, потому что кинетическая энергия качелей велика. Вы или повредите руку, или вас, как пушинку, сдернет с того места, где вы стоите. Результат не достигнут. А вот вам вторая — несколько раз в определенных местах траектории прилагать мягкое, но сильное настойчивое противодействие поступательному качающему движению. Вы заметите, что с каждым качанием его амплитуда будет становиться все меньше, пока качели совсем не остановятся. При этом вы без проблем останетесь на месте. Результат достигнут.
Разница между первым и вторым вашими подходами в том, что в первом случае вы применили однократное управляющее воздействие, оказавшееся из—за характеристик системы неэффективным; а во втором вы «размазали» управляющее воздействие по времени, и выполнили вашу задачу без лишних усилий.
Ровно та же самая ситуация наблюдается, когда мы делаем коррекционный болюс. Точно также, мы можем ввести его однократно, сделав стандартный болюс (СБ), или растянуть его по времени, сделав болюс квадратной волны (БКВ). Здесь вы можете меня поправить: возможен и третий путь, сочетанный, то есть болюс двойной волны (БДВ). Вы внимательны, принимаю вашу поправку.
Как выбрать тип коррекционного болюса? Чтобы ответить на этот вопрос, нам нужно определить, какими характеристиками обладает процесс изменения гликемии по времени. Таких характеристик можно выделить три:
Амплитуда гликемии в данный момент времени;
Скорость изменения гликемии в данный момент времени, то есть первая производная амплитуды по времени;
Направление процесса, то есть знак первой производной: увеличение (знак «+») или уменьшение (знак «–»).
Давайте посмотрим, как измерять все эти три параметра на практике. Произведем два измерения гликемии, начиная с полутора часов после введения болюса на еду, и отстоящие друг от друга, например, на полчаса. Вот что мы получаем.
-
Рис. 37.
«Разгоняющаяся» гликемия.
Первое значение равняется 9,0 ммоль/л, а второе — 11,0 ммоль/л. Тогда скорость изменения гликемии по сравнению с исходной точкой составит:
V = (11,0 – 9,0) ммоль/л : 0,5 ч = + 4,0 ммоль/л/ч
Мы видим, что гликемия нарастает со скоростью 4 ммоль/л/ч, то есть процесс «разгоняется».
А теперь второй пример, в тех же самых условиях.
-
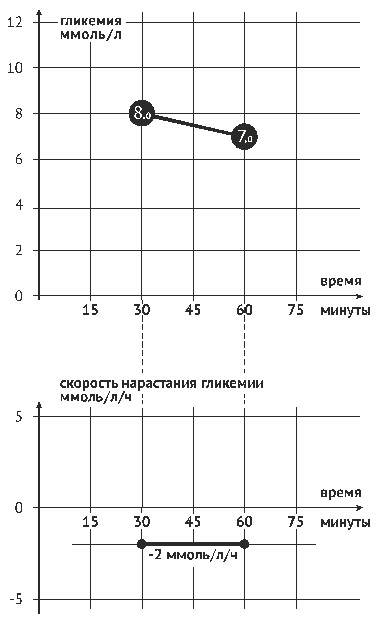
Рис. 38.
«Тормозящая» гликемия.
Первое значение равняется 8,0 ммоль/л, а второе — 7,0 ммоль/л. Тогда скорость изменения гликемии по сравнению с исходной точкой составит:
V = (7,0 – 8,0) ммоль/л : 0,5 ч = –2,0 ммоль/л/ч
Мы видим, что гликемия изменяется со скоростью –2 ммоль/л/ч, то есть процесс «тормозится».
В нашем первом примере пик гликемии еще впереди и процесс разгоняется (или, возможно, пик уже достигнут и процесс стабилен), а во втором пик гликемии позади и процесс тормозится.
Если мы прилагаем к «разгоняющемуся» процессу однократное управляющее усилие с высокой амплитудой, то большого вреда не будет, впрочем, возможно, и большой пользы тоже — процесс затормозится в большей или меньшей степени.
Но вот если мы приложим к уже «тормозящему» процессу такое же однократное высокоамплитудное усилие, то мы с высокой вероятностью можем ускорить торможение, причем так, что гликемия по инерции «пролетит» ниже нашего целевого уровня и окажется в той области, которую «мы не заказывали».
Если бы у нас с вами была система мониторирования глюкозы в реальном времени (CGM–RT), о которой мы уже говорили, то мы бы могли наглядно получать графики скорости измерения гликемии и непосредственно определять тенденции поведения гликемии. Для этой цели CGM–RT незаменима. Но у нас (по крайней мере, у меня) такой системы нет. Что делать? Есть всего два выхода.
Всегда проводить более частые измерения, пользуясь методом прямой глюкометрии. Если у вас хороший (точный) глюкометр, то вы получите результат не хуже, а, зачастую, лучше, чем при использовании CGM–RT. К недостаткам такого метода относится значительное увеличение расхода тест–полосок, что чувствительно с точки зрения бюджета.
Проводить более частые измерения методом прямой глюкометрии, предварительно разделив все возможные ситуации на несколько групп, например на 10–12. Съедено то—то и то—то — ситуация №1. Съедено что—то другое в сочетании с чем—то третьим — ситуация №2, и так далее, пока не будут исследованы все встречающиеся комбинации.
Подбор пищевых позиций идет не по их непосредственным названиям, а по тому, как они перевариваются и усваиваются организмом. То есть, например — мясо, рыба, свежие овощи, сыры, изделия из теста, вареный картофель, жареный картофель, сладости, мороженое, и их сочетания. Важно: в процессе измерений я не делал болюсов на снижение, а ждал, пока пройдут 2 часа — чтобы результат был чистым.
Да, тест–полосок ушло много — но один—два раза. У меня в общей сложности получилось около полутора десятков таких сочетаний. Каждое из сочетаний я исследовал дважды, в разные дни. У меня не стояла задача сверхточного измерения — мне нужно было выявить тенденции. Весь процесс занял у меня около двух месяцев. Когда он был закончен, я располагал «картой поведения» сочетаний пищевых продуктов. Мне удалось выявить общие закономерности в поведении гликемии при «предъявлении» конкретно моему организму тех или иных сочетаний пищевых продуктов.
Далее я разделил все сочетания по их поведению на протяжении 2 часов после приема на четыре типа:
Стабильная гликемия;
«Разгоняющаяся» гликемия;
«Тормозящая» гликемия;
«Аномальная» гликемия, которая представляла собой комбинацию из двух поведений — первого и второго (кстати, именно к этой группе относятся пищевые позиции, описанные мной в главе «Еда—засада»).
После этого я предположил, что:
Для стабильной гликемии достаточно применять коррекционный болюс в виде однократного введения стандартного болюса (СБ);
Для «разгоняющейся» гликемии следует применять два болюса: сначала стандартный болюс (СБ), а через час — болюс двойной волны (БДВ) в половинном объеме от первого СБ с соотношением в нем стандартной и квадратной части 50% на 50% и длительностью квадратной части в 30 минут;
Для «тормозящей» гликемии следует применять только болюс квадратной волны (БКВ) в объеме 30–50% от стандартного болюса (СБ) для стабильной гликемии;
Для «аномальной» гликемии следует делать все то же, что для стандартной, но полагаться на размышления к концу 2—часового периода нельзя — нужно проводить реальные измерения и далее действовать по обстоятельствам.
На проверку моих предположений у меня ушло несколько месяцев. Первое, что пришлось сделать, это отказаться от еды, попавшей в группу «аномальной» гликемии, потому что результаты в ней были отвратительными. Что же до первых трех групп, то мои предположения в целом подтвердились. И теперь я, в зависимости от того, что съел, использую именно ту структуру коррекционного болюса, которая дает мне наилучший результат.
У меня ушло около полугода (!) на то, чтобы спланировать, провести и интерпретировать эксперимент. Важно отметить, что проводил я его, уже находясь в состоянии компенсации — то есть, базальные паттерны были отлично отлажены, а мой «черный ящик» не болтало из стороны в сторону на пути к «лабильному диабету». Те результаты, которые я описал, характерны и адекватны именно для моего организма.
Я охотно допускаю, что в вашем случае «поведение» гликемии будет отличаться, возможно — значительно. Я также думаю, что, возможно, и не стоит экспериментировать над собой, а можно просто пользоваться СБ на снижение; и на этом все. Я же поступил так, как поступил, потому, что хотел приблизиться к совершенству в осуществлении процесса компенсации своего диабета с помощью инсулиновой помпы.
Полученный результат
удовлетворяет меня целиком и полностью.
К тому же, он прекрасно иллюстрирует
положение — «знание некоторых
принципов легко возмещает незнание
некоторых фактов111».
И это меня несказанно радует.
![]()
|
|
[21] Анализ результатов
Я знаю немало людей, кто не дружат с цифрами. Чтобы встретиться лицом к лицу с одним из них, мне достаточно посмотреться в зеркало. Значит, чтобы заставить меня заниматься учетом и контролем, должно было произойти нечто из ряда вон выходящее. И оно произошло: я понял, что с помощью дневника самоконтроля, несложных наблюдений и примитивных расчетов на его основе могу управлять ситуацией, а не идти у нее на поводу. И это проще, чем может показаться на первый взгляд.
Сейчас я с вами просто пройду по точкам, на которые обязательно нужно обращать внимание. Мы выясним, какая нам будет польза от того, чтобы не просто записывать цифры и буквы в соответствующие ячейки, а разумно их интерпретировать.
Текущие показания глюкометра.
Тут понятнее некуда, но все же. Каждый день мы что—то едим. Если взять себе за правило только раз в неделю всегда («всегда» здесь — ключевое слово!) есть одно и то же, без вариаций по меню и количеству съеденного, то очень скоро мы наглядно увидим, как и по какой закономерности меняется углеводный коэффициент (УК), которым мы пользуемся в расчетах, то есть — чувствительность нашего «черного ящика» к инсулину. Поскольку едим мы три—четыре раза в сутки (я исключение, я ем два раза), то мы увидим, как меняется этот коэффициент в разное время суток.
Делаем так. Съедаем завтрак с дозой болюса на еду, которую считаем правильной. Меряем сахар крови через два часа, вводим коррекционный болюс. Еще через два часа получаем окончательный результат гликемии. Через неделю, в тот же самый день, в то же время, готовимся снова съесть точно такой же завтрак. Открываем дневник — смотрим, что было неделю назад: «перелет», «недолет» или точное попадание. Корректируем в соответствии с ретроспективой дозу болюса, снова два раза меряем сахар крови. Точно так же делаем для всех остальных приемов пищи.
Буквально через 4–6 недель вы будете знать ваш реальный углеводный коэффициент с точностью до второго (!) знака после запятой, безо всяких непонятно кем сделанных и непонятно как настроенных калькуляторов («помощников») болюса. Вы с удивлением обнаружите, что ваши болюсы на еду стали точнее, а коррекционные болюсы теперь имеют меньший объем.
Причем, если у вас в статистике не 4–6, а 40–60 недель, то вы можете построить график изменения коэффициента по месяцам и временам года, а также понять, как влияют всякие экстремальные события вроде географических перемещений и рабочих нагрузок на ваш коэффициент. И уже на второй год наблюдения вы будете колоть болюсы с такой точностью, которая поразит не только вашего врача (если он у вас есть), но и вас самих.
Аналогично, вы отладите и фактор чувствительности к инсулину (ФЧИ), задействованный в расчете базального паттерна. А, как мы с вами знаем, «черному ящику» очень не нравится, когда мы толкаем его из стороны в сторону неразумными возмущающими воздействиями. Минимизировав наши неверные действия, мы добьемся практически автоматического и незатратного поддержания нормогликемии.
По моему опыту, достаточно 3–5 минут в конце каждого дня для того, чтобы проанализировать информацию о прошедших сутках и спланировать изменение дозировок на следующий день. Чем больше данных у нас в дневнике, чем он длиннее — тем информативнее и ценнее.
Накопительные показания глюкометра.
Хороший глюкометр держит в стековой памяти 500 текущих измеренных значений гликемии. Нам эта его конструктивная особенность не нужна, поскольку все измерения уже давным—давно занесены в наш дневник. Нам нужна другая особенность хорошего глюкометра. Она заключается в том, что глюкометр рассчитывает средние значения гликемии за определенные периоды времени, а именно за 1 неделю, за 2 недели, за 1 месяц и за 3 месяца.
Смотрите, как он это делает. Текущие показатели гликемии накапливаются в стековой памяти устройства и располагаются там в ретроспективном порядке, то есть от «сейчас» к «давно в прошлом». Если вы измерили сахар 300 раз, то в 300 ячейках записано значение показателя, а в оставшихся 200 — девственно чисто, там пока одни нули. Когда измерений стало 500, заполнены все ячейки. Как только их стало 501, самое новое измерение занимает первое место, 499—е — последнее, а бывшее 500—е стирается из памяти навсегда.
А теперь внимание. Представим себе для простоты расчета, что мы меряем сахар крови ровно 10 раз в сутки — ни разом меньше, ни разом больше. Тогда все ячейки памяти заполнятся за 50 суток, после чего старые показатели начнут сбрасываться. Среднее показание за 1 неделю будет рассчитано на основании 70 измерений, и оно окажется верным. То же самое относится к показанию за 2 недели (140 показаний). Показание за 1 месяц глюкометр посчитает на основании 280 (обычный февраль), 290 (февраль високосного года), 300 (все месяцы, состоящие из 30 дней) или 310 (все месяцы, состоящие из 31 дня) показаний. А вот дальше начнутся проблемы, потому что даже два месяца не влезут в память, а уж три — тем более (это как гарантия на новый автомобиль — 100 тысяч километров пробега или три года эксплуатации, в зависимости от того, что наступит раньше). Несложно, взяв калькулятор, подсчитать, что три месяца гарантированно останутся в памяти, только если измерять сахар крови не чаще 5 раз в сутки. А этого нам мало.
Что делать? Раз в месяц записывать в отдельный документ среднее значение гликемии за месяц. По прошествии трех месяцев у вас есть три цифры. Вы их складываете и делите на три. В итоге получаете цифру средней гликемии за три месяца. После чего идете и сдаете анализ крови на гликированный гемоглобин. Получив результат анализа, вы делите значение средней гликемии на значение гликированного гемоглобина, и получаете переводной коэффициент.
Каков его смысл? Этот коэффициент отражает, как для вас персонально уровень гликированного гемоглобина зависит от среднего уровня гликемии. Проводя измерения в течение года, вы получите 4 значения гликированного гемоглобина, 3 650 (или 3 660) непосредственных значений гликемии и 4 точных значения средней гликемии за 3 месяца. Построив график изменения коэффициента на протяжении года и найдя среднее значение, вы сможете предсказывать, какой гликированный гемоглобин у вас прямо сейчас — например, в какую сторону и насколько он мог измениться за последний месяц.
Я прекрасно понимаю, что данные глюкометрии «зашумлены», что анализ гликированного гемоглобина зависит от того, какая лаборатория какими приборами и с применением каких реактивов его делает. Но нам не важны точные цифры — нас с вами интересуют тенденции. Понимая тенденции, мы даже в сравнительно коротком «окошке» продолжительностью от 2 недель до 1 месяца можем понять, куда идет процесс — улучшается, ухудшается или сохраняет стабильность. И, соответственно, принять аргументированные решения об изменении инсулинотерапии как количественно, так и качественно.
Существуют и более сложные методы анализа — например, расчет вариабельности гликемии. Здесь уже простым калькулятором не обойтись. Однако есть приложения, в том числе и мобильные, которые прекрасно справляются с задачей. Сопоставление вариабельности гликемии и уровня гликированного гемоглобина позволяет более точно оценить свое состояние. Если кратко, то лучше иметь более высокие цифры гликированного гемоглобина и незначительную вариабельность гликемии, чем более низкий гликированный гемоглобин вкупе с высокой вариабельностью гликемии — в последнем случае повреждающее действие глюкозы на сосудистую стенку более выражено.
Не нужно каждый раз трястись как осиновый лист, получая раз в квартал результат клинического анализа в лаборатории. Нужно грамотно проводить свой собственный анализ, предсказывать возможное развитие негативных изменений гликемии и своевременно принимать меры к их устранению.
Суточная доза инсулина.
Инсулиновая помпа каждый день подсчитывает этот показатель в автоматическом режиме. Объем стековой памяти, в которой он сохраняется в помпе, варьирует в зависимости от производителя и конкретной модели устройства. Для того, чтобы избежать утраты результатов, ежедневно сдвигаемых за пределы стековой памяти, следует ежедневно фиксировать их в дневнике самонаблюдения.
Уменьшение или увеличение суточной дозы само по себе малоинформативно. Его следует оценивать в совокупности с другими показателями. Так, уменьшение суточной дозы с одновременным уменьшением средней гликемии отражает повышение чувствительности организма к инсулину и характеризует улучшение ситуации в целом.
Увеличение дозы с увеличением средней гликемии — плохой признак. Он свидетельствует о нарастании явлений декомпенсации. В качестве причин явления следует рассмотреть неадекватность дозировок инсулина, значительное нарушение разумного режима питания (например, увлечение блюдами, которые я определил как «еда–засада»), либо недостаточную чувствительность вашего организма к конкретному используемому препарату инсулина. Соответственно, следует привести в порядок дозирование аналога инсулина, нормализовать состав и режим питания, и/или проконсультироваться с врачом касательно замены используемого препарата инсулина другим.
Одновременно отмечу, что существуют ситуации, когда доза нарастает, а гликемия ухудшается в связи с внешними воздействиями окружающей среды — например, если вы на длительное время переезжаете жить в высокогорную местность112 или в местность со значительно повышенной среднесуточной температурой113 и высокой инсоляцией. Обычно, относительная адаптация к этим макробиотическим факторам наступает не позднее 1–3 месяцев с момента начала их действия. Однако следует понимать, что наилучшим способом коррекции в такой ситуации служит перемещение в географические и климатические зоны, где упомянутые стрессорные факторы отсутствуют.
Все перечисленные выше ситуации относятся к относительно неизменному течению заболевания. Но есть и другая большая группа механизмов нарастания суточной дозы — это снижение количества эндогенного инсулина, например, в конце «медового месяца» в дебюте диабета или при прогрессировании гибели бета—клеток поджелудочной железы, вызванном сопутствующими заболеваниями (например, гриппом).
Ну и, конечно же, суточная доза увеличивается у детей по мере их роста и развития.
Суточная доза базального инсулина.
Показатель не подлежит интерпретации в отрыве от общей суточной дозы. Следует понимать, что помпа не может его точно учитывать, потому что она не фиксирует применение вре́менных базальных профилей. Я уже рассматривал этот вопрос очень подробно в соответствующем разделе. Именно этот факт стал одной из причин моего отказа от таких профилей с их одновременной заменой на болюсы квадратной волны, отмечаемые в дневнике специальным цветокодированием. Показатель также не подлежит интерпретации без массы других прямых и косвенных параметров, совокупности которых посвящена практически вся книга.
Единственное, что можно по его оценке утверждать с высокой достоверностью, так это то, что чем более стабилен паттерн базальной инфузии изо дня в день в сочетании с максимальной близостью гликемии к целевым значениям, тем точнее вы управляете своим «черным ящиком» и тем более деликатно вы с ним обходитесь.
Хорошее самочувствие, высокая работоспособность, отсутствие гликемических эксцессов и стабильность базального паттерна — свидетельства адекватности компенсации вашего диабета. Напротив, постоянное применение вре́менных базальных паттернов означает лишь то, что базальный паттерн не отрегулирован, а вы проявляете поразительную настойчивость в раскачивании вашего «черного ящика», не подозревая, что рано или поздно ситуация может выйти из—под контроля в «лабильный» диабет.
Эпизоды гипогликемии.
Важнейший показатель, характеризующий адекватность компенсации сахарного диабета. Инсулинотерапия никогда не обходится без них. Поэтому каждый эпизод гипогликемии должен в обязательном порядке быть зафиксирован в дневнике самонаблюдения. Далее по ходу изложения вы найдете специальную главу, посвященную гипогликемиям. Пока же ограничусь лишь несколькими основополагающими моментами.
Любая гипогликемия имеет причину (причины), и возникновение каждого гипогликемического эпизода должно иметь объяснения. Если вы затрудняетесь пояснить тот или иной эпизод, вам следует начать «собственное расследование», которое завершится лишь с нахождением причин.
Подавляющее большинство гипогликемий связано с вашими, и только вашими, ошибками в планировании и осуществлении инсулинотерапии; меньшинство — с действием внешних факторов, которые трудно или невозможно контролировать. Ошибками нельзя пренебрегать — на них следует учиться. Развитие более одного эпизода гипогликемии в месяц — повод задуматься над адекватностью проводимой терапии.
Стремление повысить амплитуду целевого интервала гликемии с тем, чтобы избавиться от гипогликемий — глубоко порочно, потому что рано или поздно компенсация заболевания ухудшится, а гипогликемии вернутся. Только теперь они из «абсолютных» значений переместятся в диапазон «относительных».
Я переживаю в год в среднем два—три эпизода гипогликемий, и все они связаны с моими ошибками, неточностями, самонадеянностью и безрассудством в ситуациях, когда, наоборот, следует собраться и проявить внимание. «У каждой аварии есть фамилия, имя и отчество!» — говорил нарком железнодорожного транспорта СССР Лазарь Моисеевич Каганович114. Мне мои ФИО известны. Думаю, вам ваши — тоже.
Эпизоды гипергликемии.
Все абсолютно аналогично предыдущему вопросу, только с другим знаком. Буду экономить печатную площадь и наше с вами время.
На этом я завершаю
список параметров, которые рекомендую
вам для анализа. Справедливости ради
скажу, что для своих целей я также
анализирую длительности болюсов
квадратной волны (БКВ) и болюсов двойной
волны (БДВ), применяемых в некоторых
специфических ситуациях. Я варьирую их
для себя в диапазоне от 30 минут до 8 часов
включительно. Кроме того, я фиксирую
фазы Луны и делаю некоторые поправки в
базальном паттерне инфузии в зависимости
от них. Однако, поскольку в подобных
ситуациях я действую исключительно
интуитивно, то затрудняюсь сформулировать
формальный алгоритм, которым пользуюсь.
![]()
|
|
[22] Реагирование на гипогликемию
Формально, гипогликемия — это снижение концентрации глюкозы крови ниже 3,5 ммоль/л. Ведущая поисковая система Рунета на момент написания предыдущей фразы знала около 3 млн. документов, в которых встречалось ключевое слово «гипогликемия». Ведущая мировая поисковая система знала около 389 тысяч таких документов на русском и 5,5 млн. — на английском языке. Поэтому, я не вижу смысла переписывать из сторонних источников то, что уже давным—давно написано и друг у друга переписано.
Я расскажу вам о гипогликемии совсем в другом «ключе».
Гипогликемия при помповой инсулинотерапии явление частое. Впрочем, при терапии «на шприцах» она встречается еще чаще. При шприцевой инсулинотерапии есть объективная причина, по которой отстроиться от развития гипогликемии зачастую невозможно — это введение продленного инсулина для поддержания базального уровня регуляции. Если же пациент на помпе, то я расцениваю гипогликемию как чрезвычайное происшествие, из которого нужно сделать выводы, найти причины и устранить их с тем, чтобы пресечь развитие гипогликемических эпизодов как класса.
В научной, популярной и откровенно беллетристической литературе приводят десяток—полтора симптомов развития гипогликемического состояния. К ним относятся: головная боль, чувство голода, слабость, разбитость, головокружение, учащенное сердцебиение, нарушения зрения, двигательная дискоординация, одышка, потливость, дрожь в теле, плохое настроение, плаксивость, раздражительность, снижение концентрации внимания.
Одного взгляда на список (я могу сделать его в два раза длиннее, но мне просто лень, интернет вам в помощь) достаточно, чтобы понять — симптоматика гипогликемии у разных людей очень разнообразна. В общем, она представляет собой совокупность симптомов стрессового состояния различной выраженности; отсюда многообразие и расплывчатость картины.
Значит, у нас с вами есть только один путь, а именно — четко знать, какие именно симптомы гипогликемии характерны для каждого из нас; в каком порядке они возникают, и как, по мере усугубления ситуации, сменяют друг друга. Я уже рассказывал о том, как гипогликемия развивается у меня самого. Не вижу ничего зазорного в том, чтобы повторить это еще раз:
При легкой гипогликемии — чувство голода и покалывание в области солнечного сплетения. При средневыраженной — добавляется усиленная перистальтика кишечника и газообразование, плюс возникает легкая мышечная слабость. При начале тяжелой — симптомы первых двух стадий не прекращаются, но возникает тахикардия (даже притом, что я постоянно принимаю бета—блокаторы), онемение кончика языка и резкое повышение (именно повышение — не описка) остроты зрения.
Вам следует составить точно такой же список, в который войдут персонально ваши симптомы гипогликемического состояния. Если вы замечаете, что симптомы появляются, развиваются и сменяют друг друга в тех проявлениях и том порядке, который вы внесли в список, значит — у вас гипогликемия.
Если пациент — ребенок, то ответственность в его обучении знаниям о гипогликемии целиком и полностью лежит на взрослых. Им следует вместе с ребенком составить индивидуальный список симптомов и проследить за тем, чтобы ребенок их четко уяснил и мог самостоятельно диагностировать такое свое состояние без ошибок.
Я выделяю три основных компонента гипогликемической реакции, а именно:
Объективный;
Вегетативный;
Панический.
Под объективным компонентом я понимаю выход концентрации сахара крови за нижнюю границу приемлемого для вас интервала гликемии. Истинный компонент поддается инструментальной регистрации с помощью глюкометра.
Вегетативный компонент — ответная реакция вегетативной нервной и эндокринной систем организма на субкритическое или критическое снижение уровня сахара в крови. Он во многом поддается регистрации инструментальными методами (если рядом есть приборы для такой регистрации) и беглым осмотром больного, находящегося в гипогликемическом состоянии. Однако часть вегетативных симптомов ощущается только самим пациентом, и субъективно.
Панический компонент — это подсознательная реакция больного, проникающая в сознание, быстро вызывающая преходящие (транзиторные) психические изменения, и в связи с этим приводящая к транзиторным деформациям поведения больного. Что важно знать, панический компонент гипогликемии сопровождается изменениями в оценке больным окружающей ситуации, которая весьма часто представляется опасной и враждебной (например — в толпе, в общественном транспорте или за рулем автомобиля в час пик). Именно панический компонент, на мой взгляд, опаснее всего, потому что он может привести к тяжелым последствиям еще до того, как объективные изменения в состоянии больного приблизятся к критическим значениям.
Что делать, если развивается гипогликемия?
Прежде всего, нужно измерить сахар крови. Одновременно следует принять быстроусвояемые углеводы в количестве от 10 до 15 граммов в пересчете на чистую глюкозу. Затем, подождав 10–15 минут, повторно измерить сахар крови. Если гликемия возвратилась в приемлемые границы, то этого достаточно. Если гипогликемическое состояние продолжается или усугубляется, то прием «быстрых» углеводов нужно повторить.
Сразу после первого измерения сахара крови следует перевести инсулиновую помпу в состояние принудительной остановки. Решение о возобновлении инфузии инсулина нужно принимать после возврата гликемии в приемлемые границы.
Если больной на помпе неопытен, если вероятно, что им допущена серьезная ошибка в дозировке инсулина, то, помимо остановки помпы, при усугублении гипогликемии следует вызвать бригаду скорой помощи, а еще до ее приезда оказать ему первую помощь. Если больной находится в сознании, но дезориентирован, заставьте его съесть быстроусвояемые углеводы — в форме таблеток, геля, или обычного сахара. Если вы не знаете, как остановить помпу — отсоедините инфузионную линию от головки инфузионной системы. Если вы не знаете, как это сделать — отрежьте инфузионную линию. Нет ножниц или ножа — перегрызите линию зубами или просто оторвите.
Если больной потерял сознание, то он не сможет глотать. Размочите обычный пищевой быстрорастворимый сахар до состояния кашицы, откройте больному рот и положите сахарную кашицу в защечное пространство ротовой полости и под язык. При этом следите, чтобы язык не запал, а кашица не инспирировалась — чтобы этого не произошло, больного следует повернуть со спины набок.
Помните: если у человека, потерявшего сознание, на теле инсулиновая помпа, и/или в его личных вещах есть глюкометр, шприцы и инсулин, то в подавляющем большинстве случаев причина потери сознания — именно гипогликемия.
Самому больному, находящемуся на инсулинотерапии с помощью помпы, и склонному к развитию гипогликемических состояний, всегда следует иметь с собой набор экстренной самопомощи. Этот набор состоит из трех компонентов:
Быстроусвояемых углеводов в форме глюкозных (декстрозных) таблеток и/или специальных противогипогликемических гелей;
Индивидуального шприца с глюкагоном;
Индивидуального браслета, размещаемого на запястье.
С таблетками и гелями все понятно — продаются повсеместно, инструкция на коробке.
Теперь про шприц с глюкагоном115. Заранее приготовленный раствор препарата нестабилен и через короткое время становится неработоспособным. Значит, разводить его нужно непосредственно перед применением. А в этот момент пациент всегда в цейтноте. Поэтому, понять, как это делается, следует загодя. Можно взять один набор, приготовить раствор, но не вводить, а выбросить. Тогда в случае реальной ситуации, требующей его применения, у вас не будет растерянности: вы будете действовать правильно и быстро. Шприцевое введение глюкагона относится к методам интенсивной терапии. Как последствие его применения развивается стойкая и плохо купируемая гипергликемия длительностью до 12 часов. Но лучше пережить гипергликемию, чем погибнуть от гипогликемии — выбирать тут не приходится.
Индивидуальные браслеты повсеместно продаются в специализированных интернет–магазинах. Главное, что должно на нем быть, это сообщение, адресованное третьим лицам, о том, что вы страдаете инсулинозависимым диабетом и, возможно, сейчас находитесь в состоянии гипогликемии. Кроме этого, на браслете должны быть указаны ваше имя и телефон для связи с вашими родными.
При первых симптомах гипогликемии следует немедленно приступить к ее купированию. Помимо описанных выше неотложных действий, нужно прекратить работу и другую физическую активность, обязательно сесть, а по возможности — лечь. Если вы в общественном транспорте, попросите окружающих помочь вам — обратитесь к водителю, кондуктору, полицейскому, дежурному по станции, проводнику, стюарду. Не следует думать, что они не поймут, что с вами произошло. В последние несколько лет все эти сотрудники проходят специальное обучение, в ходе которого им преподают навыки первой помощи, в том числе и при гипогликемии. Если вы управляете автомобилем, нужно немедленно принять вправо (в странах с левосторонним движением — влево) и остановиться на обочине, включив аварийную сигнализацию. При усугублении ситуации вызвать службу экстренной помощи, сообщив по телефону марку, цвет и номер вашего автомобиля, а также место его нахождения. Называть номер мобильного телефона не нужно, он будет определен автоматически.
Если болен ребенок, то от родителей требуется заранее войти в контакт с воспитателями детского сада или школьными учителями, рассказать о заболевании ребенка и проинструктировать их о мерах, которые должны быть незамедлительно приняты, если у ребенка развивается приступ гипогликемии. Что важно: учителя не должны отпускать ребенка за пределы школы, слушая его заклинания «пойду домой, мне сейчас лучше станет». Все мероприятия по купированию гипогликемии и последующее наблюдение за ребенком должны проходить только в стенах школы, а после разрешения ситуации в этот день ребенка нужно передать родителям при личном контакте, и никак иначе!
Я не забуду ситуацию, в которую я попал тридцать с лишним лет назад. Молодая девушка (как оказалось потом, страдавшая диабетом и оказавшаяся в гипогликемии) упала в метро на рельсы, а мой случайный попутчик и я спрыгнули вниз, чтобы ее достать. Было страшно — и за нее, и за себя. Точнее, было очень страшно. Оттуда, снизу, выезжающий из тоннеля поезд выглядит совершенно иначе, чем в обычном ракурсе с платформы. Правда, я знал, что нужно ложиться в желоб между рельсами, но знание страха не отменяло. Коленки тряслись. Поэтому, гипогликемия — это всегда серьезно.
Чуть не забыл. Когда вы голодны, никогда не жуйте жевательную резинку. Жевательные движения вкупе с вкусом синтетического подсластителя вводят в заблуждение систему регуляции уровня сахара крови, что может приводить к развитию гипогликемии или усугублять уже начавшееся гипогликемическое состояние.
В заключение не постесняюсь повторить то, что уже не раз говорил на протяжении книги, и с чего начал эту главу:
Я расцениваю гипогликемию на помпе как чрезвычайное происшествие, из которого нужно сделать выводы, найти причины и устранить их с тем, чтобы пресечь развитие гипогликемических эпизодов как класса.
Я добился того, чтобы
в моей личной практике гипогликемии
стали очень редкими. А вся моя книга
написана для того, чтобы вы сделали то
же самое, не ссылаясь на «не могу» и
другие «обстоятельства непреодолимой
силы».
![]()
|
|
[23] Реагирование на «разгоняющуюся» гипергликемию
Строго говоря, все мои и ваши действия, начинающиеся с момента, когда мы достаем инсулиновую помпу из коробки и вставляем элемент питания в батарейный отсек — это наше реагирование на гипергликемию; ему посвящена вся книга. Однако есть гипергликемические ситуации, которые я хочу выделить и обсудить с вами особо.
Выраженные гипергликемии (сахар крови выше 14,0–15,0 ммоль/л) могут возникать даже у вполне компенсированных пациентов, находящихся на помповой инсулинотерапии, но особенно часто — у больных, страдающих так называемым «лабильным» диабетом.
Я выделяю две основные группы причин таких гипергликемий:
Злостное нарушение разумного пищевого режима с поглощением неоправданно большого количества блюд, которые я называю «еда–засада»;
Реакция организма после выраженной гипогликемии, имеющая компенсаторную природу, но, на самом деле, оказывающаяся ни чем иным как паническим ответом вашего «черного ящика» на предшествующее снижение концентрации сахара в крови.
И в том, и в другом случае течение гипергликемии носит злокачественный характер. Такая гипергликемия проявляет себя «разгоняющейся», малочувствительной и резистентной к коррекционным болюсам. Если ее купировать неправильно, то исходом — спустя некоторое время — станет «сваливание» в новый виток гипогликемии. Мы уже говорили об этом, когда обсуждали с вами феномен «инсулиновых качелей».
Как распознать «разгоняющуюся» гипергликемию? Измерьте сахар крови и сделайте коррекционный болюс в обычном для вас объеме для такого уровня сахара крови. Подождите час и повторно измерьте сахар крови. Если вы обнаруживаете, что показания глюкометра остались на прежнем уровне или даже выросли, то вы четко имеете сейчас дело с «разгоняющейся» гипергликемией. И действовать теперь нужно спокойно, жестко, но разумно.
Первое, что нужно начать делать немедленно — пить воду. За следующие час—полтора вам нужно выпить объем воды не менее 10 мл на каждый килограмм вашего веса. Так мы с вами активизируем естественный путь выведения избытков глюкозы с мочой, а заодно понижаем гематокрит и способствуем снижению вязкости и избыточной осмолярности крови.
Второе: нужно сразу вспомнить, что «разгоняющаяся» гипогликемия коварна и не терпит передозировки регулирующего воздействия. Поэтому, как бы ни хотелось подавить ее с помощью еще одной большой болюсной дозы, от этого нужно отказаться.
Третье — да, коррекционный болюс еще нужно будет сделать, и, возможно, не один. Но делать их нужно особым образом.
Итак, первый болюс вы уже сделали час назад. Теперь делаем еще один болюс, по объему составляющий половину (50%) от самого первого. И спустя час повторяем глюкометрию.
Важно: именно спустя час. Не спустя 40 или 50 минут, и не спустя 1 ч 10 мин или 1 ч 20 минут. Ровно спустя один час.
Если мы видим, что сахар крови остался на том же уровне или продолжает расти, снова делаем коррекционный болюс, но на этот раз — уже в объеме половины от второго (то есть, 25% от первого), и ждем еще час. Если же мы видим, что сахар начал снижаться, то не делаем болюса на снижение, как бы ни был велик соблазн «закрепить» достигнутый успех.
Спустя еще час, то есть в целом уже спустя три часа от момента, когда вы «отловили» гипергликемию, проводим еще одно контрольное измерение сахара крови. Если сахар крови продолжает расти (что маловероятно) или остается на прежнем уровне, то делаем еще один коррекционный болюс, на этот раз в размере 10% от самого первого.
Но, в подавляющем большинстве случаев гликемия начинает падать. Если она упала вдвое (например, было 15 ммоль/л, стало 8 ммоль/л), то не делаем болюса и ждем еще час. Если же она упала более чем вдвое, то на следующие два часа отключаем инфузию базального паттерна, ставя вре́менную базальную скорость 0 ЕД/ч сроком на 2 часа.
Последующее измерение гликемии проводим еще спустя час. Если сохраняется незначительная гипергликемия, ничего не предпринимаем — она еще через час—полтора уйдет сама. Если же есть тенденция к гипогликемии, принимаем глюкозные таблетки (и не забываем час спустя переключить помпу на инфузию нормального базального паттерна).
«Разгоняющаяся» гипергликемия очень опасна, если она развивается непосредственно перед началом или уже во время вечерней «сумеречной зоны». Опасна она тем, что «хвосты» от инсулина, которым мы боролись с гипергликемией в течение последних нескольких часов, будут работать в организме еще 6–8 часов. А они обладают кумулятивным эффектом, и, чем выше чувствительность к инсулину, тем более выраженное воздействие они оказывают на динамику гликемии, загоняя ее в гипогликемическую зону.
Последовательность по объемам корригирующих болюсов, которую я привел, суммарно выглядит так:
[100%] —> [50%] —> [25%] —> [10%],
или
[100%] —> [50%] —> [25%] —> [0%].
Нетрудно подсчитать, что в первом случае будет введено 185% с учетом первого коррекционного болюса, во втором — 175%.
Откуда взялись эти конкретные цифры? Они найдены мной сугубо эмпирическим путем, и характеризуют особенности метаболизма моего, и только моего, организма. Вполне возможно, что для вас последовательность будет выглядеть так:
[100%] —> [40%] —> [20%] —> [0%].
Или так:
[100%] —> [30%] —> [15%] —> [5%].
Борясь с «разгоняющейся» гипергликемией, мы вынуждены решать сложную задачу по взаимодействию с нашим «черным ящиком», находящимся в атипичных, «встревоженных», условиях функционирования. И неизвестных параметров здесь во много раз больше, чем доподлинно известных, которых — всего два: уровень гликемии и время, прошедшее от начала приложения управляющего воздействия.
Поэтому, вместо того чтобы бороться с «разгоном», гораздо разумнее его не допускать. Легко сказать, трудно сделать? Нет, и сделать тоже нетрудно. Жестко ограничить «еду–засаду» — раз. И, грамотно выставить паттерн базальной инфузии — два (тогда вы избежите сваливания в гипогликемию по поводу и без него). Адекватный базальный паттерн действует на организм чудесным образом, поскольку «черный ящик» на точной «базе» реагирует на наши просчеты в объеме болюсов гораздо спокойнее, не уходя в «разгон». Вот вам и — прощай, «лабильный» диабет, и — здравствуй, нормогликемия!
Ругать себя за
просчеты — дело неблагодарное и
пустое. Просто анализируйте причины
просчетов и не допускайте их впредь, с
удовольствием наблюдая за тем, как ваша
гликемия двигается в целевом коридоре
с минимальной вариабельностью. Что
может быть приятнее для тех, кто на
помпе?
![]()
|
|
[24] «Я буду долго гнать велосипед…» NEW!
Когда вы живете на помповой инсулинотерапии — всегда будьте готовы, как юные пионеры в советские времена. Готовы — к чему? Да к сюрпризам.
Приятный сюрприз заключается в том, что если все режимы хорошо отлажены, то ваша жизнь практически не отличается от жизни нормального здорового человека, имеющего право делать в слове «диабет» две орфографические ошибки. В том же заключается и сюрприз неприятный. Помповая инсулинотерапия расслабляет человека, ему, что называется, море становится по колено. А зря. Потому что превратиться из «человека с диабетом» в «больного диабетом» легче легкого — стоит лишь потерять контроль над ситуацией. Чтобы не оказаться «у разбитого корыта», мало строго выполнять все отлаженные алгоритмы подачи базального и болюсного инсулина, мало постоянно, разумно и четко, мониторировать собственную гликемию.
Жизнь не стоит на месте. Все меняется вокруг. Все меняется в вас самих. Вы сегодня и вы год назад — это «две большие разницы». Нужно всегда смотреть как минимум на шаг вперед. Лучше на два. На три в инсулинотерапии не видят даже гроссмейстеры.
Я был уверен, что я многому научился. Результаты говорили сами за себя. Я ошибался.
Вот, смотрите. Четыре года назад на страницах этой книги я писал:
В мой первый месяц на инсулиновой помпе мне было тяжело пройти даже сто метров. Через полгода я небыстро проходил два километра, держа в кармане глюкозные таблетки, поскольку каждая прогулка заканчивалась гипогликемией. Сейчас я прохожу десять километров бодрым шагом, без остановок (а это, между прочим 3 часа), и никогда не имею гипогликемии на финише.
Еще бы! Это было моей гордостью! Мне, всегда жившему по принципу сэра Уинстона Черчилля116, наивно казалось, что я пришел к значительным достижениям. Хорошо, что я вовремя опомнился. Помог, как всегда, случай.
В августе 2016—го, вскоре после выхода первого издания этой книги, я почему—то решил, что после сорока трех лет непрерывного курения мне нужно это дело закончить. Глагол «бросить» я намеренно не употреблял; он мне не нравится. Сказано — сделано. 5 августа 2016 года в 23 часа 48 минут среднеевропейского времени я выкурил сигарету, сгреб несколько запасенных блоков моих отличных табачных изделий премиум—класса в пакет, вышел на улицу и отправился незваным гостем к соседу. Сосед не спал.
— Дарю! — сказал я, протягивая пакет с надписью «duty free».
— Еще один… — покрутил пальцем у виска сосед. Но сигареты взял.
С тех пор я не курю. К тому, что вскоре последует, я был морально готов. И совсем не удивился, когда за два месяца после прекращения курения я прибавил в весе около четырех килограммов. Мне это совсем не понравилось, и я решил — раз уж я стал таким продвинутым, то почему бы мне не подтянуть свой физический статус более серьезно? И я начал ходить пешком — не от случая к случаю, как раньше, а часто. Тем более что географо—климатическая зона, в которой я живу, позволяет уличные физические нагрузки и в зимние месяцы, которые здесь вовсе не холодные. Вот я и начал новую жизнь прямо с 1 января 2017 года.
Как оказалось, пешее хождение каждый день сильно отличалось от моего предшествующего шапкозакидательского «десять километров бодрым шагом, без остановок (а это, между прочим 3 часа)». Какие три часа? Десять километров за три часа — это скорость черепахи! И я решил: буду ходить по—взрослому. Со скоростью не ниже 5 км/ч, а лучше 6. И дистанция будет уж никак не меньше заявленных 10 км.
В первый день, держа скорость 5 км/ч, я выдохся к концу пятого километра. Одышка, тахикардия. Пришлось сойти с дистанции. К концу месяца я уже нормально «держал» десятикилометровую дистанцию, когда впритык укладываясь, а когда — все же превышая установленные мной самим для себя 2 часа.
И я пошел. Вот, смотрите. В таблице только та самая «специальная ходьба», когда приезжаешь в любимое место, ставишь машину, крепче зашнуровываешь кроссовки, вешаешь на пояс флягу с водой, включаешь монитор (шагомер + GPS, учет и контроль — наше всё), втыкаешь наушники — и пошел! Прочие ежедневные походы по делам, по магазинам и просто по улице я не учитывал.
|
Год |
Месяц |
Пройдено пешком, км |
|
|
|
|
|
2017 |
Февраль |
95 |
|
|
Март |
118 |
|
|
Апрель |
50 |
|
|
Октябрь |
205 |
|
|
Ноябрь |
139 |
|
|
Декабрь |
185 |
|
Итого за 2017 г.: |
|
792 |
|
|
|
|
|
2018 |
Январь |
177 |
|
|
Февраль |
235 |
|
|
Март |
232 |
|
|
Апрель |
191 |
|
|
Май |
175 |
|
|
Июнь |
185 |
|
|
Июль |
23 |
|
|
Август |
63 |
|
|
Сентябрь |
32 |
|
|
Октябрь |
137 |
|
|
Ноябрь |
201 |
|
|
Декабрь |
161 |
|
Итого за 2018 г.: |
|
1 812 |
|
|
|
|
|
2019 |
Январь |
67 |
|
|
Февраль |
130 |
|
|
Март |
148 |
|
|
Апрель |
72 |
|
Итого за 2019 г.: |
|
417 |
|
|
|
|
|
Всего: |
|
3 021 |
Весной 2019—го субъективно мое состояние было близко к идеальному. И не только потому, что я сделал нечто такое, чего от себя никогда не ожидал — прошел три тысячи километров пешком, износив в хлам две пары отличных кроссовок и перепрыгнув в новую третью. Дело было в другом: в моей выносливости и ощущениях от своего тела. Я просто «пролетал» дистанцию в 10–12 км за два часа, не испытывая ни малейшего напряжения, с частотой пульса около 120 уд/мин и частотой дыханий около 20—24 в минуту. Всё было просто прекрасно. За исключением одного. Вместо того чтобы похудеть, я добавил к четырем килограммам, полученным на отказе от курения, еще четыре. С этим можно было бы смириться — «жир ушел, мышцы наросли», «ладно, сброшу когда—нибудь», тем более что лишний вес мне не мешал.
Но вот другое меня насторожило. Суточная доза инсулина стала малозаметно, но постоянно расти. Немного, почти незаметно. Но, когда прибавилось 15–20%, тренд обратил на себя внимание. Меня не интересовали никакие умные объяснения. Я увидел фактическую тенденцию, и она мне не понравилась.
Нарастание суточной дозы сопровождалось увеличением аппетита. Я стал больше есть, хотя на весе это не отражалось — вес «стоял» на месте как вкопанный. Еще одним тревожным фактом оказалось то, что у меня появилось и стало прогрессировать чувство голода по вечерам. И я раз за разом стал его удовлетворять. Пытался «пересаживаться» на диеты, ограничивать себя в пище, но раз за разом срывался.
Больше инсулина — сильнее голод. Больше ешь — нужно больше инсулина, и не обязательно «на еду». Вверх полез базальный уровень, он стал нуждаться в постоянной коррекции. Утренняя тощаковая гликемия с привычного для меня уровня 4,8–5,2 ммоль/л сместилась в коридор 5,8–6,5 ммоль/л, периодически «радуя» меня эксквизитами вроде 6,8–7,0 ммоль/л.
Инфузионные катетеры стали нормально «стоять» на одном месте не больше двух суток — далее, из—за значительной дозы, поданной через катетер, в месте вкола быстро возникал значительный отек по типу «электрической лампочки», всасывание препарата ухудшалось, требуя коррекции дозы в еще большую сторону или — смены места вкола. Упаковки инфузионных систем, содержащей 10 штук, стало хватать вместо четырех, пяти, а то и шести недель в лучшем случае на три.
Я понял, что попал в порочный круг. Инсулин — препарат анаболического ряда. И мой собственный анаболизм вышел из—под контроля. Несмотря на постоянную физическую нагрузку и отличное субъективное состояние. Я отдавал себе отчет в том, что рано или поздно приду к декомпенсации процесса, если не найду приемлемый, желательно патогенетический, естественный путь выхода из ситуации. И начал думать.
Пешая ходьба с высокой скоростью сопровождается тахипноэ117. Значит, при ходьбе стимулируется аэробный метаболизм. Но ведь существует еще и анаэробный обмен; и неслучайно во многих видах спорта есть специальные системы тренировок, повышающие выносливость спортсменов и стимулирующие анаэробные пути обмена. Например, один из самых известных — велосипедный спорт.
Но там — спортсмены, здоровые и уже априори выносливые люди. А тут я — 57 лет, L.A.D.A.–диабетик с почти десятилетним стажем на инсулине, несознательный, сбегавший со школьных уроков физкультуры, да к тому же с лишним весом.
Но другого выхода не было. Либо выбираться из порочного круга, либо… И я купил велотернажер. И поехал. Каждое утро — за календарный год набралось всего четыре пропуска. 40 минут. Постоянная немаленькая нагрузка — уровень тормоза 6 из 12. От 52 до 65 оборотов педалей в минуту. Расход энергии не ниже 500 ккал за сеанс. Ну и, самый главный показатель — от 10 до 15 км дистанции за эти 40 минут, в зависимости от настроения и физического состояния.
Вот как это было (и продолжается сейчас, «за кадром», когда книга уже сдана):
|
Год |
Месяц |
Проехано, км |
|
|
|
|
|
2019 |
Июнь |
118,2 |
|
|
Июль |
353,0 |
|
|
Август |
354,0 |
|
|
Сентябрь |
342,4 |
|
|
Октябрь |
386,9 |
|
|
Ноябрь |
393,7 |
|
|
Декабрь |
399,1 |
|
Итого за 2019 г.: |
|
2 347,3 |
|
|
|
|
|
2020 |
Январь |
420,0 |
|
|
Февраль |
405,3 |
|
|
Март |
446,2 |
|
|
Апрель |
473,1 |
|
|
Май |
452,3 |
|
|
Июнь |
423,5 |
|
|
Июль |
435,4 |
|
|
Август |
432,0 |
|
Итого за 2020 г.: |
|
3 487,8 |
|
|
|
|
|
Всего: |
|
5 835,1 |
Да, цифры мне приятны. Но не из—за них все это было затеяно. Смысл будет понятен ближе к концу главы. Пока же поделюсь своим практическим опытом освоения велотренажера. Будьте уверены, тут есть тонкости, о которых вам никто не напишет.
Прежде всего: почему тренажер, а не велосипед? Потому что велосипед нуждается в доставке к месту катания и обратно, а это целое событие. Плюс месяцами подряд стоит такая погода, что не до велосипеда. Если вы думаете, что я про «вашу» зиму — так вот, не только. «Моим» летом при температурах выше 35o и жуткой влажности тоже не особо покатаешься. Велотренажер же находится в нескольких метрах от вашего спального места. И он доступен каждый день, в любое время.
Можно ли пользоваться велотренажером в фитнес—центре? Нет, нельзя. Почему? Потому что все происходит утром и на голодный желудок, а до фитнеса нужно еще как—то в голодном виде доехать. Не экономьте на своем персональном тренажере, будет себе дороже.
Какой тренажер? Сложный, с компьютером, с электромагнитным тормозом, включающийся в розетку — как минимум. Как максимум, все то же самое, но с возможностью передачи данных по блютузу или вайфаю на внешние устройства. Тренажер должен считать скорости, дистанции, количество оборотов педалей, программироваться с клавиатуры на усилие на тормозе и иметь встроенный монитор частоты сердечных сокращений. Последнее очень важно.
Седло. Тренажеры поставляются с пластиковым седлом. С вас будет градом катить пот и вам будет скользко. Кроме того, у вас могут появиться подкожные гематомы в месте контакта с седлом. Они, конечно, рассосутся, но поначалу будет больно. Поэтому купите в том же магазине мягкую накладку на седло для гоночного велосипеда. Она отлично защищает ваше мягкое место во время катания, а потом летит в стиральную машину вместе с одеждой каждый раз по завершению сеанса.
Охлаждение. На велосипеде можно рассчитывать на приятный ветерок, на тренажере — только на кондиционер или вентилятор. Поток воздуха обязательно делайте движущимся и/или прерывистым, чтобы ненароком не простудиться.
Ведро и швабра. Они вам обязательно пригодятся, чтобы разобраться со своим по́том на полу после завершения сеанса катания.
Усидчивость. Провести наедине с собой 40 минут, крутя педали и больше ничего не делая, для нормального человека — задача невыполнимая. Когда вы едете на велосипеде, вы видите вокруг себя меняющуюся обстановку. Когда на велотренажере, сами понимаете… Значит, нужно идти на ухищрения и чем—то себя — по своему вкусу — занять. Я начинал со слушания музыки. Несмотря на то, что я меломан, и предпочитаю слушать не треками, не альбомами, а целыми дискографиями — не смог. При слушании музыки некуда девать взгляд, и он волей–неволей упирается в монитор велотренажера, а там — медленно, еле–еле, перещелкиваются оконца счетчиков. Это очень тяжелое зрелище. Поэтому я стал смотреть живые концерты. И все встало на место. Теперь я с трудом опоминаюсь после зуммера, сообщающего, что сеанс окончен, и не смотрю на монитор тренажера вообще никогда.
Понятно, что сразу выходить на полные 40 минут нельзя — просто не доедете. Поэтому градуально прибавляем время сеанса и так же постепенно увеличиваем выраженность тормозного усилия на маховике. На это у меня ушло две недели, потому что без фанатизма. Еще раз: я не спортсмен, я ни разу не Том Круз, вертолеты на веревке не таскаю; я был вынужден крутить педали, потому что преследовал совсем другие цели.
А теперь очень подробно о том, что происходило с моим телом за следующий год.
В самом начале, в первый месяц, любой сеанс стартовал с чувства нехватки воздуха. Не забывайте, что я «не с улицы зашел», а уже был тренирован двумя с лишним годами быстрой ходьбы. Тем не менее — нехватка воздуха, тахипноэ до 25—30 дыханий в минуту, гипервентиляция, разнообразные вегетативные реакции. Частота сердечных сокращений до 140–145 уд/мин. Неприятные ощущения в тазобедренных суставах — левый у меня после перелома вертлужной впадины 25—летней давности. Мышечные боли, усталость. Даже подумывал бросить, но что—то останавливало.
Второй месяц начался с того, что я заметил, как чувство нехватки воздуха стало уходить через три—пять минут от начала сеанса катания, а частота дыханий уменьшилась до 22–24. При этом на первый план вышли неприятные ощущения в мышцах бедер — первые 15—20 минут ощущалось заметное распирание, которое потом куда—то девалось.
Наконец, после трех месяцев — внезапно, скачкообразно, упала частота дыханий до нормальных значений 12–14 в минуту. Плюс, ушло распирание в мышцах. Мне было странно: я еду, еду быстро, но что это? Дышу, как будто сижу в кресле в баре, и совсем не устаю! При этом частота сердечных сокращений — 120–125 уд/мин. Появилось странное ощущение, что в организме что—то стронулось с мертвой точки.
Возможно, и так. Но суточная доза инсулина не уменьшилась, а приступы волчьего голода по вечерам никуда не делись. Справедливости ради, следует признать — порядка 10 кг массы тела куда—то рассосались. Но я же не на конкурс красоты приехал, мне все эти вещи не важны. Инсулина продолжало идти много, аппетит чрезмерный, питание уже давно трех–, а не двухразовое, как я раньше привык.
И вот 6 июля 2020—го, через год после начала велотренажерной эпопеи, я решил: пора! И сделал две вещи:
Сократил объем потребляемой пищи ровно вдвое.
Отменил третий прием пищи и сказал себе — ну, посмотрим, сколько же ты продержишься на этот раз против волчьего голода?
В этот же день суточная доза инсулина моментально упала на треть. А волчий голод по вечерам исчез. Совсем.
В течение месяца результат сохраняется. На рисунке ниже вы видите динамику изменения моей суточной дозы аналога инсулина в ЕД по времени на протяжении трех с половиной лет. Понятно, что разрешение картинки недостаточно для детального обзора. Поэтому я отдаю вам полный набор исходных данных.
|
|
|
|
Рис. 39.
|
Динамика суточных доз аналога инсулина в ЕД у автора ежедневно на протяжении 3,5 лет наблюдения. |
Вы можете скачать файл [.xls], содержащий таблицу из более чем 1 300 значений на всем протяжении наблюдения, чтобы исследовать ее самостоятельно, вот по этой ссылке: https://yadi.sk/i/9ZF3qbPv4G2QOw. Но в любом случае, что здесь, на странице, что в скачанном файле — не заметить «ступеньку», находящуюся в правой части диаграммы, невозможно. Кстати, там данных уже на месяц больше, чем на картинке. Уже не просто маленькая ступенька, а хорошая такая, ступенистая ступень.
Я думаю, что такой же результат смог бы получить уже через полгода после начала велотренировок, то есть тогда, когда физическая адаптация анаэробного обмена была успешно завершена.
В любом случае, я, а теперь и вы, достоверно знаем, каким образом можно разорвать порочный круг, ведущий к нарастанию суточной дозы инсулина и прогрессированию нарушений метаболизма, связанных с повышенным потреблением пищи.
Этот порочный круг рвется без сверхъестественных усилий и без применения специальных фармакологических средств. Нужно ли говорить, что теперь каждое измерение гликемии вызывает у меня лишь положительные эмоции, а утренний тощаковый сахар, на котором иду кататься, я «выставляю» в диапазоне 4,6–4,8 ммоль/л, не прикладывая никаких особых усилий. Ну и, кстати, один час времени — это всего лишь 4,1(6)% времени суток. Игра стоит свеч.
Кстати, есть у меня небеспочвенное подозрение, что мой метод будет работать не только для помповой, но и для любой другой инсулинотерапии. И не только для инсулинотерапии — ведь метаболические дисфункции подобной природы дело весьма и весьма частое. Интересно будет проверить мою гипотезу с вашей помощью.
Вещи, которые «работают»,
всегда просты. Только вот непросто до
них добраться. Пользуйтесь моим способом.
На здоровье. Дарю.
![]()
|
|
[25] Помпа и одежда
Не для всех жителей Земли повседневной формой одежды служит набедренная повязка. По иронии судьбы там, где носят такие повязки, не пользуются инсулиновыми помпами. Во всех остальных случаях возникает вопрос: как совместить одежду и помпу? И вопрос совсем не праздный.
При размещении помпы на одежде (как варианты — внутри одежды, под одеждой) следует брать во внимание вот что:
Помпа должна быть в любой момент доступна для управления ей;
Помпа должна располагаться так, чтобы быть надежно защищенной от механических воздействий посторонних предметов;
Помпа должна быть надежно фиксирована к одежде, чтобы при движениях она случайно не выпала и не повредилась;
Помпа должна находиться в таком месте, чтобы при случайном падении не травмировать вас;
Помпа должна быть размещена достаточно скрытно, чтобы не привлекать внимания окружающих;
Инфузионная магистраль помпы должна быть свободной для перемещений при доставании помпы; не пережиматься и не перегибаться предметами и аксессуарами одежды.
И это еще не все тонкости.
Как мы с вами знаем, головка инфузионной магистрали может располагаться в разных местах передней брюшной стенки или в других точках поверхности человеческого тела. Люди же делятся на тех, кто правши, и тех, кто левши (амбидекстры — явление редкое). Значит, если человек — правша, и головка инфузионной системы расположена справа, то длина магистрали может быть даже избыточной. А, как только головка в следующий раз перемещается на левую половину тела, то длина магистрали может стать недостаточной. Ну и с точностью «до наоборот», если мы имеем дело с левшой. Плюс, длина инфузионной магистрали бывает разной и зависит от ее марки и модели. А ведь еще есть люди, которые одновременно с помпой носят устройства CGM–RT.
Все вышеизложенное наглядно демонстрирует — размещение инсулиновой помпы наобум не пройдет. И принципы размещения сильно отличаются в зависимости от полового признака пациента. Начну с тех, кого знаю лучше, то есть с мужчин.
Самый тяжелый вариант для размещения инсулиновой помпы — строгий деловой костюм. Если повесить помпу на клипсе на поясной ремень брюк, то она будет прекрасно держаться. Но проблема подстерегает нас в другом месте. Рубашка заправляется в брюки, носить рубашку навыпуск с деловым костюмом нельзя. Инфузионная магистраль может пережиматься и перегибаться под поясным ремнем, что недопустимо. Кроме того, ремень может затруднять перемещение магистрали по длине при доставании помпы для управления. Да, возможны варианты с ношением подтяжек — но не всякий фасон костюма это допускает.
Значит, нужно усовершенствовать другой предмет одежды — рубашку. Если вы носите под рубашкой майку, то и с ней делается то же самое. На той половине рубашки (и майки, если нужно), которая соответствует управляющей руке (правой или левой), следует прорезать и обметать специальную петлю, точно такую же, как для пуговицы. Длина петли должна быть такой, чтобы через нее можно было провести головку инфузионной линии. Тогда порядок надевания костюма выглядит так:
Отсоединяем съемную часть головки инфузионной линии от тела;
Надеваем (майку и) рубашку;
Проводим съемную часть головки инфузионной линии через петлю (две петли) в предметах одежды, оставляя саму помпу снаружи — например, временно зацепив ее клипсой за рубашку;
Подсоединяем съемную часть головки инфузионной линии к стационарной, что закреплена на теле;
Надеваем брюки, заправляем в них рубашку, застегиваем поясной ремень;
Снимаем помпу с рубашки и закрепляем клипсой на поясном ремне;
Немного перемещаем туда—сюда инфузионную магистраль, проверяя, что она свободна и можно легко достать помпу для управления.
Вот что такое мужской деловой костюм. Во всех остальных случаях, когда на вас повседневная одежда в свободном стиле, можно поступать сильно проще, потому что рубашки, футболки, джемперы, и так далее, допустимо носить навыпуск. Тогда просто надеваем брюки или джинсы, вешаем помпу на поясной ремень, а всю остальную одежду надеваем после этого навыпуск.
Для прекрасной половины человечества дело обстоит значительно сложнее из—за великого многообразия фасонов одежды. Если при ношении брючных костюмов и джинсового casual—стиля еще можно следовать «мужскому» функционалу, то вот со всем остальным — увы, следует идти на особые ухищрения.
Часто помпу приходится размещать в нехарактерных местах — например, на бедре или на предплечье. Несмотря на то, что она там легко прикрепляется специальными эластичными бандажами, управление ей становится затруднительным. Выйти из положения позволяет использование моделей помп, поддерживающих работу с внешними пультами управления по радиоканалу. В таком случае помпа остается на месте ее закрепления, а все манипуляции с ней производятся с внешнего гаджета, выполненного в форм—факторе смартфона или глюкометра. Безусловным показанием к использованию внешнего пульта служат все многие фасоны традиционных бальных платьев, где есть корсет и выражена линия талии.
Существует еще одно направление современной одежды, которая часто используется молодыми девушками. Это короткие топики в сочетании с джинсами с заниженной талией, когда значительные зоны передней брюшной стенки и спины остаются обнаженными. Понятно, что при этом размещать головку инфузионной линии в традиционных местах (например, на животе) нельзя. Тогда на помощь приходит размещение в дополнительных зонах поверхности тела (например, на ягодицах).
Следует помнить, что в таких случаях особенно критично расположение инфузионной линии — она ни в коем случае не должна пережиматься элементами одежды.
На рынке сейчас доступна одна модель помпы, которая вовсе не имеет инфузионной линии, и поэтому хорошо подходит для нестандартного размещения. Вы уже видели ее на рисунке 6. Помпа состоит из двух модулей. В первом размещены электроника, шаговый мотор, батарея питания, механика, контролирующая подачу препарата; и сам резервуар. Этот модуль выполнен в форме овала с гладкой выпуклой наружной и плоской внутренней поверхностью. Вся его внутренняя поверхность снабжена клейким слоем, поэтому при приеме водных процедур помпа продолжает работать. Второй модуль, выполненный в форм—факторе смартфона, представляет собой дистанционный пульт управления.
При установке модуля с резервуаром и приклеивании его к коже после нажатия специальной клавиши активируется введение инфузионной канюли в автоматическом режиме, после чего помпа готова к работе. При необходимости замены резервуара (дозаправка конструктивно не предусмотрена), нужно полностью заменить весь резервуарный модуль. Компания—изготовитель предоставляет программу замены использованных модулей на новые (с пустым стерильным резервуаром).
Однако в Россию эти помпы официально не поставляются, а их эксплуатация обходится существенно дороже, чем помп в традиционном форм—факторе, имеющих сменные резервуары и внешние инфузионные линии. Кроме того, при утере пульта управления помпа становится нефункциональной и через некоторое время принудительно прекращает работу.
Теперь рассмотрим вопрос о том, какие опасности существуют для самой помпы, закрепленной на моем или вашем теле. Это опасности механического повреждения. И если корпуса помп изготавливаются достаточно прочными, то стекла дисплеев точно так же хрупки, как и экраны обычных смартфонов. Помещение помп в чехлы не сильно помогает, так как сами чехлы зачастую громоздки и неудобны, а при доставании помпы из чехла ее очень легко выпустить из рук. Если инфузионная линия короткая, то помпа повиснет на ней. Ну, а если подлиннее, то остановит падение помпы только поверхность пола.
Когда вы размещаете помпу строго на боку, нужно очень внимательно проходить через дверные проемы — вероятность того, что вы приложитесь помпой к косяку, весьма ненулевая. Садясь в узкое кресло с подлокотниками, или на высокий барный стул аналогичной конструкции, можно «сковырнуть» помпу с пояса, и тогда вашей минимальной потерей станет сломанная клипса. Устраиваясь в автомобиле, помпу следует расположить так, чтобы она не повредилась в результате контакта с замком ремня безопасности — он жесткий и очень твердый.
Наверное, кто—то услышал мои (и не только мои) мольбы. На рынке появились клипсы для инсулиновых помп с дополнительной степенью свободы. Теперь, если помпа упирается во что—то твердое, то часть клипсы с площадкой крепления корпуса помпы просто отгибается в сторону и поломки механизма клипсы не происходит. Они решили мою проблему с замком ремня безопасности в автомобиле! И даже из лягушкой распластанного по асфальту спортивного купе я теперь вылезаю безо всяких проблем для моей помпы. Низкий поклон конструкторам!
Однажды я консультировал профессионального музыканта, носящего инсулиновую помпу. У него были две проблемы с помпой на сцене. Первая заключалась в том, что он, в соответствии со своим сценическим образом, почти всегда выступает в сильно приталенных рубашках и узких джинсах. Вторая — в том, что он гитарист. Это означало, что, во—первых, повесить помпу на пояс на боку невозможно, она будет сильно заметна в лучах прожекторов и на крупных телевизионных планах. Во—вторых, размещать ее спереди также нельзя, потому что постоянный контакт с задней декой тяжелой монолитной электрогитары при активном сценическом движении весьма скоро превратил бы корпус помпы в ничего не стоящее крошево.
Сзади на поясе во время концерта у него постоянно закреплены два небольших модуля — радиомодуль мониторных наушников, от которого идут провода к внутриушным мониторам; и радиомодуль для подключения провода гитары (артист много двигается и не использует обычный гитарный провод). Мы подумали и закрепили инсулиновую помпу на спине, рядом с уже имеющимися модулями. В сценических рубашках там же прорезали петли, через которые пропускается инфузионная линия.
Теперь все выглядит замечательно. Помпы не видно, потому что рядом с ней находятся два радиомодуля такой же величины. Было два — стало три: кто заметит? А если и заметит, так все равно не поймет, в чем тут дело. Особенно если закрыть ее сверху специально сшитым темным чехлом — на сцене доступ к клавишам управления ему не нужен.
Я не случайно уделил
пристальное внимание вопросу совместимости
помпы с одеждой. Кто не пользовался
инсулиновой помпой, никогда вам об этом
не расскажет. А знать такие тонкости
вам обязательно нужно, чтобы при любых
веяниях моды ваша помпа всегда работала
правильно и без проблем.
![]()
|
|
[26] Помпа и сон
Сон должен быть крепким, полноценным и достаточным по продолжительности. Это общеизвестный факт, а исследования доктора биологических наук Ивана Николаевича Пигарёва, с кем вы уже немного знакомы, его лишь подтверждают. А теперь вопрос: как организовать сон, если теперь вместе с вами в постели всегда ваш бессменный компаньон — инсулиновая помпа?
Когда вы носите инсулиновую помпу на одежде, вы бодрствуете и, значит, контролируете ситуацию. А во сне? — во сне вы спите и ничего не контролируете. Помпа может оказаться между поверхностью кровати и вашим телом, и тогда вам грозит проснуться с приличным синяком.
Или, вы можете двигаться во сне, а инфузионная магистраль от ваших движений займет такое положение, что окажется пережата. Тогда помпа подаст сигнал тревоги, но где гарантия, что вы его услышите? А еще бывает так, что инфузионная магистраль отсоединяется от головки. В этом случае никакой тревоги не будет вообще — зато наутро вы и там, и там получите приличную гипергликемию и все связанные с ней проблемы.
«Гладко было на бумаге, да забыли про овраги, а по ним ходить». Сейчас я вам расскажу, как мы с этими «оврагами» будем разбираться.
Прежде всего, нужно решить, в какой одежде спать. Чем на одежде больше складок, пуговиц и прочих эстетических элементов, тем выше шанс, что помпа или инфузионная линия за них зацепятся, а дальше — как повезет. Поэтому следует спать в очень простой одежде или вообще без нее (как, например, делаю я). Помпу на клипсе крепим к резинке нижнего белья. Если вы спите без одежды, найдите эластичный пояс — помпу удобно крепить к нему. Негде взять эластичный пояс? Пожертвуйте одним экземпляром нижнего белья, и отрежьте от него все, оставив только пояс.
Если вы устанавливаете головку инфузионной магистрали на животе, и на животе же спите, то вы легко можете пережать инфузионную магистраль и остановить инфузию. Однако это вовсе не повод отказываться от своей любимой позы во сне. Линия пережимается, если у вас значительная масса тела, а сама линия максимально располагается между поверхностью кровати и передней брюшной стенкой. Значит, нам нужно сделать так, чтобы зажатый отрезок инфузионной линии был как можно короче.
Располагаем помпу на том боку, ближе к которому сейчас находится головка инфузионной линии. Ложимся на живот, максимально вытягиваем инфузионную линию из—под живота. Спокойной ночи! Да, пока не забыл: не стоит устанавливать головку инфузионной линии близко к краю реберной дуги, иначе в положении на животе она будет давить на край ребра — а это больно.
Что делать, если вы вращаетесь во сне? То есть заснули на животе, потом повернулись на спину, потом оказались на правом боку, затем на левом. Расположение помпы на боку однозначно страхует вас от синяка на животе и от передавливания нервов на пояснице. Но вот от того, что вы вскоре можете оказаться на том боку, где у вас помпа, вы не застрахованы. Выход только один: при перемещении на тот бок, где помпа, кратковременно просыпаться и перетягивать помпу по поясу, не открывая клипсы, на противоположный бок. Да, это не очень удобно — но ничего другого мне и вам не остается. Я вырабатывал навык кратковременного просыпания не больше недели. Он действительно помогает разрешить ситуацию без потерь.
Еще один вопрос: что делать, если у вас есть небезосновательные подозрения, что во сне у вас может развиться гипогликемия? Выход есть, но только один—единственный. Нужно поставить будильник на то время, которое у вас под подозрением, проснуться и проконтролировать сахар крови.
Когда я слышу сладкие россказни, что инсулиновая помпа позволяет человеку вести такой же образ жизни, как до заболевания, меня коробит. Это ложь. Инсулиновая помпа позволяет максимально приблизиться к образу жизни здорового человека, но и только. Какой бы совершенной она ни была, каким бы продвинутым ни было ваше собственное мастерство в управлении ей, я и вы все равно остаемся пациентами на инсулинотерапии. И с этим нам приходится считаться всегда.
В 90—е годы я услышал такой невеселый анекдот.
— Слушайте, вы обратили внимание: Брежнев разъезжал по всему свету, а Андропов безвылазно сидел в Москве?
— Так ведь Брежнев работал на батарейках, а Андропов — от сети.
Суть анекдота в том, что Леонид Ильич имел встроенный водитель сердечного ритма (пейсмейкер), а Юрий Владимирович был вынужден несколько раз в неделю получать сеансы гемодиализа из—за тяжелого поражения почек в результате поздних осложнений сахарного диабета. Не было тогда в СССР инсулиновых помп. И специалистов по ним не было ни одного.
Как бы цинично это ни
звучало, мы с вами тоже работаем от
батареек; и чем лучше мы от них работаем,
тем меньше шансы, что в итоге придется
работать от сети. Простите великодушно.
Врачебный юмор, он такой, специфический.
![]()
|
|
[27] Помпа и автомобиль
Допустимо ли вождение автомобиля человеком с инсулинозависимым сахарным диабетом, получающим помповую терапию? Этот вопрос находится на стыке медицины, этики и юриспруденции.
Итак, если до постановки диагноза и перевода на помпу вы работали профессиональным водителем по найму, то вы не сможете работать им больше никогда — потому что ни одна врачебно—квалификационная комиссия вас к управлению коммерческими транспортными средствами не допустит. То же самое относится к пилотированию самолетов и вертолетов, морских и речных судов, управлению башенными и козловыми кранами, бульдозерами, экскаваторами, катками и асфальтоукладочными машинами, и так далее.
Если речь идет о любительском вождении автомобиля или мотоцикла (мотороллера), то, по идее, вам его также могут запретить при очередном медицинском освидетельствовании, связанном с заменой водительского удостоверения из—за истечения его срока действия, утерей, или истечением срока принудительного лишения права управления транспортным средством по решению суда. Другой вопрос, сообщите ли вы комиссии, что страдаете диабетом — раз, какова квалификация членов комиссии — два, и чем они будут руководствоваться при вынесении решения — три.
Наличие пролиферативной ретинопатии однозначно означает запрет на вождение автомобиля. Сожалею. Если ретинопатии нет, то законодательство в разных странах по—разному трактует интересующую нас проблему. Есть страны с более мягкими критериями, есть — с очень жесткими. Но везде главный вопрос это наличие или отсутствие гипогликемий. Потому что водитель в гипогликемическом состоянии — потенциальный убийца.
В любом случае, после перехода на инсулиновую помпу следует не менее двух—трех месяцев категорически воздержаться от управления автомобилем. За это время вам нужно настроить помпу так, чтобы гипогликемии у вас развивались как можно реже. Перед тем как возобновить вождение, посетите офтальмолога и скорректируйте зрение в соответствии с вашими текущими реалиями состояния.
Категорически не следует садиться за руль натощак. Мой водительский стаж значительно превышает 30 лет, и то, отправляясь в поликлинику сдавать анализы, я пользуюсь общественным транспортом или такси.
В пределах ручной досягаемости в вашем автомобиле должны быть глюкометр и средство для купирования гипогликемии. Перед началом поездки в обязательном порядке нужно проконтролировать сахар крови. При малейшем подозрении даже на легкую гипогликемию с ней следует разобраться до момента поворота ключа в замке зажигания (или нажатия кнопки «Start Engine» — это уж у кого что). Сахар при движении нужно контролировать каждые 1,5–2 часа, и при необходимости принимать адекватные меры.
Особенно внимательным следует быть при поездках на дальние расстояния. Прежде всего, уясните: времена, когда вы могли в одиночку отправиться на расстояние, превышающее 100 километров, для вас безвозвратно в прошлом. Грустно, категорично, но это так. В машине всегда должен быть второй водитель с хорошим опытом. Если вы едете в длительную поездку со своим восемнадцатилетним ребенком, который получил права месяц назад, то ваш ребенок в качестве водителя не учитывается. Это понятно? Стаж второго водителя должен быть не менее 3 лет.
Максимальная длительность бессменного движения по трассе для здорового водителя составляет 4 часа. Для вас, возьмите за правило — всего лишь два. Скорости высокие, дорожная обстановка часто напряженная. Не рискуйте зря своей и чужой жизнью. Следующие два часа вам следует отдыхать, а не менее чем за полчаса до начала вашей очередной смены — перекусить или нормально поесть. Спустя два часа после еды нужно остановиться и измерить сахар крови — потому что до конца вашей смены остается еще полчаса, а два часа после еды уже истекли. По результатам глюкометрии вы либо продолжаете движение еще полчаса, либо досрочно уступаете место второму водителю.
Одно из побочных действий инсулинотерапии заключается в развитии внезапных эпизодов мерцательной скотомы (второе название — «глазная мигрень»). Это острое нарушение зрительных функций, проявляемое в виде временного искажения изображения (зрительной ауры) или его пропадания в некоторых участках поля зрения118. Иными словами, в поле зрения возникает яркое беспорядочное мерцание, похожее на северное сияние, которое затмевает видимые объекты и дезориентирует человека в пространстве. Мерцание сохраняется и при сомкнутых веках. Провоцируется, в частности, кофеином, содержащимся в чае и кофе. Состояние проходит само через 15–30 минут от начала развития. Приступ требует немедленного прекращения движения.
Никогда не управляйте автомобилем в дальних поездках в те интервалы времени, в которых находится ваша «сумеречная зона». По возможности не садитесь за руль в движении на дальние расстояния в ночное время суток. Если же поездку отменить невозможно, держите умеренную гипергликемию (допустим, при целевом сахаре в 5,0 ммоль/л — вплоть до 6,5 ммоль/л), чтобы не снижалась острота зрения.
Счастливого пути!
![]()
|
|
[28] Помпа и еда вне дома
Любая еда вне дома имеет два аспекта. Первый — как считать болюсы на составы блюд, которые вам неизвестны. Второй — возможные проблемы, связанные с сервисом в заведении.
Что касается первого, то здесь нет ничего фатального. Да, часто непонятно, какие ингредиенты, и в каких количествах, входят в порцию. Причем, чем дороже заведение, тем больше неожиданностей — прописи от модных шеф—поваров содержат много всего такого, что, порой, вряд ли возможно определить по внешнему виду блюда. Поэтому приходится довольствоваться примерной оценкой состава пищи, а через полтора—два часа, после контроля постпрандиальной гликемии, делать соответствующие моменту коррекционные болюсы.
У меня был опыт посещения подобного заведения для деловой встречи. Заведение это стоит в Париже, в одном из самых дорогих кварталов, и имеет все мишленовские звезды119 в полном наборе. За время обеда, продолжавшегося два с половиной часа, нам подали восемь перемен блюд. Еще через час (то есть через 3,5 часа от посадки за стол) я померил сахар и обнаружил там 14,5 ммоль/л. Теперь, бывая в Париже, я обхожу этот прекрасный ресторан за версту. Не ресторан плох — моей помпы и моего интеллекта недостаточно для того, чтобы есть там без последствий.
Если выбирать подобные рестораны раз в месяц, а то и реже, то в этом даже есть привкус чего—то интересного и неизвестного. А вот если чаще — то уже неправильно. Я считаю, что не следует напрягать свой «черный ящик» и свои мыслительные способности экзотическими сочетаниями ингредиентов в блюдах. Гораздо разумнее отдать предпочтение заведению попроще, где еда понятнее и ближе по составу к тому, что вы едите дома.
А вот второй момент — организация сервиса — если вы слепо доверяете персоналу заведения и не включаете критическое восприятие, может иметь весьма неприятные последствия.
Однажды жарким летом я сидел в ресторане, где подают простую вкусную средиземноморскую пищу. Сидели на веранде, с друзьями — кондиционеры же придуманы для кого угодно, только не для нас. До моего дома 60 км, я за рулем. На часах около 16. Это — то самое время, когда у меня в разгаре первая «сумеречная зона». Кроме того, в этот день, около полудня, я сменил инфузионную магистраль на новую.
Перед началом еды сахар крови был 4,8 ммоль/л — куда уж лучше. После легкого овощного салата и куска хлеба с маслом, на которые я сделал незначительный болюс, должны были подать стейк с жареной картошкой. Минут через двадцать появился официант, положил рядом с моей тарелкой нож для стейка и сообщил, что блюдо будет на столе через пять минут.
Мы знаем, что, если сделать болюс немного раньше начала еды, то введенный инсулин будет действовать более эффективно, поскольку успеет всосаться и нарастить концентрацию до рабочей. И я сделал болюс двойной волны в объеме, приличествующем такому количеству и такому составу пищи. Болюс был большой.
Через пять минут официант не появился. Не появился он и через десять. Зато, вместо него появились симптомы гипогликемии, которые на жаре прогрессировали очень быстро. Я остановил помпу, но первая «быстрая» часть болюса уже успела пройти. Полез в сумку за глюкозными таблетками, и тут внезапно понял, что для купирования гипогликемии на таком болюсе мне их не хватит — забыл пополнить запас.
Еще через минуту пришел официант и сказал, что кухня забыла принять мой заказ в производство. В это время мой друг уже бежал к барной стойке за вазой с сахаром, предназначавшимся для кофе, и тащил ее на наш стол. Это спасло меня от потери сознания. Но гипогликемия уже была очень выраженной — с потливостью, онемением кончика языка, тахикардией, одышкой, снижением артериального давления и нарушением зрения.
Еще через двадцать минут на столе возник мой стейк с картошкой, но я попросил упаковать его на вынос. Есть я не мог, меня тошнило, голова болела, пошла реактивная гипергликемия. За руль, понятно, я сесть был не в состоянии. Пришлось ехать домой на машине друзей, шесть часов разбираться с выраженной «разгоняющейся» реактивной гипергликемией, а на следующий день опять ехать за шестьдесят километров, чтобы забрать машину.
Неплохо посидели, не правда ли? Кто виноват? Виноват я. Я должен был учесть, что, когда ешь вне дома, может произойти всякое. Не учел? А оно произошло. В тот самый раз я сформулировал простое непреложное правило для тех, кто на инсулиновой помпе, и ест вне дома:
Еда на столе — болюс в инфузионной линии, и никогда раньше!
Не нужно проверять
на себе справедливость закона Мерфи120.
Я уже проверил его для вас и за вас.
Приятного аппетита!
![]()
|
|
[29] Помпа и толпа
Отправляясь в кино, в театр, на стадион, в клуб, на массовое шествие — словом, собираясь туда, где очень много людей — человеку, находящемуся на помповой инсулинотерапии, нужно заранее включить голову и позаботиться о ряде вещей.
Нужно понимать, что все перечисленные мной места и ситуации иногда и для здорового человека оборачиваются не очень весело. Новейшая история знает тому немало примеров. А уж для того, у кого сахарный диабет и инсулиновая помпа, последствия могут быть еще более малоприятными.
Я вас не пугаю — отнюдь. Я просто предлагаю вам, когда вы собираетесь стать участником ситуаций, которые вы не контролируете (а если кто и контролирует, то уж точно не вы), заранее подумать о неприятностях и фатальных исходах, которые могут возникнуть, и минимизировать возможность их касательства непосредственно к вашей персоне.
Чем физиология вашего организма отличается от физиологии организма здорового человека? Вы зависите от введения экзогенного инсулина. А оно зависит от работоспособности помпы. «Встала» помпа — и у вас большие проблемы. Плюс, для здорового человека гипогликемия — большая редкость, и переносится она им сравнительно легко. Для вас же, особенно при небольшом стаже помповой терапии, это данность, а ее последствия могут быть значительными.
Вот в свете этих положений мы и поговорим. Чтобы не быть голословным, я сформулировал для вас правила, следуя которым, вы сможете избежать неприятностей или сделать их влияние на вас минимальным.
Правило первое. Отправляясь на зрелищное или массовое мероприятие, никогда не ходите туда в гордом одиночестве. Пусть с вами всегда будут люди, заранее осведомленные об особенностях вашего организма. Сахарный диабет — болезнь, и стыдиться ее глупо. Если вам станет плохо, ваши товарищи организуют помощь.
Правило второе. Обязательно наденьте на запястье браслет, на котором написано, что у вас диабет, указано ваше имя, а также имя и номер телефона человека, с которым можно связаться по поводу вас.
Правило третье. Ваша «ручная кладь» обязательно должна включать в себя: глюкометр, запасные батарейки для глюкометра, полный тубус с тест—полосками (возьмите новый, только что открытый), запасную батарейку для инсулиновой помпы, невскрытую упаковку с новой инфузионной линией для помпы. Перед выходом из дома заполните резервуар инсулиновой помпы до отказа или возьмите с собой новый резервуар и столько инсулина, сколько потребуется для его наполнения. Проверьте работоспособность скарификатора (устройства для прокалывания кожи) и убедитесь, что ланцеты для него есть в достаточном количестве. С собой должно быть достаточное количество глюкозных таблеток или других средств для купирования гипогликемии. Если вы принимаете лекарственные препараты, положите такое количество таблеток, которого вам хватит на трое суток. Я знаю людей, кто после мощного землетрясения в одной из стран Юго—Восточной Азии возвращался домой больше суток — транспорт не работал, на улицах завалы, подачи электроэнергии не было, доступ во многие районы закрыт полицией. И только предусмотрительность помогла одному из них, находившемуся на помповой инсулинотерапии, не получить дополнительные неприятности.
Правило четвертое. Всегда имейте с собой полулитровую пластиковую бутылку с питьевой водой. Да, я знаю, что при входе на стадионы и в концертные залы служба безопасности может ее отобрать. Пусть отбирают. Зашли — купили новую, положили на место старой. Хороший глоток воды в развивающемся состоянии гипогликемии часто очень помогает.
Правило пятое. Когда вы идете в те точки, где во время представления или концерта зрителям следует сидеть на своих местах, то при покупке билета берите места как можно ближе к проходам; оптимально — прямо возле них. Если вам станет плохо, вы сможете покинуть зал без дополнительных усилий.
Правило шестое. Если вы идете на концерт, где есть «фан–зона» (зона для просмотра концерта стоя), то вот конкретно вам туда не надо. Фанатские площадки по периметру обычно выполнены металлическими ограждениями — там всегда тесно. Толпа, по мере того как ее «разогревает» выступление артистов, теряет контроль. Все разгоряченные. Даже если в зале достаточно прохладного воздуха, локально в такой зоне все равно душно. Если вам станет плохо, будет очень сложно пробраться к выходу. Кроме того, если возникнет чрезвычайная ситуация, вы можете упасть, и тогда подняться на ноги малореально — вас затопчут.
Правило седьмое. Никогда не заходите в зал перед началом мероприятия натощак или в состоянии, угрожающем развитием гипогликемии. Обязательно поешьте или перекусите перед началом представления.
Правило восьмое, самое важное! При возникновении чрезвычайной ситуации, запомните: первое, что вы обязаны сделать — перевести инсулиновую помпу в режим принудительной остановки. Если вы забыли, как это делается — отсоедините инфузионную линию от тела. Возможно, скоро вам придется испытать значительную внеплановую (вполне вероятно — продолжительную) физическую нагрузку, выбираясь из помещения. Это и так фактор, способствующий развитию гипогликемии даже у здорового человека. У вас же, особенно, если все происходит во время вашей «сумеречной зоны» (а подавляющее большинство зрелищных мероприятий проходят вечером, именно в такое время), риск гипогликемии возрастает многократно. Поэтому, лучше пережить чрезвычайную ситуацию в гипергликемии, чем потерять сознание и возможность действовать сообразно обстоятельствам из—за гипогликемии.
В завершение поговорим об общественном транспорте. Переезды в час пик — негативный фактор, способствующий развитию гипогликемий. И здесь ведущую роль играет вовсе не абсолютное падение уровня сахара крови, а компоненты панической реакции, развивающейся у больных сахарным диабетом как ответ на скученность, и имеющей во многом клаустрофобическую природу121.
Я так уверенно говорю, потому что прошел через такие ситуации сам. Когда я был здоров, у меня никогда не было панических реакций — даже в самолете с остановившимся в полете двигателем, совершавшем аварийную посадку. Однако, когда я стал отмечать первые проблемы со здоровьем, которые через несколько лет манифестировали L.A.D.A.–диабетом, то первое, что заметил — я стал бояться авиаперелетов и поездок в метро в часы пик. Каждый полет, каждая поездка превращались в испытание, имевшее типичную классическую картину панической атаки.
Буквально через три или четыре месяца после начала помповой инсулинотерапии я спустился в самое загруженное время в метро, причем в одиночку. Ехать мне предстояло далеко, именно поэтому я не поехал на автомобиле — были жуткие пробки. Я с ужасом ждал, когда же меня «прихватит» знакомое состояние. Но оно не приходило. Потом я неделю специально ездил только на метро — в скученности и духоте. Никакой реакции. Еще через месяц я сел в самолет, и снова — полное спокойствие. Все, чем я отличался теперь от себя, в недавнем прошлом подверженного паническим атакам, так это нормализацией гликемии. По—видимому, развивавшиеся у меня тогда относительные гипогликемии и были причиной панических атак — а панические атаки только усугубляли течение гипогликемических эпизодов.
Как вести себя, если гипогликемия развивается у вас в транспорте? Прежде всего, нужно прервать поездку, выйдя из вагона на ближайшей станции. Затем найти лавочку и сесть. Измерить сахар крови и принять антигипогликемическое средство. Часто в таком состоянии появляется с трудом преодолимое стремление подняться на поверхность. Делать это сейчас ни в коем случае нельзя — если гипогликемия усугубится, вы можете упасть на эскалаторе. Через 20–30 минут, после повторного измерения сахара крови, вы можете продолжать поездку; теперь вы в безопасности. А за прошедшее время не только нормализуется гликемия, но и исчезнет панический компонент реакции.
Хороших вам фильмов,
спектаклей, концертов, и приятных
поездок!
![]()
|
|
[30] Помпа и путешествия
Езжу я много, и у меня есть, что вам рассказать. Любое путешествие, каким бы интересным и приятным оно ни было, предъявляет к человеку, находящемуся на помповой инсулинотерапии, дополнительные требования, несоблюдение которых может привести к неприятностям.
Если раньше кто—то при этих словах улыбался, то теперь, в ходе COVID–19–событий, улыбок будет меньше.
Начну с процедуры сборов. Собираться в поездку нужно осмысленно, укладывая в багаж и ручную кладь все, что вам может понадобиться, в соответствии с заранее составленным списком. Вот его минимальная конфигурация:
Инсулиновая помпа (хотя вы вряд ли ее забудете, но все же);
Запасная инсулиновая помпа (если она у вас есть);
Батарейки питания инсулиновой помпы (помп) в количестве, достаточном на все время поездки;
Запасная клипса для инсулиновой помпы;
Температурный чехол для помпы — если вы едете в место с жарким климатом;
Инсулиновые шприцы или шприц—ручки (если нет запасной помпы);
Иглы для шприц—ручек;
«Основной» инсулин, используемый в помпе, в количестве, требующемся на все время поездки, плюс еще половина от этого количества как запас с расчетом на непредвиденные обстоятельства;
Дополнительный (продленный) инсулин для использования со шприцами или шприц—ручками — по тому же принципу, что и в предыдущем пункте;
Основной глюкометр и достаточное количество тест—полосок к нему;
Запасной глюкометр — если он работает с теми же тест—полосками, что и основной, то без полосок; если же ему нужны другие тест—полоски, то тоже с полным набором;
Основной скарификатор с набором ланцетов на все время поездки;
Запасной скарификатор;
Батарейки питания для глюкометров;
Инфузионные системы для помпы в количестве, требующемся на все время поездки, плюс еще столько же как запас с расчетом на непредвиденные обстоятельства;
Резервуары для помпы — с таким же расчетом;
Пластмассовая емкость с медицинским спиртом объемом до 100 мл;
Ватные диски.
Получается прилично, но, что делать. Мы с вами «работаем от батарейки».
Теперь о том, что и где находится:
Инсулиновая помпа — на вас;
Запасная инсулиновая помпа — в ручной клади;
Батарейки питания инсулиновой помпы (помп) — по одному набору в ручной клади, остальное в багаже;
Запасная клипса для инсулиновой помпы — в ручной клади;
Температурный чехол для помпы — кладите, куда хотите, он плоский и легкий;
Инсулиновые шприцы или шприц—ручки — разделите пополам между ручной кладью и багажом;
Иглы для шприц—ручек; — разделите пополам между ручной кладью и багажом (важно: некоторые перевозчики не пустят вас с иглами в ручной клади, если у вас нет справки от врача — да, согласен, они дегенераты, но что делать);
«Основной» инсулин — в ручной клади в количестве, достаточном на неделю, остальное в багаже, обязательно в бытовом термопакете (в багажном отделении самолета может быть холодно, тогда термопакет защитит инсулин от замораживания);
Дополнительный (продленный) инсулин — в ручной клади в количестве, достаточном на неделю, остальное в багаже, обязательно в термопакете;
Основной глюкометр — в ручной клади, как и тест—полоски на неделю—полторы; остальные полоски в багаже;
Запасной глюкометр — в ручной клади;
Основной скарификатор с набором ланцетов — в ручной клади;
Запасной скарификатор — в ручной клади;
Батарейки питания для глюкометров — по одному набору в ручной клади, остальное в багаже;
Инфузионные системы для помпы — количество на неделю—полторы в ручной клади, остальное в багаже;
Резервуары для помпы — количество на неделю—полторы в ручной клади, остальное в багаже;
Пластмассовая емкость с медицинским спиртом — в ручной клади;
Ватные диски — несколько штук в ручной клади, остальное в багаже.
Вы уже поняли, почему я так строг. Багаж имеет свойство теряться — если его не найдут, то когда—нибудь потом вам вернут компенсацию из расчета сколько—то там рублей за килограмм веса. Особенно часто багаж теряется на транзитных пересадках, когда вы сами по себе, а ваши чемоданы — тоже сами по себе, и их перегружают с рейса на рейс без вашего участия. Самолеты иногда садятся вовсе не там, где вы ожидаете — погодных условий никто не отменял. Если поездка зарубежная, то во многих странах (особенно сейчас) случаются политические и экономические форс—мажоры. Иными словами, в пути может быть всякое. И не нужно давать этому «всякому» власти над собой.
Наверняка у вас возник вопрос: ну, с помпой и расходными принадлежностями все ясно, но зачем батарейки—то с собой везти? Отвечаю. Я подозреваю, что вы пользуетесь хорошими или очень хорошими батарейками, степень «хорошести» которых вы уже определили опытным путем. Что до меня, то я перепробовал пять брендов, и тем самым опытным путем нашел один самый лучший, у которого на упаковке зайцы прыгают. Важно: у его непосредственного конкурента тоже зайцы прыгают, только немного другие. Так вот, одни «зайцы» очень качественные, а вторые — отвратительные. Как говорится, не все зайцы одинаково полезны. Ну, а в месте, куда вы приехали, вполне может так статься, что и вообще нормальных батареек не сыскать. И будете тогда менять «ненормальные» раз в три дня. Так что, лучше уж проверенные и свои.
Будет очень правильно, если вы возьмете с собой справку от вашего лечащего врача на русском и английском языках. Справка делается в свободной форме. В ней обязательно должно быть указано, что вы страдаете инсулинозависимым сахарным диабетом и по медицинским показаниям находитесь на помповой терапии. На справке должна стоять подпись врача и печать лечебного учреждения.
Эта справка имеет смысл тогда, когда в каком—то из аэропортов вылета вы внезапно наталкиваетесь на идиотские требования службы безопасности — допустим, они считают, что у вас слишком много жидкости в виде инсулина и спирта в ручной клади. Предъявление справки снимает все вопросы (им самим стыдно, потому что они тоже люди — а если есть справка, то им легче сохранить лицо и отпустить вас).
Сборы закончены. Не менее чем за 8 часов до отъезда замените инфузионную линию на новую, и убедитесь, что с вашей гликемией на этой линии все в порядке. В назначенный день и час вы готовы к поездке в аэропорт. Любая поездка — стресс. А стресс опасен возможностью развития гипогликемии. Поэтому измеряйте сахар крови чаще, чем обычно, и своевременно принимайте превентивные меры.
В аэропорту вы проходите предполетный досмотр. Теперь внимание: инсулиновая помпа на вашем теле содержит такое незначительное количество металлических деталей, что при прохождении сканирующих рамок металлодетекторов она не «звенит». Поэтому у вас есть две возможности. Первая — сообщить сотруднику службы досмотра, что на вас помпа. Вторая — не сообщать. Если вы снимете с себя все содержащие много металла предметы, то звона рамки не будет. Если же вы предупредите сотрудника о вашей помпе, то он проверит ее экспресс–хроматографической установкой на предмет того, нет ли в резервуаре помпы чего—то, отличающегося от инсулина. Помпу при этом не трогают, просто проводят датчиком рядом с ней.
Однако, есть страны и аэропорты, оснащенные рентгеновскими сканнерами для пассажиров (например, США). И вот тут я советую вам обязательно сообщить сотруднику службы досмотра о том, что на вас помпа. С помпой можно заходить в такой сканнер. Но помпу нельзя ни при каких обстоятельствах облучать в потоковом сканнере для ручной клади — там интенсивность гамма—излучения существенно выше, и можно повредить электронные компоненты прибора. Поэтому, если у вас две помпы (одна на вас, а вторая в ручной клади), то вам придется все рассказать сотруднику службы досмотра. Тогда он досмотрит вашу ручную кладь без применения рентгеновского сканнера.
На борту самолета требование при взлете и посадке выключить электронные устройства не распространяется на вашу помпу. Однако, сотрудники компании—перевозчика могут потребовать от вас выключить внешний пульт помпы (если такой есть) и отключить датчик системы CGM–RT (если он у вас есть). Это требование придется выполнить, потому что упомянутые устройства занимают определенные радиочастоты.
У меня был случай, когда стюардесса международной авиакомпании–дискаунтера потребовала отключить саму помпу. Я предложил ей сделать это ее руками и в присутствии свидетелей, которым будет объяснено, что именно она делает — после чего все претензии в мой адрес были немедленно сняты. Если к вам вдруг кто—то подойдет с аналогичным предложением, а вы не знаете английского, то вот вам ключевая фраза, после которой не подойдет уже никто: «This is my insulin pump, a life—saving equipment you can not turn off!» («Это моя инсулиновая помпа, спасающее жизнь оборудование, которое вы не можете выключить!»). В полете, за исключением периодов взлета и посадки, вы можете пользоваться помпой и глюкометром в обычном порядке, никаких ограничений тут не существует.
И вот вы, наконец, прилетели в аэропорт назначения, прошли паспортный контроль, получили багаж, прошли таможенный контроль, и едете в отель, который вы забронировали заранее. Знакомство с отелем вам следует начать еще дома, до процедуры бронирования. Вам нужно выяснить, будет ли в номере, который вы собираетесь забронировать, мини—бар или холодильник. Понятно, он нужен вам для хранения инсулина.
Если на сайте оператора бронирования или сайте отеля наличие холодильника в номере не указано в явной форме, вам следует написать им письмо по электронной почте, в котором вы объясните, что вам нужен номер обязательно с холодильником для вашего инсулина. Если вы не владеете английским, воспользуйтесь помощью того человека, кто им владеет, или напишите письмо на русском и прогоните его через онлайн–систему автоматического перевода. Почему общаться нужно обязательно в письменном виде? Потому что тем самым вы лишаете персонал отеля возможности сказать вам по прибытии замечательную фразу: «ничего не было, ничего не знаем, берите, что дают».
Также, еще до начала поездки вам следует оформить медицинскую страховку. И вот на этом моменте я остановлюсь особо. Страховые компании очень не любят страховать диабетиков. Это международная практика. Почему? Потому что с больным диабетом они могут «налететь» на большие расходы в случае экстренной госпитализации. Более того, целый ряд страховых компаний пишут в договорах мелким шрифтом нечто вроде такой формулировки:
Аny illness or injury which has come into existence, or has shown symptoms, or has been diagnosed in the previous insurance period(s) shall not be covered in the present insurance period. (Любая болезнь или травма, которая была обнаружена, или выявились ее симптомы, или был поставлен диагноз в предыдущем периоде (периодах) страхования, не будут покрыты в настоящий период страхования.)
Что это значит для вас? Это значит, что если вы уже пользовались услугами этой компании ранее, и у вас уже тогда был диабет, то они вполне могут отказать вам в покрытии расходов в случае экстренной помощи и/или госпитализации, связанной с сахарным диабетом. Так делают даже очень приличные компании. Понятно, что в случае, если у вас вообще страховка уровня «йодом царапину помазать», то никто даже и не собирается покрывать ваши расходы, связанные с проблемами из—за диабета. Поэтому выбирайте страховую компанию, которая вам подходит — или, если такой компании не найдете, то понимайте, что тогда вы действуете исключительно на свой страх и риск.
Часовой пояс, в котором вы оказались после прилета, может существенно отличаться от того, в котором вы постоянно живете. Значит, помимо удовольствия по имени «джетлаг», вы также получите необходимость перевести часы вашей помпы (и не забудьте сделать то же самое для глюкометра). Из—за особенностей физиологии человека перелет с востока на запад («вслед за солнцем») воспринимается организмом гораздо легче, чем перемещение с запада на восток («навстречу солнцу»).
Как конкретно следует переводить часы? Врачи, кто здоров и сами помпой не пользуются, рекомендуют переводить часы (читаем — двигать базальный паттерн инфузии) однократно и сразу. Те же врачи, кто сами на помповой терапии (включая меня), не разделяют такого радикализма коллег, не страдающих инсулинозависимым диабетом, и рекомендуют двигать часы плавно.
Вот что я обнаружил и проверил на себе. Если перемещаешься в часовой пояс, отстоящий от того, к которому привык, на 2 часа в ту или иную сторону, то часы можно переводить сразу, и никакой адаптации заметно не будет. Если разница в 4 часа, то это нужно делать за два дня — 2 часа в первый день и 2 часа во второй. Важно: часы двигаются непосредственно перед тем, как вы ложитесь спать; не трогайте их, пока бодрствуете.
При разнице более 4 часов (например, полет из Москвы в Лос—Анджелес, 13 часов разницы по декретному времени), перевод займет минимум три — максимум четыре дня, а каждый дневной шаг составит 3–4 часа. Это очень тяжело. Будьте готовы к тому, что ваша гликемия в течение недели будет весьма далека от совершенства.
И последняя тонкость про часы: если вы приезжаете в часовой пояс с разницей до 4 часов и всего на 3–5 дней, то часы можно вообще не двигать — нет смысла. И гликемия, кстати, будет лучше, чем если вы их все же сдвинете.
Если вы приехали на море и собираетесь купаться и загорать, то многие врачи, кто не знает проблему в должном объеме, рекомендуют «переходить на шприцы» — дескать, чтобы помпа не мешала на пляже. Это утверждение в корне неверно. Для чего вы месяцами скрупулезно отлаживали ваш индивидуальный паттерн базальной инфузии? Действительно ли затем, чтобы во время отдыха «смыть» его мутной волной продленного шприцевого инсулина, ввести свой «черный ящик» в состояние тихой паники и дисбаланса; спустя неделю оказаться «у разбитого корыта», а по возвращении домой начать все заново?! Я очень в этом сомневаюсь.
От помпы на пляже отказываться нельзя категорически. Нельзя, и все. Ее можно лишь отсоединять, когда вы идете в воду, и присоединять инфузионную линию обратно, когда вы из воды выходите. Чтобы помпа не перегревалась, поместите ее в специальный температурный чехол, смачиваемый водой. За счет экзотермической реакции «золь — гель» при смачивании и эндотермической реакции «гель — золь» при высыхании в чехле всегда будет прохладно, что сохранит ваш инсулин свежим, а помпу — в полностью работоспособном состоянии. Если же ваша помпа имеет влагозащиту по стандарту IP68122, то ее можно не снимать при купании вообще.
Не вздумайте на отдыхе заниматься «дайвингом для чайников». Люди на инсулинотерапии очень чувствительны к погружениям, а гипогликемия нетренированных под водой — явление частое. Хотите стать дайвером? Тогда переезжайте на море насовсем, и шаг за шагом профессионально осваивайте акваланг. Уверяю вас, через полгода будете уходить под воду так, что вас не отличат от здоровых. Но вот краткосрочные курсы вам точно противопоказаны: опасно для жизни.
И напоследок про загар. Загар — очень сильная нагрузка на метаболизм вашего организма. Загорать можно, обгорать нельзя. Будьте в тени (там загар не хуже), пейте больше воды, не допускайте перегрева. Если вы давно не загорали, если у вас белая кожа в «северном варианте», то будьте готовы к тому, что суточная доза инсулина у вас за пару дней увеличится чуть ли не вдвое. Потом, когда загар «ляжет», она снова вернется к прежним значениям — но там уже и уезжать обратно пора. Закончив дела или отдых (а иногда — и то, и другое) и собираясь в обратный путь, укладывайте ваши «диабетические» принадлежности снова по списку, чтобы ничего не забыть. Понятно, что инсулина и расходных материалов у вас останется существенно меньше. Вполне возможно, что на этот раз все поместится в ручной клади.
Получайте удовольствие от путешествий, и пусть ветер странствий всегда будет для вас только попутным!
Легко мне было говорить в непуганом мире путешествий. Снова вернусь к теме неразберихи, связанной с международным форс—мажором пандемии COVID–19. Теперь—то уже всем понятно, что не существует никакой «надежности» международных передвижений. Люди знают, что любой путешественник в любой момент может быть задержан в любой точке маршрута на неизвестное количество времени.
Давать в таких условиях рекомендации, сколько брать с собой расходных принадлежностей, неверно. Рекомендации должны касаться совсем других вещей, а именно: что вам делать, если вы оказываетесь там, где не планировали оказаться, застреваете надолго и находитесь в положении интернированного или перемещенного лица?
Понято, что рано или поздно ваши расходные принадлежности для инсулиновой помпы закончатся. Понятно, что почта может просто не ходить, в том числе и сверхнадежная экспресс—почта. Понятно, что — вполне вероятно — в месте вашего нахождения достать их будет негде, потому что инфраструктура будет остановлена в связи с локдауном.
Кроме того, возможно, что уровень покрытия вашей медицинской страховки не позволит вам в полном объеме обратиться за квалифицированной врачебной эндокринологической помощью; и вообще неизвестно, будет ли такая помощь на этой территории оказываться даже для местного населения.
Все может быть очень серьезно. Что же делать конкретно? Конкретно — нужно еще до отъезда озаботиться двумя вещами.
Первая: иметь с собой значительный запас ультракороткого и продленного инсулина в шприц–ручках с достаточным сроком годности на случай, если ваш запас расходных принадлежностей для инсулиновой помпы закончится.
Вторая: за разумное время до отъезда найти себе в своей стране квалифицированного врача, который в случае угрозы сможет дистанционно перевести вас с помповой инсулинотерапии на терапию шприц–ручками. Этот врач должен заранее быть знаком с вами, с вашей историей болезни, с вашей текущей схемой инсулинотерапии. И, что немаловажно, все вопросы финансового взаимодействия с ним должны быть обговорены и решены заранее.
Путешествовать
сегодня, не соблюдая этих условий, —
форменное безумие. Берегите себя.
![]()
|
|
[31] Помпа и спорт
При физических нагрузках основными потребителями глюкозы служат два вида ткани — мышечная и нервная, то есть скелетная мускулатура и головной мозг. Энергопотребление в них значительно увеличивается. Мозг планирует перемещения тела в пространстве и командует движениями, осуществляемыми поперечно—полосатой скелетной мускулатурой.
Любые физические нагрузки, в том числе и спортивные, крайне энергоемки. Поэтому они требуют мобилизации подачи энергетического субстрата — глюкозы — к тем местам (локусам), где этот субстрат должен быть немедленно потреблен.
Но тут есть две тонкости.
Первая: глюкоза проникает в мозг из кровеносных сосудов через гематоэнцефалический барьер и этот процесс не регулируется инсулином: сколько есть в крови свободной глюкозы, столько и будет доставлено, невзирая на нужды других органов и систем. А потребляется мозгом много. Только тепловая мощность головного мозга в покое составляет около 25 Вт, а при нагрузках легко поднимается до 40 Вт. Это очень большие затраты, поэтому при физической (и умственной) работе мозг вне конкуренции забирает из организма львиную долю энергии — еще раз, «инсулинового барьера», отсекающего все остальные ткани от излишков энергопотребления, у него нет.
Вторая: но ведь еще есть мышцы, а в спорте на них падают огромные нагрузки, как пиковые, так и продолжительные. Суммарная мощность мышц измеряется сотнями (!) ватт. Если бы мышцы «стояли в очереди» за глюкозой, они бы не могли держать нагрузку, потому что бо́льшую часть свободной глюкозы все равно получал бы мозг. Поэтому мышцы обладают собственным энергетическим депо. Субстратом в нем служит гликоген. Таким образом, гликоген синтезируется и хранится не только в печени, но и в мышцах. В мышцах гликоген располагается в непосредственной близости от места потребления — сократительных элементов мышечных клеток (миоцитов).
Добавлю еще один момент. Нагрузки на мускулатуру могут быть двух типов.
Первый тип, это когда мышца осуществляет перемещение элементов скелета, то есть выполняет динамическую работу. Система микроциркуляции крови в мышцах имеет такую анатомо—физиологическую структуру, что, чем больше динамическая нагрузка, тем эффективнее кровоснабжение. Кровь приносит к мышцам глюкозу и кислород, которые в пентозофосфатном пути окисления123 генерируют аденозинтрифосфат (АТФ), непосредственно потребляемый для выполнения работы. Это так называемый аэробный путь энергоснабжения, то есть — с участием кислорода, получаемого из воздуха, которым мы дышим.
Но есть и второй тип — статические нагрузки, когда мышца сокращена и «держит» нагрузку, хотя перемещения при этом минимальны или совсем отсутствуют. Сокращенные мышечные волокна пережимают кровеносные сосуды, доставка глюкозы и кислорода прекращается. Если бы в такой ситуации работал только аэробный путь, то через считанные секунды мышца бы «повисала тряпкой», расслаблялась и не могла работать. Поэтому существует второй путь энергоснабжения — гликолитический124 (путь Эмбдена — Мейергофа — Парнаса), когда АТФ вырабатывается без участия кислорода. Он называется анаэробным. Этот путь гораздо менее эффективен, чем аэробный; кроме того, за счет большого количества вырабатываемых в нем кислых метаболитов он достаточно токсичен. Но, если нет кровоснабжения, выбирать, что называется, не приходится.
Давайте проследим, что происходит в организме спринтера — человека, бегущего изо всех имеющихся сил на короткую дистанцию.
После сигнала стартового пистолета человек бросается бежать. Адреналиновый фон моментально повышается, артериальное давление и частота сердечных сокращений скачкообразно повышаются, кровоснабжение мозга и мышц увеличивается в несколько раз; одновременно резко снижается кровоснабжение кишечника — он сейчас лишний и тратить на него энергию бессмысленно.
В кровь выбрасывается большое количество глюкагона, вызывающего диссоциацию гликогена в печени и мышцах, тормозящего выделение инсулина и снижающего чувствительность рецепторов к уже имеющемуся инсулину. Мозг выходит на режим максимального энергопотребления и моментально «высасывает» из крови бо́льшую часть глюкозы, которая там уже была до старта, плюс ту глюкозу, которая образуется при глюкагоновой мобилизации гликогена печени.
Мышцам не остается ничего другого, как использовать остатки глюкозы крови. Но ее катастрофически мало. Под действием глюкагона диссоциирует собственный гликоген мышц, и образующаяся из него глюкоза потребляется «на месте». Но глюкакон — гормон «жесткий». Его действие просто активировать, но непросто остановить. И вот спортсмен рвет финишную ленточку и, обессиленный, падает на руки тренера и товарищей по команде.
Спортивные медики проводили глюкометрические тесты у спортсменов, только что закончивших спринтерскую дистанцию, и вот что они обнаружили. В первые 2–3 секунды после финиша сахар крови находится в пределах 1,5–2,5 ммоль/л, то есть наблюдается тяжелая гипогликемия. Еще через 5–7 секунд он возрастает до 25,0–33,0 ммоль/л (!), то есть моментально развивается столь же тяжелая гипергликемия. Обратите внимание: регистрируется десятикратная разница, то есть на порядок! А еще через пару минут цифры гликемии становятся близкими к нормальным. Что произошло, откуда взялись такие «качели»?
Сразу после финиша глюкозы в крови нет — она вся израсходована на нагрузке. Как только нагрузка завершена, за счет глюкагонового удара по печени, свободной глюкозы в крови моментально становится очень много — вот и гипергликемия. Но тут сахар моментально захватывают истощенные мышцы и сразу начинают преобразовывать в гликоген. Мышцы усиленно насыщаются глюкозой. Как только процесс в основном закончен, потребление глюкозы резко падает. Избыток глюкагона к этому времени уже нейтрализован, новой продукции глюкозы нет. И вскоре система приходит к нормогликемии.
Так обстоит дело у профессиональных тренированных спортсменов, которые тренируют не только мышцы, но и процессы нервной и гормональной регуляции. Понятно, что у обычных здоровых людей процесс будет похож, за одним исключением. Поскольку тренированности нет, то нет и выносливости. А нет ее потому, что глюкагоновый «удар» у обычных людей выражен гораздо слабее. Значит, и контринсулярное действие имеющегося глюкагона слабое. Поэтому на нагрузке инсулин не отключается полностью. Получается ситуация, в которой глюкозу тянут на себя и мышцы, и печень одновременно. Вот почему у обычных (но здоровых) людей форсированная пробежка может закончиться гипогликемическим обмороком — они никак не умеют оставаться в сознании при уровне гликемии 2,5–3,0 ммоль/л, и «черный ящик» отключает мозг как главного энергопотребителя к моменту завершения дистанции.
Что же до пациентов с сахарным диабетом, находящихся на помповой инсулинотерапии, то дело обстоит еще более грустно. Если у здоровых инсулина физически мало, и весь он сосредоточен именно там, где он нужен, то у диабетиков своего инсулина мало или нет совсем, а аналога инсулина — много, и он везде: вспомните, как мы его получаем — в нехарактерном месте, через кожу. Поэтому от гипогликемической реакции отстроиться нельзя вообще. В зависимости от продолжительности, интенсивности и типа нагрузки (статический, динамический, смешанный) поведение «черного ящика» пациента с диабетом при спортивных нагрузках, конечно, разнится, но не сильно.
В начале нагрузки может развиться гипогликемия, которая затем сменится нормогликемией или даже гипергликемией, но впоследствии система вновь может уйти (и, скорее всего, уйдет) в гипогликемию. Причем последний гипогликемический эпизод может быть как немедленным, так и отсроченным — вплоть до нескольких часов. Как быть?
Прежде всего, при занятиях спортом следует выставлять низкую временную базальную скорость, или вообще обнулять паттерн базальной инфузии. Делать это следует или за некоторое время до начала нагрузки, или прямо перед ней — в зависимости от типа нагрузки и ее выраженности. Также, за некоторое время до и некоторое время после тренировок нужно использовать болюсы на еду меньшего объема.
Далее, категорически запрещается заниматься спортом натощак. Даже не буду объяснять, почему, поскольку понятно и без моих объяснений. Умеренная и даже высокая гипергликемия в начале занятий сама и безо всякого инсулина превратится в нормогликемию, а то и в гипогликемию к их завершению. И вот здесь блюда, которые через некоторое время запустят глюконеогенез (белково—жировая пища) для нас весьма важны. На одних углеводах быть спортсменом не выйдет.
Наконец, следует помнить о возможном развитии отсроченной гипогликемии, вовремя контролировать сахар крови и своевременно принимать меры к ее устранению.
И еще — старайтесь никогда не назначать спортивные тренировки на то время, когда у вас наблюдается активность «сумеречной зоны», потому что это еще более осложнит и без того мало предсказуемую ситуацию.
В литературе существует много противоречащих друг другу расчетов по коэффициентам — насколько уменьшать скорость базальной инфузии, насколько ограничивать болюсы, если предполагается тренировка. Я не буду их переписывать, а просто предложу вам ознакомиться с прекрасным первоисточником, в котором проблема отражена практически исчерпывающе125.
Дело в том, что все эти коэффициенты имеют сугубо индивидуальную природу и сильно отличаются от одного человека к другому. Придется все испытывать на себе, то есть на своем «черном ящике». И чем он более «спокоен» за счет вашей предшествующей многомесячной работы, чем менее подвержен раскачкам, тем лучше для вас.
Хочется идти на рекорд — идите, но с умом. Главное — не победа, главное — участие126.
И,
как видите по моему «велосипедному»
опыту, всё далеко не так плохо.
![]()
|
|
[32] Конец фильма
У меня был свободный месяц, и я провел его с пользой. Написал книгу ровно за 31 календарный день — без напряжения, без спешки, без гонки. Впрочем, это не совсем так: писал я ее на самом деле три года, только не записывал. Вот потому и получилось быстро положить слова на бумагу. Хотя, какая теперь бумага — 27—дюймовый экран.
Кому—то книга покажется дерзкой, кому—то недостаточно академичной: ваше право. Точно так же как мое — думать, делать, а потом говорить о том, что я придумал и что сделал.
Понимаю, что часть моих воззрений идет вразрез с официальными мнениями и схемами — впрочем, это меня нисколько не волнует. «Знаешь, что сказал философ Гегель, когда кто—то заявил, что его теории противоречат реальности? Он сказал — «бедная реальность, как ей должно быть плохо»»127.
Если я годами живу в нормогликемии и имею показатели, которым позавидуют многие так называемые «здоровые», то, значит, мой подход на самом деле работает. Не подумайте, что задираю нос: если я отсоединяю помпу на сутки, наутро получаю свои законные 21 ммоль/л натощак. Чуда не произошло.
Я разобрался во многом и предлагаю вам последовать моему примеру. Книга вам в этом поможет — было бы желание. У меня оно было, и я ее написал. Свою часть я сделал: теперь дело за вами.
Перед тем, как закончить, хочу дать вам «сухой остаток» того, о чем я говорил с вами на протяжении всей моей книги. Я сформулировал пять коротких пунктов; вот они.
Инсулиновая помпа — всего—навсего «продвинутый» шприц, и ничего более. У нее нет интеллекта. Она пользуется вашим разумом. Отсюда все победы. Равно как — и все проблемы. Какую бы помпу вы ни носили, если вы «знаете, что» (см. эпиграф), то успех всегда будет на вашей стороне.
Представляйте свои управляющие воздействия на организм как диалог с «черным ящиком». Он не умеет говорить, но вы умеете слушать и видеть. Чем больше вы наблюдаете за ним, тем лучше вы понимаете, что ему — а, значит, и вам — нужно. Организовывайте ваше управление им так, чтобы оно было адекватным, а не избыточным или недостаточным. Чем точнее вы управляете своим «черным ящиком», тем он терпимее к вашим промахам, тем больше он прощает. Но — не злоупотребляйте его терпением; оно не безгранично.
Помните о «сумеречной зоне». Изучайте ее. Чем лучше вы ее узнаете, тем реже вы будете встречаться с ее проделками лицом к лицу. Чем вернее вы управляете «черным ящиком», тем меньше у «сумерек» возможностей навредить вам.
Вхождение в сон и выход из него на целевом уровне глюкозы крови — вот один из ведущих критериев стабильной нормогликемии. Сон — особое состояние, во время него ваш «черный ящик» тестирует и калибрует сам себя. Помогайте ему в этом; тогда он из врага станет вашим другом.
Любой факт, не вписывающийся в текущую рабочую концепцию, есть не повод для игнорирования, а причина для наблюдения, анализа и, в конечном итоге, уточнения самой концепции. Будьте внимательны к себе, и вы приблизитесь к совершенству.
Я понимаю, что после прочтения у вас могут возникнуть вопросы. Что же, задавайте — адрес моей электронной почты вы найдете на следующей странице. Пишите, отвечу.
Возможно, вы захотите обсудить какие—то моменты публикации, поделиться своим собственным опытом. Прекрасно — создавайте темы на форумах, группы в социальных сетях. Инструментов для дискуссий сегодня в интернете предостаточно.
Коль скоро моя книга не останется без вашего внимания и вашей ответной реакции, возможно, через некоторое время я возьмусь за подготовку второго издания, где я перестану солировать, а предоставлю «трибуну» вам — почему бы и нет? Коллективный опыт, даже если он не превалирует над персональным, не менее ценен. Своим персональным опытом я поделился. Теперь — ваша очередь. Со своей стороны гарантирую, что ни одна ваша серьезная инициатива не останется без моего внимания и моей поддержки.
Книга закончена. Мне остается лишь пожелать вам успехов в компенсации вашего сахарного диабета с помощью инсулиновой помпы — и попрощаться. Что до успехов — я знаю, что они у вас обязательно будут, ибо «предупрежден — значит, вооружен»128. А перед расставанием скажу вам вот что.
Четверть века назад я сел на переднее пассажирское сиденье автомобиля, которому не суждено было добраться до точки назначения. Из нас четверых в тесной стальной коробке мне выпало стать единственным, кто выжил.
Стояла зима. Несколько месяцев я лежал на скелетном вытяжении — на спине, распластанный, как лягушка на препаровочной доске. Из окна моей палаты можно было видеть лишь несколько стволов замерзших деревьев. Конечно, если бы я встал и подошел к окну, я бы увидел больше. Но я не мог встать.
Зато мне снились цветные сны. Один повторялся снова и снова. Я иду по аэропорту — есть такой, я его очень люблю. Там на потолке тоннеля неоновые световые картины, играет тихая музыка. Я иду по ленте траволатора129 своими ногами, без костылей, даже не держась за поручень. Всякий раз сон заканчивался плохо: мертвыми деревьями за окном, ощущением безнадеги и грязными разводами на потолке палаты.
Но прошло меньше года, и я оказался на том самом траволаторе, под неоновыми огнями. Не во сне. Наяву.
Мой диагноз — безнадежен. Инсулин навсегда. Шаг вправо, шаг влево… Только, я знаю — настанет день, когда все изменится. Когда научатся восстанавливать бета—клетки. Тогда можно будет сдать инсулиновую помпу в музей, а мою книгу — в макулатуру (или в /dev/null130). Я написал ее, чтобы каждый из нас — и я, и вы — смогли до него дожить.
Не говорю «прощайте»: до свидания. Встретимся на траволаторе!
За прошедшие четыре года на рынке глюкометрии и помповой инсулиновой терапии появилось много нового, очень интересного. Врачи, разработчики, инженеры — стараются. Жизнь идет. Что же до «помповой» культуры пациентов — воз и ныне там. Хотя, кажется, чего проще — читайте, делайте, компенсируйте свой диабет. Живите! Втайне надеюсь, что «читательская» судьба второго издания будет еще более удачной, чем первого. Я хотел вам помочь и я сделал это. Теперь — вы: помогите себе сами.
Михаил Зуев
https://www.facebook.com/formikezuev
21 апреля — 21 мая 2016 г.
20 июля — 11 августа 2020 г.
***
История версий:
Версия: 1.0 от 15.06.2016 — первое издание, больше автором не распространяется.
Версия: 2.0 от 04.09.2020 — второе издание, текущая.
|
|
Содержание
[00] На старт! Внимание! Марш! 5
[01] Здравствуйте, я ваша помпа! 12
[02] Суть компенсации сахарного диабета 17
[04] Инсулин из помпы: Deux ex machina 37
[05] Хороший глюкометр — это какой? 41
[07] Инфузионные линии и резервуары 50
[08] Ставим инфузионную линию 61
[09] Технические режимы инсулиновой помпы 68
[10] Рабочие режимы инсулиновой помпы 70
[11] От шприца к помпе: «дорожная карта» 81
[12] Базальный инсулин — отправная точка 86
[13] Болюсный инсулин — отправная точка 95
[14] «Помповый» дневник самонаблюдения — зачем и как 102
[15] Базальный инсулин — что скрывается за ширмой 115
[16] Болюс «под микроскопом» 129
[17] «Сумеречная зона», точки бифуркации, «лабильный» диабет 137
[18] «Еда–засада» и «матрешки» 149
[19] Разумная глюкометрия, или по ком пищит глюкометр 154
[20] Болюс на снижение, или двуликий Янус 166
[22] Реагирование на гипогликемию 179
[23] Реагирование на «разгоняющуюся» гипергликемию 184
2 https://ru.wikipedia.org/wiki/Винер,_Норберт. Н. Винер «Человек управляющий» — СПб.: Питер, 2001. — 288 с.
6 Испанская пословица
15 М.А. Булгаков, «Мастер и Маргарита»
18 «I tried to bring order into the chaos» (“Я пытался навести порядок в хаосе») — известное высказывание Исаака Ньютона, https://books.google.ru/books?isbn=802462379X
29 В.В. Климонтов, Н.Е. Мякинина «Вариабельность гликемии при сахарном диабете: инструмент для оценки качества гликемического контроля и риска осложнений». Сахарный диабет, 2014 (2), с. 76—82. http://cyberleninka.ru/article/n/variabelnost—glikemii—pri—saharnom—diabete—instrument—dlya—otsenki—kachestva—glikemicheskogo—kontrolya—i—riska—oslozhneniy
30 М.А. Булгаков, «Мастер и Маргарита»
31 Без гнева и пристрастия (лат.). Фраза впервые встречается в труде древнеримского историка Тацита «Анналы» в самом вступлении.
36 «Алгоритмы специализированной медицинской помощи больным сахарным диабетом». Под ред. И.И. Дедова, М.В. Шестаковой, 6—й выпуск, Москва, 2013, с. 88.
38 Бог из машины (лат.)
40 И.И. Дедов, М.В. Шестакова, С.В. Моисеев «Аналоги инсулина». Клиническая фармакология и терапия, 2005, 14 (2), с. 49—55. http://www.voed.ru/insulin_analog.htm
42 Л.В. Поташов, М.Д. Князев, А.М. Игнашова «Ишемическая болезнь органов пищеварения» — Л.: Медицина, 1985, http://lekmed.ru/info/arhivy/ishemicheskaya—bolezn—organov—pischevareniya—5.html
47 А чо я? А я ничо! Другие вон чо! И ничо, а я чуть чо, и сразу вон чо!
48 Сокращенное производное от английского глагола «to insert» — «вставлять».
52 — Это водка? — слабо спросила Маргарита. Кот подпрыгнул на стуле от обиды.
— Помилуйте, королева, — прохрипел он, — разве я позволил бы себе налить даме водки? Это чистый спирт! (М.А. Булгаков, «Мастер и Маргарита»).
55 У разных помп режим промывки активируется по—разному. Обратитесь к руководству пользователя для вашей помпы с целью получения детальной информации об использовании этого режима.
57 У каждого прибора, в зависимости от изготовителя и конкретной модели, названия режимов могут отличаться, что, впрочем, не затрагивает их суть. Для ознакомления с содержанием и управлением каждого из режимов обратитесь к соответствующему руководству пользователя.
60 «Бессознательное вытеснение человеком из поля своего восприятия того, что человеку видеть невыгодно или неприятно», http://www.psychologos.ru/articles/view/vytesnenie
63 Endocrine Practice, Vol. 20, No. 5, May 2014, pp. 463—489, https://www.aace.com/files/insulin—pump—management—cs.pdf
67 Тоже еще один пример казуистического определения — что означает «практически»? Каковы критерии этого практицизма?
69 И.И. Дедов, В.А. Петеркова, Т.Л. Кураева, Д.Н. Лаптев «Инсулиновая помпа. Помощь врачу и пациенту для эффективного управления диабетом». М, 2014, 126 с., доступно на http://diabet—spb.ru/news/news_post/kniga—insulinovaya—pompa—pomoshch—vrachu—i—patsiyentu—dlya—effektivnogo—upravleniya—diabetom и http://www.dia—club.ru/library/Pompa_FINAL.pdf
72 «Параноик — это человек, который хоть немного понимает, что происходит вокруг», — сказал как—то американский писатель Уильям Берроуз, и, кажется, был прав.
78 Алексей Романов, «Моя последняя любовь», http://www.voskresenie.ru/lyrics—1994—2000.html#6
86 Ю.П. Кадомский «Точная инсулинотерапия сахарного диабета I типа. Практика точного расчета дозы инсулина. Размышления дилетанта». http://www.juri.dia—club.ru/, http://juri.dia—club.ru/downloads/d2000text.zip
93 Глава 15. Интегративная деятельность мозга человека. Основы хронофизиологии. Ультрадианные и инфрадианные ритмы у человека (автор главы — О. Г. Чораян). «Физиология человека», под редакцией В.М. Покровского, Г.Ф. Коротько. М., Медицина, 2001. http://www.bibliotekar.ru/447/241.htm
96 «Человек, к которому применили электрошок, страдал диабетом», https://www.google.ru/search?q=man+shocked+with+taser+suffered+from+diabetes
98 Натали Уолчовер «Новая квантовая теория может объяснить поток времени» (перевод на русский — http://inosmi.ru/science/20160503/236352104.html, оригинал на английском — http://www.wired.com/2014/04/quantum—theory—flow—time/)
100 Сергей Сухов «Иван Пигарёв: Во сне удивительно все!» http://sukhov.com/blog/ivan—pigaryov—vo—sne—udivitelno—vse/
101 И.Н, Пигарёв «Висцеральная теория сна», Журнал высшей нервной деятельности, 2013, том 63, № 1, с. 86–104, http://www.sleep.ru/lib/JourVND_63_08.pdf
102 American Association for Respiratory Care, https://www.aarc.org/
103 Поздние осложнения сахарного диабета, http://www.nnre.ru/medicina/yendokrinologija_konspekt_lekcii/p11.php
106 World Health Ranking, http://www.worldlifeexpectancy.com/cause—of—death/coronary—heart—disease/by—country/
108
Ю.И. Филиппов
«Непрерывное мониторирование концентрации
глюкозы крови в практике эндокринолога».
Ожирение и метаболизм, 2012, №4 (33), с.
15—22.
http://cyberleninka.ru/article/n/nepreryvnoe—monitorirovanie—kontsentratsii—glyukozy—krovi—v—praktike—endokrinologa
116 Как—то Уинстона Черчилля спросили, каким образом ему удалось при такой интенсивной политической карьере достичь столь преклонного возраста. Он ответил: «Я никогда не стоял, когда можно было сидеть, и никогда не сидел, когда можно было лежать».
120 «Если есть вероятность того, что какая—нибудь неприятность может случиться, то она обязательно произойдёт», https://ru.wikipedia.org/wiki/Закон_Мерфи
125 C.C. Jimenez, M.H. Corcoran, J.T. Crawley, W.G. Hornsby, Jr, K.S. Peer, R.D. Philbin, M.C. Riddell «National Athletic Trainers' Association Position Statement: Management of the Athlete With Type 1 Diabetes Mellitus», J Athl Train. 2007 Oct—Dec; 42(4): 536–545. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2140081/
126 19 июля 1908 г. епископ Пенсильванский во время богослужения в лондонском соборе Святого Павла вспомнил недавно завершившиеся IV Олимпийские игры, проходившие в Лондоне. Одним из самых драматических эпизодов стал тот, когда марафонец из Италии Дорано Пьетри пробежал всю дистанцию, но упал перед финишной лентой. Обращаясь ко всем, кто не смог занять призовых мест, епископ и сказал эти слова.
127 К/ф «Ангелы вселенной» («Englar alheimsins»), реж. Фридрик Тоур Фридрикссон, 2000, http://www.kinopoisk.ru/film/23544/
128 Praemonitus praemunitus (лат.)